La gonorrea è causata dal battere Neisseria gonorrhoeae. La gonorrea è causata dal batterio Neisseria gonorrhoeae, che caratteristicamente infetta l’epitelio di vescica, cervice, retto, faringe o congiuntiva, e provoca infiammazione e secrezione purulenta. La diffusione alla pelle e alle articolazioni, non rara, causa ferite cutanee, febbre e poliartrite migrante o artrite settica pauciarticolare. La diagnosi viene effettuata al microscopio, attraverso esame colturale o mediante test di amplificazione degli acidi nucleici. Possono essere utilizzati numerosi antibiotici orali o iniettabili; tuttavia, la resistenza ai farmaci è un problema crescente.
Giorno: 22 Giugno 2020
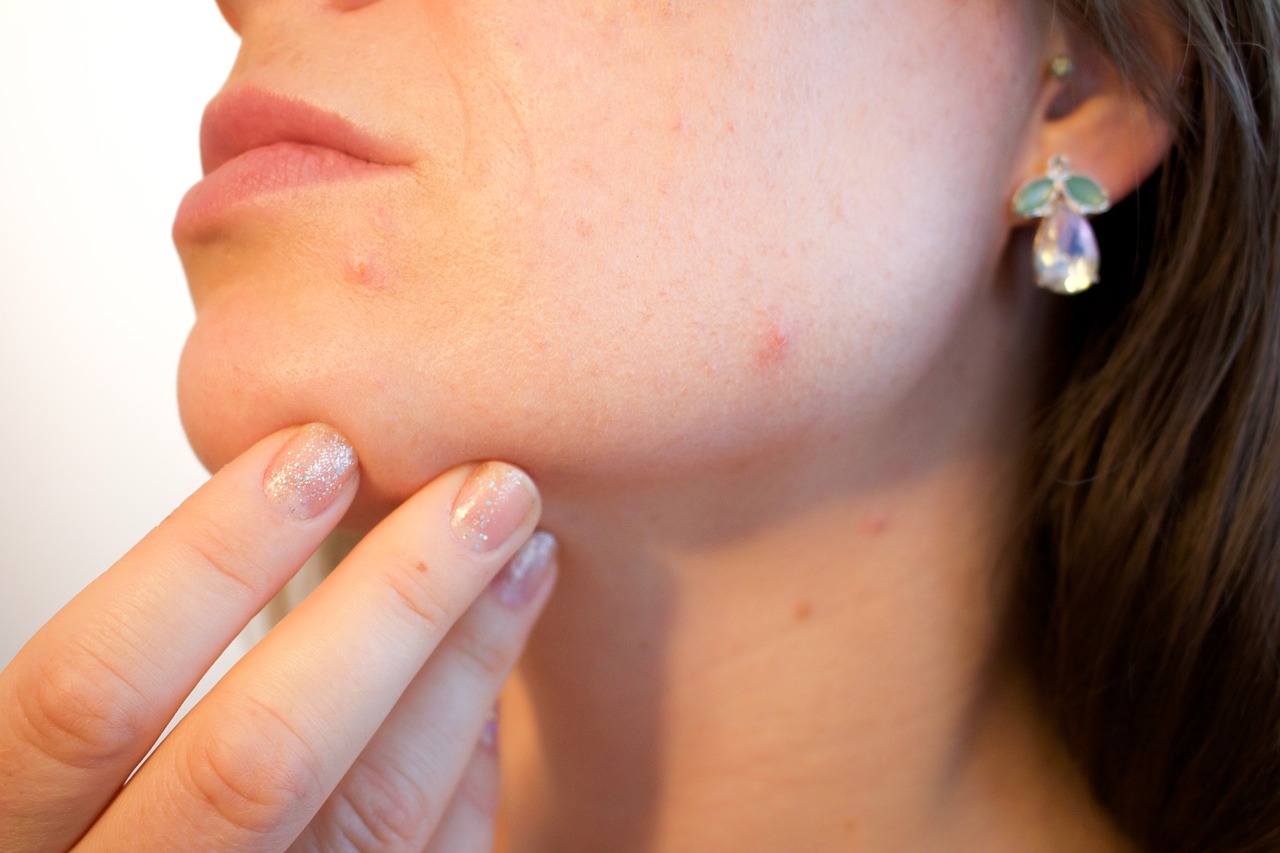
Foruncolosi – Che cos’è?
La foruncolosi è un’infezione profonda dei follicoli piliferi generalmente causata dal batterio Stafilococco aureo e che colpisce principalmente il viso.
La foruncolosi è un’infezione profonda dei follicoli piliferi generalmente causata dal batterio Stafilococco aureo e che colpisce principalmente il viso. I foruncoli, che possono manifestarsi sia singolarmente sia in gruppo, si presentano come una lesione rilevata, arrossata con una parte centrale nodulare dura e dolorosa; col passare del tempo i foruncoli possono ingrandirsi e può avvenire la formazione di pus nella parte superiore degli stessi.
I foruncoli possono formarsi per un eccesso di produzione di sebo da parte delle ghiandole sebacee dell’epidermide (per motivi genetici od ormonali), tale da ostruire i pori della pelle e da interagire con la microflora microbica residente: si genera così una reazione infiammatoria con conseguente formazione dei lesioni. In alcuni casi, invece, la formazione dei foruncoli può essere collegata alla presenza di un pelo incarnito o di un corpo estraneo nel follicolo pilifero.
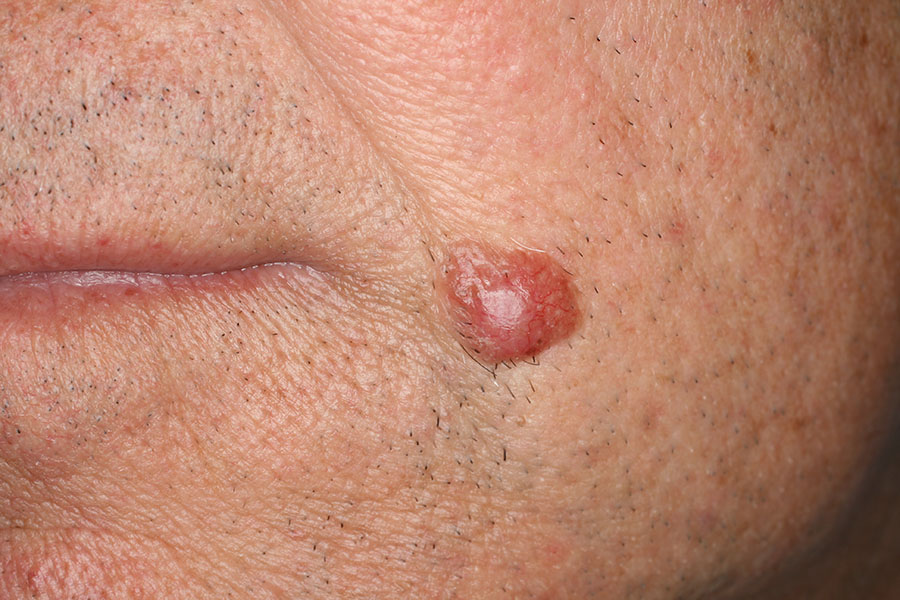
Epitelioma: cause e sintomi
Gli epiteliomi, pur essendo dei tumori maligni, raramente producono metastasi. Quindi la loro malignità si esprime prevalentemente nella zona di insorgenza e la loro rimozione chirurgica è quasi sempre risolutiva. Si dividono in Basaliomi (carcinoma basocellulare) e Spinaliomi (carcinomi spinocellulari).
La loro comparsa è strettamente legata all’esposizione solare (lunga e duratura) e predilige soggetti di carnagione chiara, zone fotoesposte e soggetti che per attività lavorative o ludiche sono esposti a lungo al sole. Inevitabilmente una predisposizione genetica è sempre presente.
Che cos’è e come si manifesta l’epidermolisi bollosa?
Epidermolisi bollosa è il nome generico dato a un gruppo di malattie genetiche in cui la cute e i tessuti di rivestimento (epiteli) delle mucose vanno incontro, spontaneamente o in seguito a traumi minimi, a scollamento e formazione di bolle. La gravità è molto variabile: esistono forme lievi che consentono una vita quasi normale e forme gravissime, che possono essere letali in età neonatale o prenatale. I primi sintomi si manifestano in genere nei primi mesi di vita. In base alla profondità delle lesioni, le epidermolisi bollose sono suddivise in tre classi: semplici, giunzionali e distrofiche. Nelle forme semplici è coinvolta l’epidermide (lo strato più superficiale della pelle), mentre le mucose sono interessate raramente; le bolle guariscono senza cicatrici e la complicazione principale è rappresentata dall’infezione delle lesioni. Nelle forme giunzionali le lesioni sono più profonde (tra l’epidermide e il derma), e le bolle sono estese e spesso interessano le mucose; a questo gruppo appartiene l’epidermolisi bollosa letale (tipo Herlitz).
Crosta lattea (o dermatite seborroica infantile): cos’è e cosa occorre fare
La dermatite seborroica è una delle più frequenti patologie cutanee: può risolversi nel primo anno di vita o avere invece un andamento cronico recidivante (e ripresentarsi quindi negli anni).
Alla base della dermatite seborroica c’è una infiammazione della pelle che coinvolge le zone del corpo più ricche di ghiandole pilo sebacee (cioè delle piccolissime ghiandole collegate ai peli e che producono una sostanza chiamata sebo). Questa infiammazione provoca un arrossamento della pelle e la formazione di squame, che possono essere secche oppure giallastre ed untuose.
Micosi: i funghi della pelle
Le micosi sono delle infezioni generate da funghi che, come i batteri, possono riprodursi nell’organismo umano.
Qui di seguito sono affrontate, in particolare, le forme di tipo benigno, che, spesso, non presentano alcuna sintomatologia e sono più frequenti nel periodo estivo. Per questo motivo, cercheremo di chiarire bene:
– che cosa sono le micosi e chi sono i soggetti più a rischio?
– come e dove si possono contrarre le micosi?
– curare le micosi: come intervenire?
Che cosa sono le micosi e chi sono i soggetti più a rischio?
Le micosi sono infezioni che possono colpire la pelle, i peli, le unghie e le mucose, e che possono essere classificate nelle seguenti categorie:
- superficiali, ovvero micosi che interessano pelle, cuoio capelluto o unghie
- sottocutanee, ovvero infezioni più invasive che penetrano all’interno del derma e dei tessuti sotto cutanei
- sistemiche, ovvero micosi che colpiscono organi interni o il sangue, e, quindi, molto pericolose
- opportunistiche, ovvero infezioni che possono essere molto gravi e che colpiscono soprattutto persone affette da deficit del sistema immunitario
Le micosi possono essere, quindi, anche molto gravi, invadendo mucose e organi interni. Si presentano particolarmente in pazienti con ridotte difese immunologiche, come nel caso di portatori di trapianti d’organo o di pazienti sottoposti a chemioterapia. I chemioterapici diminuiscono i globuli bianchi che rappresentano una prima barriera contro l’invasione di microrganismi, funghi inclusi. In particolare i trattamenti con cortisonici possono favorire le infezioni da funghi.
Morbo di Kaposi: cos’è?
Il sarcoma di Kaposi è un tipo raro di tumore causato da un virus, chiamato HHV8, appartenente alla famiglia degli herpes virus. Può colpire sia la pelle che gli organi interni.
Circa il 30-40% dei malati con infezione da virus dell’immunodeficienza umana (HIV), non curati con i farmaci cosiddetti antiretrovirali, ha la probabilità di sviluppare il sarcoma di Kaposi e/o linfomi durante il corso della malattia. Il sarcoma di Kaposi può verificarsi anche in persone con il sistema immunitario indebolito o con una predisposizione genetica.
Nei paesi industrializzati, è 2000 volte più comune nelle persone con HIV che nella popolazione generale. Negli Stati Uniti d’America (USA) e in Europa la diffusione (prevalenza) del sarcoma di Kaposi, in uomini malati di AIDS, varia dall’1% negli emofilici al 21% negli omosessuali, se non sono curati con la terapie oggi ampiamente disponibili contro l’HIV.
Trattamento dell’ambliopia – occhio pigro
Il termine ambliopia o più comunemente “occhio pigro”, indica quella condizione in cui è presente una riduzione dell’acuità visiva (cioè la qualità della visione) maggiore in un occhio rispetto all’altro.
L’ambliopia è di solito monolaterale (colpisce un solo occhio), ma può presentarsi anche in forma bilaterale (cioè interessando entrambi gli occhi).
Il trattamento che si utilizza nel nostro Centro ha l’obiettivo di massimizzare la performance del soggetto ambliope, attraverso:
-
Utilizzo di occhiali – le lenti stimolano progressivamente gli occhi ad avere una qualità della visione sempre migliore.
-
Svolgimento di sedute di potenziamento delle abilità visive – il training ha lo scopo di stimolare l’occhio pigro a lavorare in maniera coordinata e simultanea con l’altro occhio, attraverso delle specifiche tecniche di allenamento visivo.
Malattie infettive: il tetano
Il tetano è una malattia infettiva acuta non contagiosa causata dal batterio Clostridium tetani.
Si tratta di un bacillo Gram-positivo che cresce solo in assenza di ossigeno (cioè è anaerobio), ed è presente in natura sia in forma vegetativa, sia sotto forma di spore. Il germe in forma vegetativa produce una tossina, detta tetanospasmina, che è neurotossica e causa i sintomi clinici della malattia. Si tratta di una di una tossina estremamente potente, tanto che la quantità letale per un uomo è di circa 7 milionesimi di milligrammo.
La rosolia
La rosolia è una malattia infettiva acuta esantematica, causata da un virus a Rna del genere Rubivirus, della famiglia dei Togaviridae. Si manifesta con un’eruzione cutanea simile a quelle del morbillo o della scarlattina, malattie da cui può essere clinicamente indistinguibile. Generalmente è una malattia lieve ma diventa pericolosa se contratta durante la gravidanza perché può portare ad aborto spontaneo, morte intrauterina del feto, o gravi anomalie congenite.
In Italia la rosolia è una malattia a notifica obbligatoria. Il medico che sospetta un caso di rosolia deve notificare il sospetto alla Asl di riferimento, via telefono, fax o email, entro 12 ore dal sospetto.
Le 5 cose da sapere sulla parotite
La parotite è una patologia infettiva altamente contagiosa, causata da un virus appartenente alla famiglia dei Paramyxovirus, che si localizza a livello delle ghiandole salivari e delle prime vie aeree (faringe, laringe e trachea).
Come si manifesta?
L’ingrossamento delle ghiandole parotidi, poste sotto i padiglioni auricolari, dietro l’angolo della mandibola, conferisce al viso il caratteristico aspetto da cui il nome popolare di “orecchioni“.
Il periodo di incubazione è molto variabile tra 12 e 25 giorni ed è generalmente privo di sintomi salvo talora accompagnato da malessere, perdita dell’appetito, brivido, febbricola, mal di testa, dolori muscolari. I sintomi iniziano con febbre, spesso elevata che persiste per 4-5 giorni, dolore regione auricolare, dolori muscolari, cefalea e tumefazione di una o entrambe le parotidi, con conseguente dolore durante la masticazione e la deglutizione.
L’interessamento è inizialmente di una sola ghiandola ma nella maggior parte dei casi (75%), in circa 2 giorni, viene coinvolta anche la parotide del lato opposto. Circa un terzo delle infezioni da virus parotitico non si manifesta in forma clinicamente evidente, ma soltanto con una sintomatologia non specifica delle vie respiratorie. La tumefazione delle parotidi dura all’incirca una settimana e la guarigione avviene in 10-12 giorni. Spesso è presente la tumefazione ed arrossamento dell’orifizio del dotto di Stenone.
Cos’è il morbillo?
Il morbillo è una malattia infettiva causata da un virus del genere morbillivirus (famiglia dei Paramixovidae). Molto contagiosa, è una malattia che viene detta “infantile” dal momento che – insieme a varicella, pertosse, rosolia e parotite – colpisce principalmente l’età infantile.
Questa patologia infettiva, che dura tra i 10 e i 20 giorni, non dà sintomi particolarmente gravi. La contagiosità si protrae fino a cinque giorni dopo la scomparsa delle eruzioni cutanee tipiche della malattia ed è massima tre giorni prima, quando l’organismo reagisce alla presenza del virus con la febbre. Una volta contratto, il morbillo fornisce un’immunizzazione che, teoricamente, durerà per tutta la vita.
La vitiligine
- Le zone di cute schiarita sono presenti su varie parti del corpo.
- In generale, i medici basano la diagnosi sull’aspetto della pelle.
- Le creme a base di corticosteroidi, altri farmaci o la fototerapia in aggiunta a farmaci di sensibilizzazione alla luce possono aiutare a ripigmentare la pelle, oppure, se necessario, si può ricorrere a innesti cutanei.
Fino al 2% della popolazione soffre di vitiligine.
La causa della vitiligine è sconosciuta, ma è un disturbo della pigmentazione cutanea che potrebbe comportare un attacco da parte del sistema immunitario alle cellule che producono il pigmento cutaneo melanina (melanociti). La vitiligine può avere carattere familiare o si può sviluppare spontaneamente. Potrebbe verificarsi in concomitanza con certe altre malattie, ed è associata alle malattie autoimmuni (quando il corpo attacca i propri tessuti), tra i quali le malattie della tiroide sono i più comuni. È associata più strettamente alle patologie che rendono la tiroide iperattiva e a quelle che rendono la tiroide ipoattiva . Anche le persone affette da diabete, morbo di Addison eanemia perniciosa sono maggiormente predisposte alla comparsa di vitiligine. Comunque, la relazione tra questi disturbi e la vitiligine non è chiara.
Verruche: cosa sono?
Le verruche sono lesioni cutanee che, a seconda della loro localizzazione possono essere distinte in verruche volgari, quando presenti sul corpo, e in verruche genitali.
In generale le verruche volgari interessano il viso, compresa la mucosa orale e nasale, le mani e i piedi. Le verruche genitali, che sono dovute a ceppi virali differenti, sono note anche come condilomi, e si osservano per lo più sulla regione genitale e perianale, sebbene non è escluso che verruche di tipo volgare possano presentarsi anche in questa zona.
Sifilide: cosa c’è da sapere
La sifilide è un‘infezione sessualmente trasmessa (IST) causata dal batterio Treponema pallidum. A livello mondiale, è la terza più diffusa Ist di tipo batterico dopo la clamidia e la gonorrea.
Trasmissione
La sifilide si trasmette attraverso qualsiasi tipo di rapporto sessuale (vaginale, anale e orale) e con il sangue. Una madre infetta può trasmettere la sifilide al nascituro durante la gravidanza (via transplacentare), attraverso il passaggio nel canale del parto e con l’allattamento.
Nello specifico si definisce:
- sifilide acquisita l’infezione contratta dopo la nascita
- sifilide congenita o prenatale quella contratta per via transplacentare
- sifilide connatale quella acquisita al momento del passaggio attraverso il canale del parto.
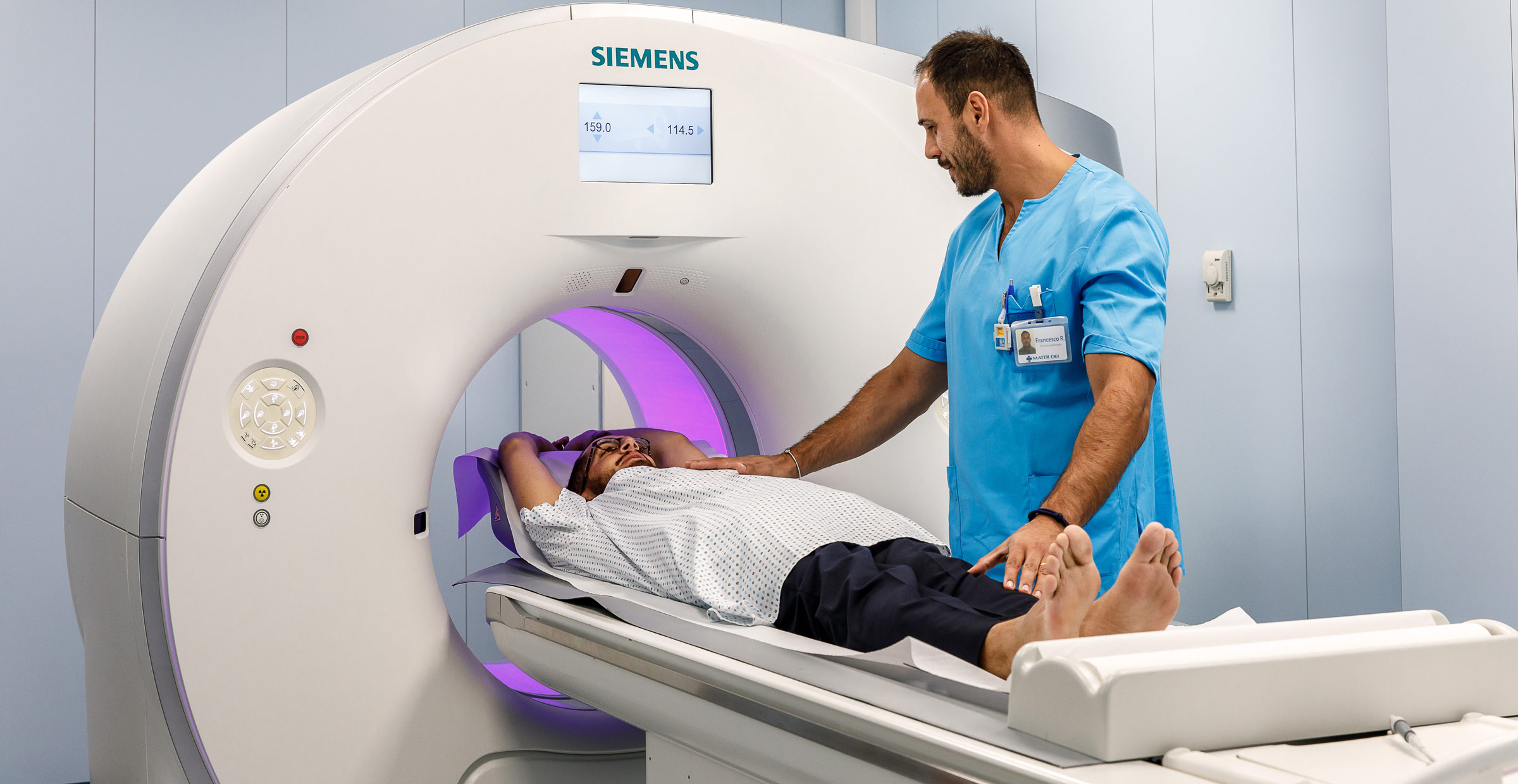
TAC Tomografia Assiale Computerizzata
La tomografia computerizzata, in sigla TC, ancora spesso chiamata comunemente TAC (tomografia assiale computerizzata) nonostante l’evoluzione della metodica, è un’indagine di imaging che fornisce informazioni strutturali tridimensionali molto dettagliate degli organi interni del corpo umano, avvalendosi dell’utilizzo di radiazioni ionizzanti (raggi X).
Descrizione
Per effettuare la TAC è, innanzitutto, necessario togliere ogni oggetto in metallo o di altro tipo (orecchini, anelli, braccialetti, catenine, occhiali ecc.), spogliarsi e indossare il camice fornito dal personale sanitario.
Quindi, ci si deve sdraiare sul lettino dell’apparato della TAC e mettersi nella posizione indicata dai medici, che dovrà essere mantenuta stabilmente per tutta la durata della valutazione, seguendo con precisione le richieste dei medici in merito alla respirazione. Quando è stata assunta la posizione corretta, il lettino inizia a scorrere, attraversando una struttura simile a una grossa ciambella con il buco, fermandosi a tratti, in corrispondenza delle zone da analizzare.
In questa fase, il cerchio della TAC somministra le radiazioni ionizzanti, mentre speciali sensori acquisiscono i segnali provenienti dai tessuti corporei esaminati; nel farlo, il cerchio ruota su se stesso, per acquisire informazioni in tutte le direzioni dello spazio.
I segnali raccolti vengono trasdotti in impulsi elettrici e inviati a un computer che li integra e li elabora, trasformandoli in immagini tridimensionali, visualizzate sul monitor, che possono essere ulteriormente elaborate per ottimizzarne la risoluzione e fotografate per fissare gli aspetti più interessanti ai fini clinici.
La durata della TAC varia in relazione all’estensione e alla complessità della zona del corpo che deve essere esaminata (encefalo, torace, addome, arti ecc.), nonché al tipo di strumento usato (più nuovo o più datato) e alla capacità del paziente di mantenere la posizione richiesta. In media, la durata complessiva della valutazione è di circa 30 minuti. L’esame è del tutto indolore.
In alcuni casi, per migliorare la capacità diagnostica della TAC è previsto l’uso di un mezzo di contrasto che, a seconda dei casi e degli scopi dell’indagine, dovrà essere assunto per bocca (liquido) oppure iniettato in una vena o inserito nel retto, alcuni minuti prima di sdraiarsi sul lettino dello strumento.
Quando serve
Ormai molto diffusa in pratica clinica, la TAC è considerata una valutazione di 2° livello, da utilizzare quando altre tecniche più semplici, economiche e innocue non permettono di precisare la diagnosi con un sufficiente grado di accuratezza e nella pianificazione di procedure interventistiche.
Una delle principali ragioni che inducono a limitare l’uso della TAC riguarda il fatto che la quota di radiazioni ionizzanti somministrata durante l’esame, pur non dannosa se si considera la singola valutazione, non è trascurabile (pari a circa 30 volte quella utilizzata per l’esecuzione della radiografia) e l’accumulo degli effetti di raggi X somministrati in numerose TC successive, effettuate anche a distanza di anni, potrebbe danneggiare i tessuti dell’organismo e promuovere lo sviluppo di fibrosi o tumori.
Le principali indicazioni all’esecuzione della TC comprendono:
- diagnosi di malattie muscolari e ossee, come sarcomi, tumori ossei e fratture complesse;
- precisazione della posizione (e dei rapporti con i tessuti/organi vicini) di un tumore, un sito di infezione o un coagulo di sangue (trombo);
- pianificazione di una procedura invasiva come un intervento chirurgico delicato o una biopsia;
- individuazione precisione dell’area in cui è presente un tumore da trattare con radioterapia;
- individuazione e monitoraggio di tumori, malattie cardiache (angiografia coronarica con TC), noduli polmonari e masse epatiche;
- valutazione dell’efficacia di specifiche terapie, in particolare quelle antitumorali;
- individuazione e localizzazione precisa di lesioni ed emorragie agli organi interni.
Avvertenze particolari
Di per sé, la TAC non presenta controindicazioni particolari. Tuttavia, in considerazione dell’uso di radiazioni ionizzanti è importante che le donne in età fertile siano certe di non essere in stato di gravidanza al momento dell’esecuzione dell’esame. Viceversa, benché la dose di radiazioni usata non sia tale da danneggiare il feto, se possibile, è preferibile rimandare la valutazione od optare per una metodica diagnostica alternativa (ecografia o risonanza magnetica).
Il mezzo di contrasto utilizzato per la TAC è generalmente innocuo, ma alcune persone possono sviluppare reazioni di ipersensibilità (con comparsa di prurito e rash cutaneo) o vere e proprie allergie: se si sono già avute esperienze di questo tipo in occasione di esami precedenti con mezzo di contrasto (anche diversi dalla TC) o si è intolleranti o allergici a particolari farmaci, è importante informare il personale sanitario già mentre si fissa l’appuntamento per la TAC.