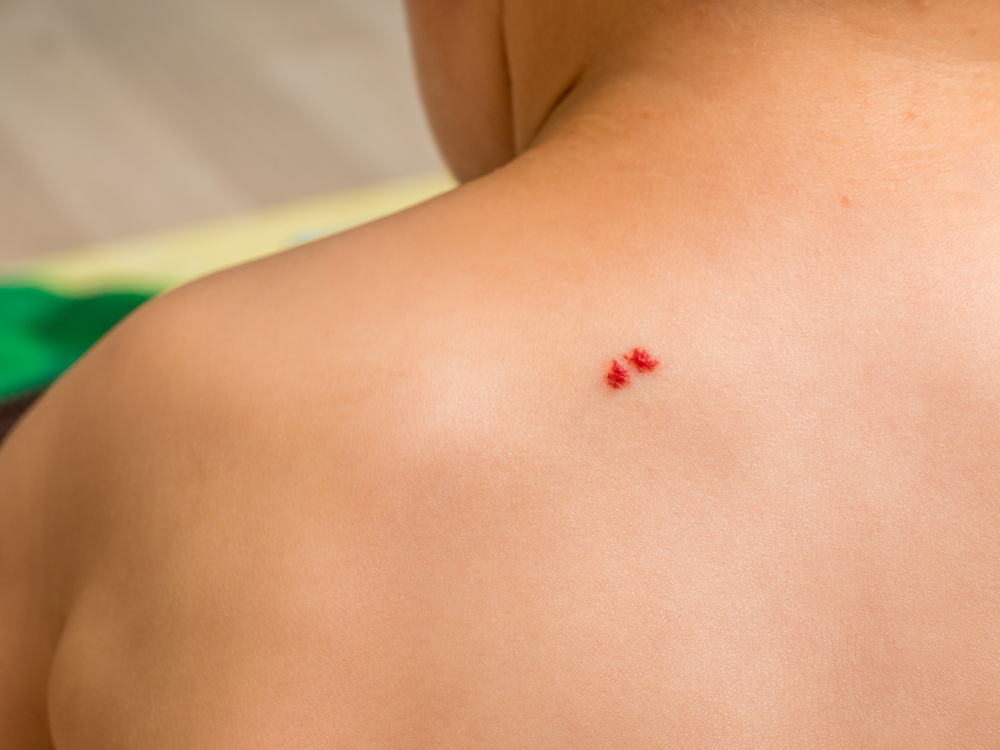
Gli angiomi della pelle sono neoformazioni per lo più benigne, dovute all’anormale sviluppo cellulare dei vasi sangunei o linfatici. La forma più comune di angioma cutaneo è l’emangioma, che consiste in una proliferazione dei vasi sanguinei ed appare solitamente alla nascita o nel corso del primo anno di vita, per poi recedere spontaneamente nel tempo, senza richiedere alcun trattamento. Molto più raro è il linfangioma, che interessa i vasi linfatici e può essere di natura capillare o cistica.
Giorno: 22 Giugno 2020
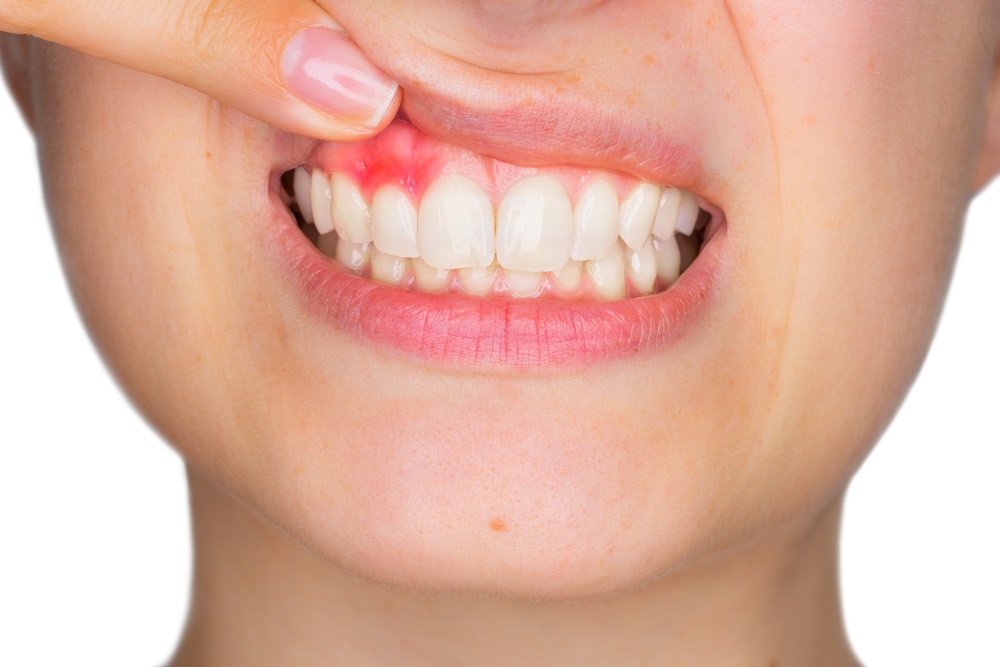
Ascesso dentale: cura e rimedi
Ti sei accorto di avere un ascesso dentale? In questo articolo scoprirai di cosa si tratta nello specifico, quali sono le cause di questo problema e quali rimedi puoi usare per far passare il dolore.
In parole povere, possiamo dire che un ascesso dentale è un accumulo di batteri, di globuli bianchi o altri detriti cellulari che si sono depositati sui tessuti che si trovano vicino al dente, quindi gengiva, osso della mandibola o sulla polpa del dente. Innanzitutto possiamo classificare tre tipologie di ascesso: quello parodontale, quello peripicale e quello gengivale.
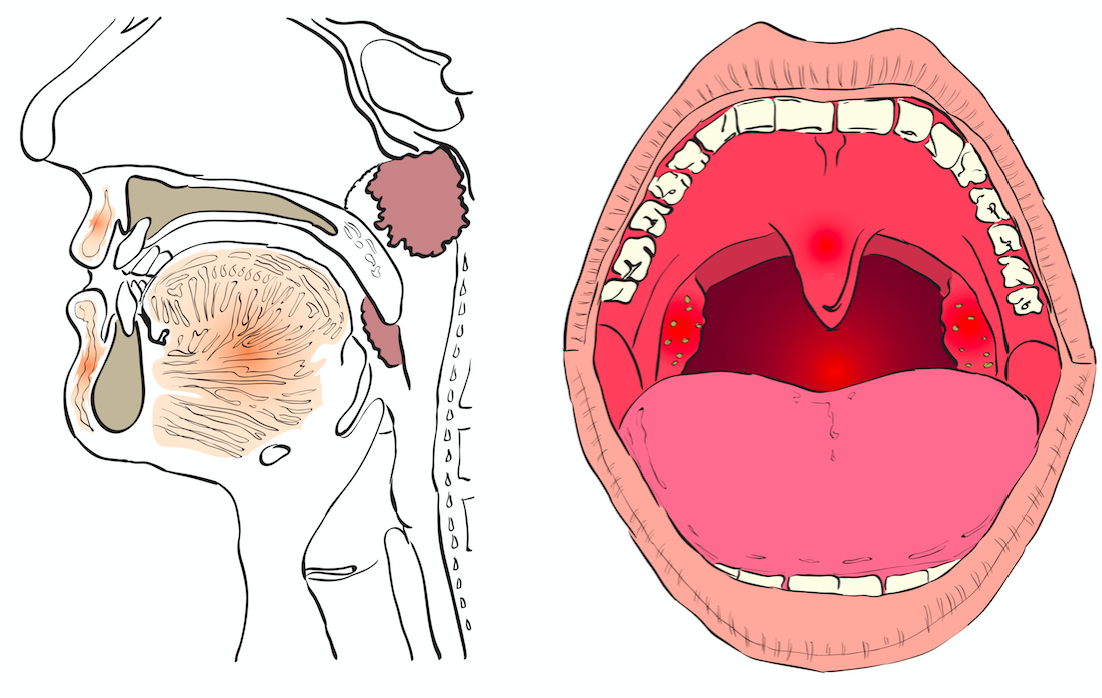
Infiammazione delle adenoidi
Le adenoidi sono costituite da tessuto linfatico e si trovano nella parte superiore della gola, dietro e sopra le tonsille, nel punto in cui le cavità nasali si connettono proprio con la gola.
In realtà anche le adenoidi sono delle tonsille, e un altro nome con cui sono conosciute è tonsille faringee.
Tuttavia, mentre le tonsille palatine sono visibili attraverso la bocca, le adenoidi rimangono nascoste più in alto nelle vie respiratorie.
Inoltre, anche se sia le adenoidi sia le tonsille sono costituite principalmente da tessuto linfoide, a causa della loro diversa localizzazione i problemi associati alle infezioni che colpiscono le adenoidi possono essere diversi rispetto a quelli indotti dalle infezioni delle tonsille.
Come le tonsille, le adenoidi fanno parte del sistema linfatico, il cui compito è combattere le malattie infettive e mantenere in equilibrio i fluidi corporei.
In entrambi i casi si tratta di strutture di dimensioni maggiori nei primi anni di vita, in particolare nella fascia di età compresa tra i 2 e i 6 anni.
Uveite dell’occhio
Uveite è un termine generico che descrive un gruppo di malattie infiammatorie causa di gonfiore, infiammazione e danni ai tessuti oculari; il termine trae origine dal fatto che queste condizioni spesso colpiscono una parte dell’occhio chiamata uvea, anche se l’uveite non si limita a questa struttura, colpendo spesso anche cornea, sclera, retina, nervo ottico e vitreo.
Le principali cause sono:
- trauma oculare,
- agenti infettivi, soprattutto virus e batteri,
- malattie sistemiche, soprattutto di tipo autoimmune.
Strabismo: un problema oculare spesso ereditario
Lo strabismo una condizione patologica che provoca un allineamento scorretto degli occhi, i quali risultano quindi guardare in due differenti direzioni in maniera più o meno evidente. Ne esistono tipologie non gravi, come lo strabismo di Venere, e varietà che invece influiscono in modo deciso sulla visione.
Cos’è lo strabismo: cause e sintomi
Il sistema visivo è una macchina perfetta e basata sulla simmetria degli occhi: la visione funziona grazie alla precisione degli assi visivi, che trasmettono le due diverse immagini poi elaborate dal nervo ottico e unite in modo da essere interpretate sia nel soggetto sia nella loro presenza all’interno dello spazio. Quando gli assi visivi non sono perfettamente allineati e un occhio guarda in una direzione diversa rispetto all’altro si parla di strabismo, una condizione è provocata dal malfunzionamento dei muscoli oculari estrinseci, che rendono difficile o impossibile l’orientamento di ciascun occhio su un obiettivo specifico e per conseguenza inficiano la visione binoculare e la percezione della profondità.
Sindrome di Sjogren
Nel 1933 il medico svedese Henrik Sjögren descrisse per la prima volta un gruppo di donne in cui l’artrite cronica era accompagnata da secchezza oculare e della bocca, scoprendo di fatto una condizione che ancora oggi porta il suo nome.
La sindrome di Sjögren è una malattia infiammatoria che può colpire molte parti diverse dell’organismo, ma che nella maggior parte dei casi danneggia le ghiandole lacrimali e salivari. Chi ne è affetto soffre di
- irritazione,
- secchezza o bruciore agli occhi.
Sono anche frequenti la bocca secca (o la difficoltà a mangiare cibi secchi) e il gonfiore delle ghiandole intorno al viso e al collo. Alcuni pazienti hanno il naso, la gola, la vagina e la pelle secca. Piuttosto comuni, inoltre, sono la difficoltà di deglutizione e i sintomi del reflusso acido.
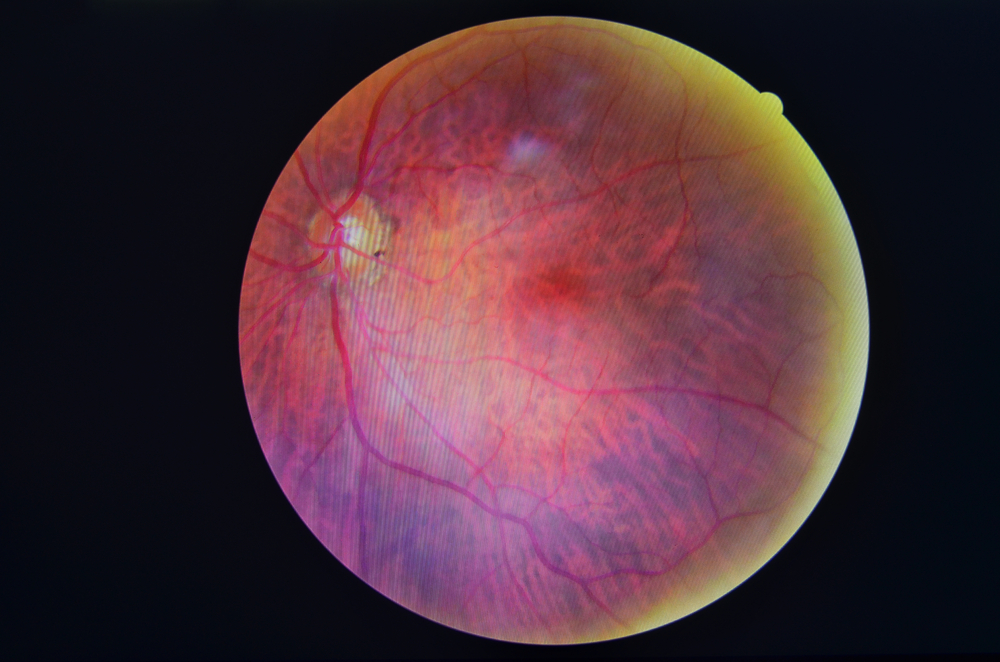
Retinopatia diabetica: cosa c’è da sapere
Nella fase iniziale della retinopatia diabetica possono non esserci sintomi. E’ molto importante non aspettare di vedere meno per farsi visitare. Rapidi cambiamenti dei valori glicemici, anche in assenza di una franca retinopatia, possono comportare transitori annebbiamenti della vista. Se la macula, la parte centrale e più nobile della retina, si riempie di liquido (edema) e sangue, a causa della malattia diabetica, la visione si offusca più seriamente, e il recupero visivo, anche dopo trattamento è più difficile. Se invece si vedono improvvisamente punti neri, corpi mobili o un completo annebbiamento nel campo visivo, potrebbe trattarsi di un sanguinamento interno dovuto alla crescita di nuovi vasi sanguigni anormali e fragili che perdono liquido e sangue, a livello retinico e del nervo ottico. Questa fase è nota come retinopatia diabetica proliferante. E’ importante farsi visitare con urgenza se si nota un peggioramento della vista perdurante più di qualche giorno, e non associato a uno sbalzo glicemico.
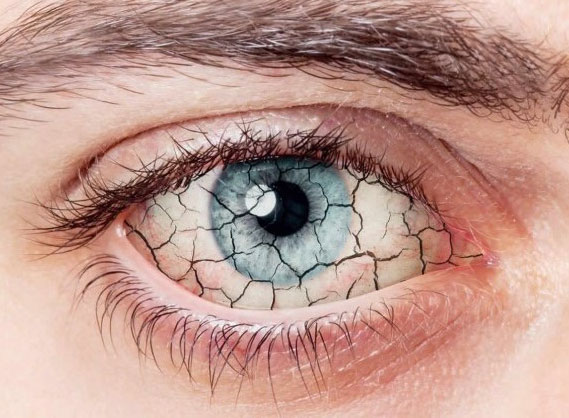
Occhio secco: cos’è?
La secchezza oculare, anche detta sindrome dell’occhio secco, si verifica quando la produzione di lacrime è inadeguata o quando queste hanno una consistenza anomala e quindi evaporano troppo rapidamente.
La secchezza può essere di breve durata oppure persistere nel tempo (condizione cronica); può interessare chiunque, ma è sicuramente più comune all’aumentare dell’età, quando arriva ad interessare fino a un soggetto su tre nella popolazione anziana.
Può combinarsi a una serie di sintomi, quali fastidio e dolore e può essere associata all’infiammazione della superficie dell’occhio; se non trattata questa condizione può determinare dolore, ulcere, cicatrici corneali e la perdita parziale della vista. La perdita permanente della vista a seguito della secchezza oculare è comunque poco frequente.
Glaucoma: cos’è, cause e sintomi premonitori
Il glaucoma è una malattia che colpisce il nervo ottico e che, se non viene curata nel modo giusto, può portare anche alla cecità. Per questo motivo è importante imparare a riconoscere i suoi sintomi premonitori.
Il glaucoma dunque è una patologia degli occhi ed è legata all’aumento della pressione endoculare. Si tratta di un problema molto diffuso che, secondo i dati, è la seconda causa di cecità al mondo. Qual è la sua causa? Il glaucoma è provocato da un deflusso dell’umore acqueo, ossia il liquido che si trova nell’occhio. Se si accumula eccessivamente infatti aumenta la pressione intraoculare, portando ad uno schiacciamento del nervo ottico.
Bruxismo: digrignare i denti
Bruxismo è un comportamento che consiste nello sfregamento associato ad un serramento dei denti delle due arcate superiore sull’inferiore in maniera involontaria e sopratutto violenta. Questa Attività può talvolta essere rumorosa e fastidiosa, non tanto per chi lo esegue (perchè generalmente avviene nel sonno), ma per chi dorme accanto ad una persona che Bruxa e viene disturbata durante la notte in maniera continua.
Candidosi orale
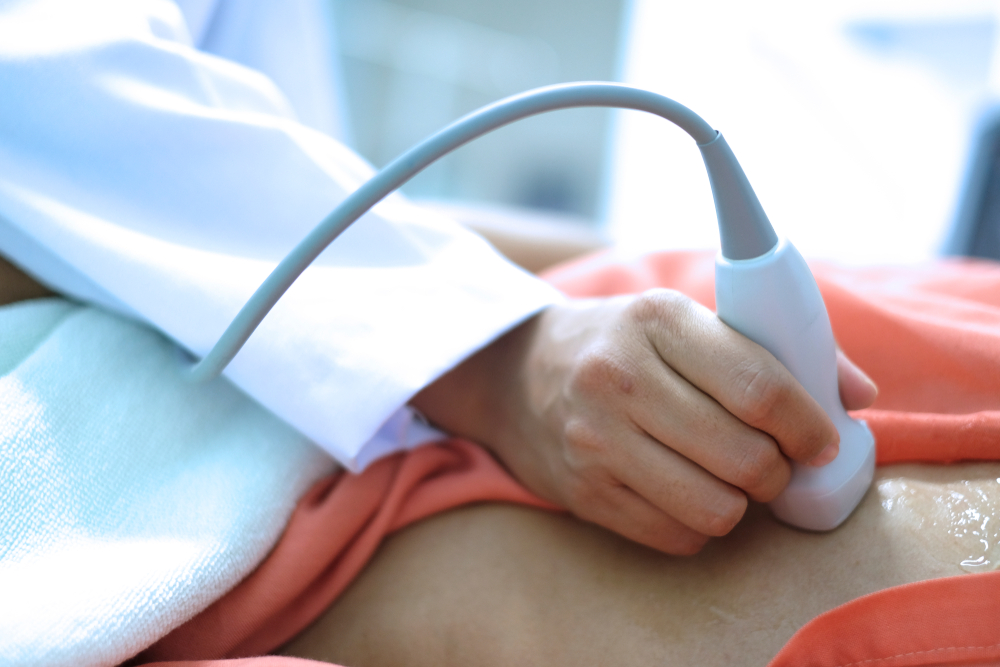
Ecografia
L’ecografia è una tecnica diagnostica di imaging basata sull’impiego di ultrasuoni, semplice e rapida da eseguire, innocua, indolore e a basso costo che, proprio per queste sue caratteristiche favorevoli si è estremamente diffusa negli ultimi 30 anni, in innumerevoli ambiti clinici.
Attualmente, esistono numerose varianti di indagine ecografica che ne migliorano la risoluzione e il potere informativo in funzione delle sue applicazioni (esterna convenzionale, a colori, trasvaginale, transrettale, transesofagea).
Il principale limite della metodica risiede nel fatto di essere “operatore-dipendente”: il che significa che la sua utilità diagnostica è legata all’esperienza e alla capacità del medico che la esegue di interpretare le immagini ecografiche ottenute.
Descrizione
Generalmente, l’ecografia convenzionale viene eseguita dall’esterno, appoggiando il sensore/trasduttore dell’ecografo (simile a un microfono o a un joystick) sulla cute pulita e asciutta, preventivamente ricoperta di uno speciale gel trasparente che permette di migliorare la trasmissione dei segnali dall’interno del corpo al sensore e viceversa, rendendola più omogenea grazie all’eliminazione di bolle d’aria.
Il sensore/trasduttore invia ultrasuoni diagnostici (del tutto innocui), che attraversano i tessuti del corpo per alcuni centimetri e vengono in parte “riflessi” da questi ultimi verso il sensore/trasduttore, in modo differenziato in relazione alle caratteristiche del tessuto stesso. I segnali ricevuti e trasdotti dal sensore in impulsi elettrici vengono inviati all’ecografo che li traduce in immagini (in bianco e nero o a colori), visualizzate sul monitor in tempo reale.
Ciò permette non soltanto di visualizzare tutte le strutture presenti nell’area scansionata dall’ecografo, ma anche di valutarne i rapporti dinamici connessi al movimento fisiologico dei diversi organi.
Generalmente, il medico focalizza l’attenzione su specifici tessuti o strutture, sulla base della motivazione clinica che ha portato alla richiesta di eseguire l’ecografia e nel corso dell’esame scatta istantanee delle immagini sul monitor, che ritiene di particolare rilevanza ai fini diagnostici. Al termine dell’esame, che in media dura circa 15-20 minuti (in funzione dell’estensione dell’area da valutare, dalla qualità delle immagini che si ottengono e della situazione clinica), è sufficiente togliere il gel con salviettine di carta e rivestirsi. Il referto, in genere, viene consegnato immediatamente.
In ambito ginecologico, l’ecografia può essere effettuata esternamente (come avviene nel caso delle ecografie effettuate durante la gravidanza) oppure per via endovaginale (modalità comunemente utilizzata durante i controlli ginecologici per visualizzare meglio l’utero, le tube di Falloppio e le ovaie.
In ambito urologico, l’ecografia può essere effettuata esternamente (per esempio, per valutare lo stato dei reni) oppure per via transrettale (modalità utilizzata per indagare la prostata).
La variante transesofagea è, invece, utilizzata in ambito cardiologico, per ottenere immagini del cuore in movimento. In questo caso, l’esame prende il nome di ecocardiogramma e la sua esecuzione prevede una sedazione preliminare per facilitare l’introduzione del tubicino con il sensore/trasduttore posto all’estremità.
Quando serve
L’ecografia può essere eseguita per valutare lo stato di pressoché tutti i tessuti molli e la morfologia, il movimento e i rapporti dinamici tra organi limitrofi.
Le indicazioni più comuni dell’ecografia comprendono:
- valutazione della colecisti (per evidenziare calcoli) e del fegato (per valutarne l’ingrossamento, la presenza di fibrosi o formazioni anomale ecc.);
- valutazione dello stato dei reni (per localizzare calcoli, cisti o altre formazioni anomale), della vescica e della prostata negli uomini (dimensioni, presenza di formazioni anomale ecc.);
- monitoraggio fetale durante i controlli periodici in gravidanza;
- valutazione dello stato di utero, tube di Falloppio e ovaie, nell’ambito di controlli ginecologici di routine o finalizzati a diagnosticare/monitorare patologie specifiche;
- diagnosi e monitoraggio del tumore del seno;
- valutazione della dimensione, della struttura e del funzionamento dinamico del cuore, delle valvole cardiache e dei vasi connessi;
- indagine della tiroide finalizzata a esaminarne le dimensioni, lo stato del tessuto ghiandolare e la presenza di tumori;
- indagine delle ghiandole salivari finalizzata a esaminarne le dimensioni, stato del tessuto ghiandolare e la presenza di calcoli o tumori;
- esame dei tessuti molli articolari (capsule articolari, menischi, tendini, legamenti ecc.).
Avvertenze particolari
In funzione della parte del corpo da esaminare e delle regole previste dal singolo Centro clinico, l’esecuzione dell’ecografia può prevedere o meno una preparazione preliminare.
Per esempio, nel caso dell’ecografia addome completo è, di norma, necessario rispettare il digiuno per 6-8 ore e presentarsi con la vescica piena al momento dell’esame, mentre nel caso dell’ecografia transvaginale, si deve evitare il periodo di flusso mestruale. Nel caso di ecografie al collo (tiroide, ghiandole salivari) o alle articolazioni non è, invece, prevista una particolare preparazione.
In genere, tutte le informazioni necessarie per arrivare in condizioni ideali al momento del test sono comunicate (a voce e per iscritto) quando si prende l’appuntamento: è bene ricordarle e attuare quanto raccomandato per evitare di non poter eseguire l’esame nel giorno e nell’ora previsti o di ottenere esiti diagnostici poco affidabili.
Ecocardiogramma
L’ecocardiogramma, detto anche ecocardiografia, è una tecnica diagnostica di imaging basata sull’impiego di ultrasuoni, semplice e rapida da eseguire, innocua, indolore e a basso costo che, proprio per queste sue caratteristiche favorevoli si è molto diffusa negli ultimi 20 anni in ambito cardiologico per studiare il cuore, i vasi sanguigni che lo circondano e le valvole cardiache.
Descrizione
L’ecocardiogramma è a tutti gli effetti un’ecografia eseguita a livello del cuore che può essere condotta con modalità transtoracica o transesofagea e che permette di visualizzare il cuore, i vasi sanguigni che lo circondano e le valvole cardiache durante il loro normale funzionamento, in condizioni di riposo, dopo stress test o dopo l’assunzione di un farmaco, fornendo immagini bidimensionali o tridimensionali.
La modalità transtoracica è la più semplice e viene eseguita in modo analogo a una comune ecografia esterna, scansionando il torace con un sensore/traduttore, dopo aver applicato sulla pelle pulita e asciutta un particolare gel che ottimizza la trasmissione degli ultrasuoni da e verso le strutture da esaminare.
Il sensore/trasduttore invia ultrasuoni diagnostici, che attraversano i tessuti corporei peralcuni centimetri e vengono in parte “riflessi” da questi ultimi verso il sensore/trasduttore, in modo differenziato in relazione alle caratteristiche del tessuto stesso. I segnali ricevuti e trasdotti dal sensore in impulsi elettrici vengono inviati all’ecografo che li traduce in immagini (in bianco e nero o a colori), visualizzate sul monitor in tempo reale.
Ciò permette non soltanto di visualizzare tutte le strutture presenti nell’area scansionata dall’ecografo, ma anche di valutare la contrazione del cuore, l’apertura/chiusura delle valvole e il flusso di sangue durante il loro funzionamento.
La modalità transesofagea è un po’ più complessa e prevede una lieve sedazione preliminare e l’inserimento nell’esofago di un tubicino con il sensore/trasduttore all’estremità, che viene posizionato all’altezza del cuore. Da qui, dovendo attraversare minimi strati di tessuti ben idratati, gli ultrasuoni arrivano e vengono riflessi dalle strutture da esaminare in modo più efficiente e con minori interferenze, fornendo immagini più dettagliate e meglio definite.
A prescindere dalla modalità utilizzata, nel corso dell’esame, il medico scatta alcune istantanee delle immagini sul monitor, che ritiene di particolare rilevanza ai fini diagnostici. L’esame con modalità transtoracica dura in media circa 15-20 minuti mentre quello condotto con modalità transesofagea è un po’ più impegnativo, anche a causa del tempo necessario per la sedazione iniziale e il recupero finale. In entrambi i casi, in genere, il referto viene consegnato subito dopo aver terminato la valutazione.
Quando serve
L’ecocardiogramma viene eseguito per valutare la dimensione, la struttura e il funzionamento dinamico del cuore, delle valvole cardiache e dei vasi connessi, in presenza di sintomi clinici suggestivi della presenza di una malattia cardiaca e/o dopo che altri esami cardiologici di primo livello (per esempio, l’elettrocardiogramma, ECG) hanno portato a esiti meritevoli di approfondimento. In aggiunta, l’esame viene utilizzato per il monitoraggio di patologie cardiache già diagnosticate e prima/dopo interventi chirurgici. Le principali condizioni che portano a indicare l’esecuzione dell’ecocardiogramma comprendono:
- insufficienza cardiaca;
- alterazioni del ritmo cardiaco;
- cardiomiopatia dilatativa;
- coronaropatie;
- alterata anatomia e mal funzionamento delle valvole cardiache;
- difetti cardiaci congeniti;
- esiti di interventi cardiochirurgici.
Avvertenze particolari
L’esecuzione dell’ecocardiogramma non prevede una preparazione particolare. Se si è già in terapia con farmaci per il controllo di patologie cardiache note, il medico indicherà quando assumerli nelle ore precedenti l’esame per ottimizzare l’esito della valutazione.
Se l’esame viene condotto per via transesofagea, è prevista la somministrazione preliminare una blanda sedazione, generalmente innocua: in questo caso, vanno preliminarmente comunicate al medico eventuali allergie/intolleranze a determinati farmaci e l’elenco completo di tutti i farmaci, integratori nutrizionali e rimedi fitoterapici/alternativi che si stanno assumendo allo scopo di evitare possibili interazioni sfavorevoli.
L’elenco di tutte le sostanze assunte (compresi gli alcolici e bevande contenenti caffeina o altri stimolanti) va comunque sempre comunicato al medico per permettergli di interpretare meglio l’esito della valutazione e risalire più facilmente alla possibile causa dei sintomi e segni cardiaci anomali riscontrati.
L’ecocardiogramma può essere eseguito a qualunque età, compresa l’età pediatrica.
Coronografia
La coronarografia, detta anche angiografia coronarica, è una tecnica radiologica invasiva utilizzata in ambito cardiologico per visualizzare il decorso e lo stato delle arterie coronariche (i vasi arteriosi che avvolgono il cuore e che garantiscono il rifornimento di ossigeno e nutrienti al muscolo cardiaco), soprattutto quando si ha un forte sospetto che vi siano stenosi dovute a placche aterosclerotiche od occlusioni parziali dovute a coaguli (trombosi) associate a un elevato rischio di ischemia cardiaca oppure aneurismi a rischio di rottura.
Qualora, la stenosi o l’aneurisma siano confermati dall’indagine, in alcuni casi, è possibile intervenire in tempo reale durante la coronarografia con tecniche di angioplastica per correggere l’alterazione coronarica presente e prevenire, così, possibili eventi cardiovascolari acuti. Se la correzione immediata non è attuabile, le informazioni ottenute dall’angiografia coronarica sono preziose per pianificare l’intervento emodinamico o chirurgico più appropriato.
Descrizione
La coronarografia prevede l’inserimento di un catetere flessibile in un’arteria del braccio che viene fatto avanzare nel vaso sanguigno fino al punto in prossimità delle coronarie, dove deve rilasciare il mezzo di contrasto. Una volta che il mezzo di contrasto opaco ai raggi X si è diffuso in tutto il letto coronarico da visualizzare, il paziente viene sottoposto a una radiografia cardiaca che fornirà un’immagine del decorso delle arterie che avvolgono il cuore, evidenziandone eventuali ostruzioni e anomalie.
L’esame è effettuato mentre il paziente è sveglio e soltanto parzialmente sedato, per facilitare il rilassamento durante la procedura consentendogli però di interagire con i medici (per esempio, rispondere a domande), mentre per ridurre il dolore nel punto di inserzione del catetere viene somministrata un’anestesia locale. Durante l’intera valutazione, il paziente è sottoposto a monitoraggio elettrocardiografico e pressorio e viene valutata la quantità di ossigeno nel sangue (pO2), indicativa della funzionalità cardiopolmonare.
L’esecuzione della coronarografia dura, in media, circa un’ora, ma la sua durata può aumentare in caso di vasi sanguigni difficili da navigare (per esempio, a causa di stenosi o tortuosità soggettive) e, soprattutto, quando oltre alla valutazione diagnostica vengono attuate anche altre procedure emodinamiche, come l’angioplastica. Al termine della procedura, il catetere viene rimosso e il punto dell’incisione chiuso con una semplice pressione o con una clip.
Quando serve
L’angiografia coronarica viene eseguita soltanto quando le tecniche diagnostiche di imaging o altre valutazioni non invasive, come ecocardiogramma ed ecodoppler (a riposo o sotto sforzo) o la risonanza magnetica cardiaca, non sono adeguate o sufficienti a chiarire l’origine dei sintomi e dei segni evidenziati clinicamente oppure quando si ritenga plausibile la correzione del difetto coronarico presente contestualmente alla coronarografia (per esempio, la riapertura di un vaso semi-occluso con applicazione di uno stent coronarico).
Questo uso cauto dell’angiografia coronarica è legato al fatto che l’esecuzione dell’esame presenta rischi operativi bassi ma non nulli, legati soprattutto alla necessità di navigare le arterie con un catetere fino a raggiungere le coronarie da esaminare e di somministrare un mezzo di contrasto. L’uso di basse dosi di raggi X, necessari per evidenziare i vasi cardiaci, invece, è sostanzialmente innocuo.
Le principali indicazioni all’esecuzione della coronarografia comprendono:
- sintomi indicativi di coronaropatia, come angina pectoris o dolore anginoso al braccio;
- riscontro di dolore al torace, al collo/mandibola, al torace o al braccio, non spiegato da altri test;
- aumento dei sintomi di un’angina già diagnosticata (angina instabile);
- presenza di difetti cardiaci congeniti;
- presenza difetti a una valvola cardiaca;
- insufficienza cardiaca già diagnosticata;
- riscontro di alterazioni di altri vasi sanguigni o traumi toracici;
- esiti anomali in altre valutazioni cardiache (in particolare, test sotto sforzo).
In aggiunta, la coronarografia può essere utilizzata per pianificare meglio un intervento chirurgico (per via percutanea o a cielo aperto) o di angioplastica e per monitorarne gli esiti nel tempo (follow-up), allo scopo di evidenziare precocemente possibili recidive dell’alterazione coronarica iniziale (per esempio, la re-stenosi di un vaso nello stesso punto dove è già stato applicato uno stent o in un’altra zona dei vasi coronarici).
Avvertenze particolari
L’angiografia è un intervento invasivo che prevede una serie di valutazioni preliminari per poter essere effettuato e che viene gestito nella sala di emodinamica interventistica, alla stregua di un intervento chirurgico minore.
Conclusa la procedura è necessario restare alcune ore sotto monitoraggio, finché le condizioni cardiache e generali sono stabili. Se non sussistono criticità cliniche di base particolari (per esempio, un’età molto avanzata o patologie che aumentano il rischio di complicanze, come il diabete) e la procedura viene eseguita senza problemi, la coronarografia può essere eseguita in Day hospital e il paziente può tornare alla propria abitazione il giorno stesso. Viceversa, può essere necessaria una notte di ricovero.
Dopo l’esame, è raccomandato di bere in abbondanza per favorire l’eliminazione del mezzo di contrasto dal circolo sanguigno (salvo diversa indicazione medica), di non eseguire sforzi o attività pesanti per alcuni giorni e di non sfregare o toccare la piccola ferita nel punto di inserzione del catetere, fino alla completa guarigione.
Applicazione di Stent (Angioplastica coronarica)
Lo stent coronarico è un “device” medico, ovvero uno strumento utilizzato nell’Angioplastica Coronarica per sgombrare la via alle possibili ostruzioni delle arterie coronarie seguendo delle tecniche invasive aventi l’obiettivo di ripristinare la regolare circolazione sanguigna all’interno del cuore garantendone la corretta funzionalità.
Cause
Uno stent un è piccolo tubicino a rete, composto di materiale inerte di vario tipo (in genere, di metallo, rivestito o meno di carbonio) e impregnato o meno di specifici principi farmacologici (stent medicato o non-medicato). Di norma, uno stent viene applicato per consolidare il risultato della riapertura di un vaso cardiaco occluso (completamente o parzialmente) da un trombo e/o da una placca aterosclerotica, nel contesto di una procedura emodinamica nota come angioplastica.
In linea di principio, qualunque arteria occlusa può essere trattata con angioplastica e applicazione di stent, ma in genere i vasi sottoposti a questo tipo di procedura sono soprattutto le coronarie (le arterie che irrorano il muscolo cardiaco, rifornendolo di ossigeno e sostanze nutritive).
Sintomi
L’applicazione di uno stent viene effettuata per via percutanea, inserendo il catetere operatorio in una piccola incisione effettuata a livello di un’arteria periferica navigabile, in genere a livello dell’inguine (arteria femorale), dell’incavo del gomito o del polso, in relazione al percorso che è preferibile seguire per arrivare fino al cuore nel singolo paziente.
All’estremità del catetere operatorio è posizionato un palloncino circondato dallo stent.
Una volta giunti nel punto dell’arteria da trattare, il palloncino viene fatto espandere e lo stent va a comprimere la placca aterosclerotica contro le pareti del vaso, aumentando il calibro del lume libero, nuovamente disponibile per il flusso di sangue.
Dopo la compressione della placca e il posizionamento dello stent, il catetere con il palloncino viene rimosso, ripercorrendo a ritroso i vasi inizialmente navigati.
Se lo stent applicato è di tipo non-medicato, l’unica azione esercitata è di tipo meccanico (compressione della placca), mentre se la retina è rivestita di materiale plastico impregnato di farmaci, si ha un’azione aggiuntiva diretta a contrastare la proliferazione cellulare, inibire la ricrescita della placca e, quindi, prevenire in modo più efficace le possibili recidive.
L’applicazione di stent con angioplastica viene effettuata in anestesia locale (somministrata nell’area di inserimento del catetere) e sottoponendo il paziente soltanto a una blanda sedazione; l’anestesia generale non è necessaria e il paziente resta sveglio durante tutto l’intervento.
L’intera procedura è eseguita sotto monitoraggio cardiaco per cogliere tempestivamente ogni eventuale alterazione del ritmo di contrazione del cuore.
Durante la stessa sessione di intervento possono essere applicati uno o più stent uguali o diversi.
Se l’intervento è effettuato a scopo preventivo (programmato), in genere la degenza necessaria è di 24 ore, mentre se l’angioplastica viene eseguita in emergenza, in concomitanza con un infarto miocardico, la durata del ricovero varierà in relazione al tipo/severità di evento acuto occorso e alla risposta globale del paziente alle terapie.
Diagnosi
L’angioplastica con inserimento di stent può essere eseguita a scopo preventivo, dopo aver rilevato un’occlusione parziale localizzata del vaso sanguigno durante un controllo cardiologico oppure immediatamente dopo un infarto miocardico, per ripristinare rapidamente il flusso sanguigno nelle coronarie e contenere i danni a carico del cuore.
La presenza dello stent all’interno del vaso sanguigno ne mantiene le pareti distanziate, riducendo notevolmente il rischio di nuove occlusioni e, conseguentemente, di eventi cardiaci acuti severi.
L’applicazione di stent a scopo preventivo è generalmente consigliata quando il danno determinato dall’aterosclerosi è già significativo e la terapia farmacologica non è più in grado di assicurare un’adeguata protezione da sintomi che possono ridurre la qualità di vita (angina, dolore toracico, affanno, debolezza, palpitazioni ecc.) e, soprattutto, da eventi cardiovascolari acuti severi (infarto miocardico).
Se la placca aterosclerotica critica è localizzata alla biforcazione di due arterie o in un’altra zona in cui non può essere applicato lo stent e quando i vasi sono seriamente danneggiati dall’aterosclerosi in diversi punti, è di norma preferibile procedere all’applicazione di by-pass coronarico, corrispondente alla sostituzione del tratto di vaso sanguigno danneggiato con un pezzetto di vaso sano, prelevato da un’altra parte del corpo.
La scelta del tipo di intervento da effettuare (angioplastica con stent oppure intervento cardiochirurgico con by-pass) sarà effettuata sulla base di un’attenta valutazione del tipo di problema arterioso presente, dello stato cardiologico e del quadro clinico complessivi, dell’età del paziente, delle eventuali copatologie, della fattibilità di ciascuna delle due procedure e dei rischi operatori associati.
Tra gli stili di vita
Dopo l’applicazione di uno o più stent, i pazienti si sentono complessivamente meglio, riuscendo a respirare senza (o con minore) affanno e a tollerare maggiormente l’esercizio.
Tuttavia, va ricordato che l’aterosclerosi che ha reso necessario l’angioplastica è una patologia cronica che può interessare tutte le arterie e che tende a peggiorare nel tempo, anche a fronte dell’assunzione di una terapia farmacologica appropriata.
Dopo l’applicazione dello stent, quindi, sarà indispensabile assumere regolarmente tutti i farmaci prescritti, sottoporsi a controlli cardiologici periodici, seguire uno stile di vita sano e le comuni regole di prevenzione cardiovascolare, raccomandate anche a chi non ha mai avuto problemi cardiovascolari.
Vale a dire, mantenere un’alimentazione sana (ricca di frutta e verdura, pesce e legumi e povera di grassi saturi, sale e carni rosse), praticare attività fisica moderata compatibile con le proprie potenzialità ed evitare lo stress psicofisico, il fumo e l’alcol in eccesso.
Nel periodo successivo all’applicazione di uno o più stent, inoltre, il paziente è esposto a un aumentato rischio di formazione di coaguli in corrispondenza del dispositivo e, conseguentemente, di andare incontro a eventi tromboembolici acuti.
Per minimizzarlo sarà, quindi, indispensabile assumere terapia anticoagulante/antiaggregante per un periodo di tempo variabile stabilito dal medico caso per caso, anche in funzione del tipo di stent applicato (in genere, un anno).
Applicazione di Pace-Maker
Ogni pace-maker è composto di due parti fondamentali: un generatore di impulsi di dimensioni variabili da uno a pochi cm (i device più nuovi sono sempre più piccoli), che di norma viene impiantato sotto la parte anteriore della spalla sinistra, nell’incavo sotto la clavicola; uno o due elettrodi che dal generatore vengono fatti arrivare fino al muscolo cardiaco e posizionati in punti ben definiti a seconda del difetto di conduzione presente e delle esigenze di risincronizzazione.
L’applicazione del pace-maker prevede un intervento relativamente semplice, della durata di una o poche ore (a seconda del tipo di dispositivo applicato e delle caratteristiche del paziente), di norma eseguita attraverso piccole incisioni e con inserimento degli elettrodi per via “endovascolare” (ossia, muovendo i cavetti con gli elettrodi all’interno di vene che arrivano ad atri e/o ventricoli cardiaci, in genere la vena succlavia o la vena cefalica di sinistra).
L’intervento può essere un po’ più delicato e complesso e richiedere più tempo, quando deve essere applicato un pace-maker biventricolare per supportare contemporaneamente la contrazione di entrambi i ventricoli e la funzione di pompa del cuore, in pazienti affetti da insufficienza cardiaca.
In questo caso, l’applicazione del pace-maker è chiamata anche “terapia di risincronizzazione cardiaca” (CRT).
La degenza media dopo l’intervento è di circa 24-48 ore, a meno che il quadro clinico non sia particolarmente delicato e tale da giustificare un ricovero più prolungato.
Cause
Il pace-maker è un device elettronico utilizzato per normalizzare un battito cardiaco alterato a causa di difetti di conduzione dello stimolo elettrico attraverso il muscolo cardiaco e della conseguente contrazione deficitaria e/o non perfettamente coordinata di atri e ventricoli o per supportare un’insufficiente attività di contrazione del cuore.
Esistono diversi tipi di pace-maker: a camera singola, a camera doppia, bi-ventricolare o associato a defibrillatore.
Ciascun dispositivo è dotato di una diversa attività ed è destinato a pazienti con patologie cardiache differenti.
L’applicazione può essere permanente (con sostituzione del device dopo 5-7 anni, per esaurimento della batteria interna) oppure temporanea (quando l’alterazione del ritmo cardiaco è legata a circostanze acute che si risolvono nel tempo (periodo post-infarto o dopo interventi chirurgici/assunzione eccessiva di farmaci o sostanze dannose per il muscolo cardiaco).
Sintomi
L’applicazione di un pace-make può essere necessaria in presenza di alterazioni acute o, più spesso, croniche del battito cardiaco di varia origine e natura, non adeguatamente compensate dalle terapie farmacologiche disponibili e tali da interferire con le attività quotidiane o da esporre al rischio di arresto cardiaco.
Il pace-maker a camera singola o doppia viene applicato quando a dover essere stimolati sono soltanto il ventricolo destro oppure sia l’atrio destro sia il ventricolo destro in modo coordinato, per esempio in pazienti che presentano bradicardia (rallentamento del ritmo cardiaco).
Il pace- maker biventricolare viene applicato in pazienti affetti da insufficienza cardiaca moderata-severa.
Soprattutto in quest’ultimo caso, quando oltre all’alterazione del ritmo cardiaco è presente anche un significativo rischio di fibrillazione ventricolare e arresto cardiaco, può essere applicato un device che integra le attività di pace-maker e di defibrillatore: il primo sarà costantemente funzionante in relazione alle esigenze di pacing cardiaco, mentre il secondo entrerà in funzione soltanto qualora il dispositivo stesso ne rilevi l’immediata necessità.
Diagnosi
La Diagnosi che conduce all’intervento di applicazione di un pacemaker tiene conto dei rilevamenti espletati sulla situazione del cuore e del battito caro cardiaco riscontrato. Essendo il pacemaker è apparecchiato un elettronico che viene dato in aiuto per una corretta e continua attività cardiaca, va considerata , prima di ricorrere a questo dispositivo va presa in attenta considerazione il quadro diagnostico del paziente.
Pertanto se la diagnosi accerta che il ritmo cardiaco vada regolarizzato per evitare disturbi causati al paziente da bradicardia , insufficienza cardiaca o anche fibrillazione atriale.
Considerato che il miocardio è il muscolo del cuore responsabile degli impulsi che generano le contrazioni di atri e ventricolo necessarie al battito Cardiaco.
La corretta frequenza cardiaca fa riferimento al nodo seno-striale, dove viene valutata l’entità del battito, che deve risultare compreso tra 60 e 100 battiti al minuto, per assicurare un buon ritmo sinusale.
L’alterazione del ritmo sinusale può generare una Aritmia Cardiaca, che può essere a frequenza più ridotta o più accelerata.
In tal caso la diagnosi dovrà tener conto che ivari sintomi descritti dal paziente quali la fatica, il fiato corto, eventuali sincopi, indirizzino il medico curante a suggerire l’impianto di un pacemaker.
Tra gli stili di vita
L’applicazione di un pace-make può essere necessaria in presenza di alterazioni acute o, più spesso, croniche del battito cardiaco di varia origine e natura, non adeguatamente compensate dalle terapie farmacologiche disponibili e tali da interferire con le attività quotidiane o da esporre al rischio di arresto cardiaco.
Il pace-maker a camera singola o doppia viene applicato quando a dover essere stimolati sono soltanto il ventricolo destro oppure sia l’atrio destro sia il ventricolo destro in modo coordinato, per esempio in pazienti che presentano bradicardia (rallentamento del ritmo cardiaco).
Il pace- maker biventricolare viene applicato in pazienti affetti da insufficienza cardiaca moderata-severa.
Soprattutto in quest’ultimo caso, quando oltre all’alterazione del ritmo cardiaco è presente anche un significativo rischio di fibrillazione ventricolare e arresto cardiaco, può essere applicato un device che integra le attività di pace-maker e di defibrillatore: il primo sarà costantemente funzionante in relazione alle esigenze di pacing cardiaco, mentre il secondo entrerà in funzione soltanto qualora il dispositivo stesso ne rilevi l’immediata necessità.
Salivazione eccessiva: cosa fare?
La salivazione eccessiva o ipersalivazione può essere la conseguenza di altri problemi come infezioni, affezioni alla mucosa orale o avvelenamento, ma può anche non derivare da una pregressa patologia ma essere conseguenza di stress o ansia.
La salivazione nel periodo della dentizione invece è un evento del tutto naturale nei mesi successivi alla nascita, è comune anche con l’avanzamento dell’età, nel periodo della senescenza a causa della perdita dei denti e recessione gengivale.
Dente del giudizio: sintomi e cure
I denti del giudizio, scientificamente chiamati “terzi morali” o “ottavi”, crescono solitamente nell’età in cui teoricamente si acquista la maturità – da qui il nome – ovvero tra i 18 e i 25 anni. Sono gli ultimi denti che crescono, ma non sempre fanno la loro comparsa.
Spesso causano dolore e non hanno una funzione essenziale per la masticazione.
Ma per quale motivo esistono? Per avere risposta bisogna andare indietro di molti anni, ai tempi della preistoria, era in cui erano necessari per la masticazione di carni crude e molto dure. Con l’invenzione del fuoco e quindi della cattura ha avuto inizio l’evoluzione della dentatura umana, rendendo i denti del giudizio quasi inutili. Vediamo ora quali sono i sintomi, come alleviare il dolore e quando il dente del giudizio va tolto.
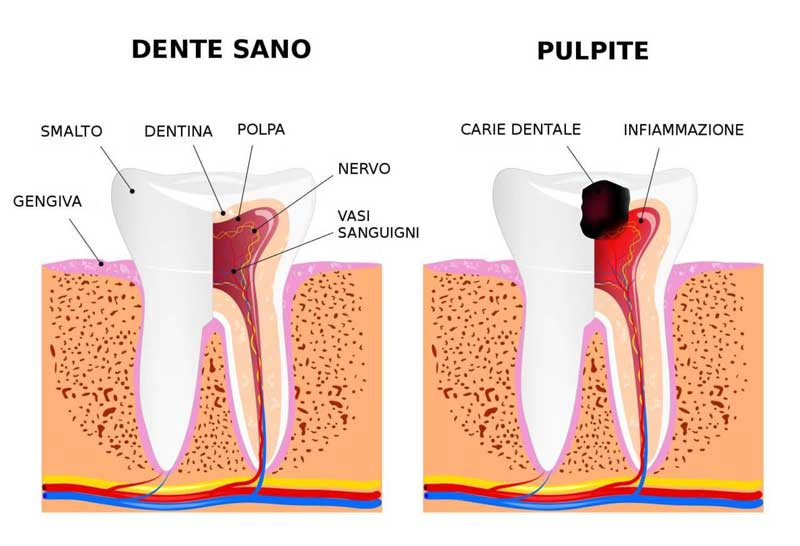
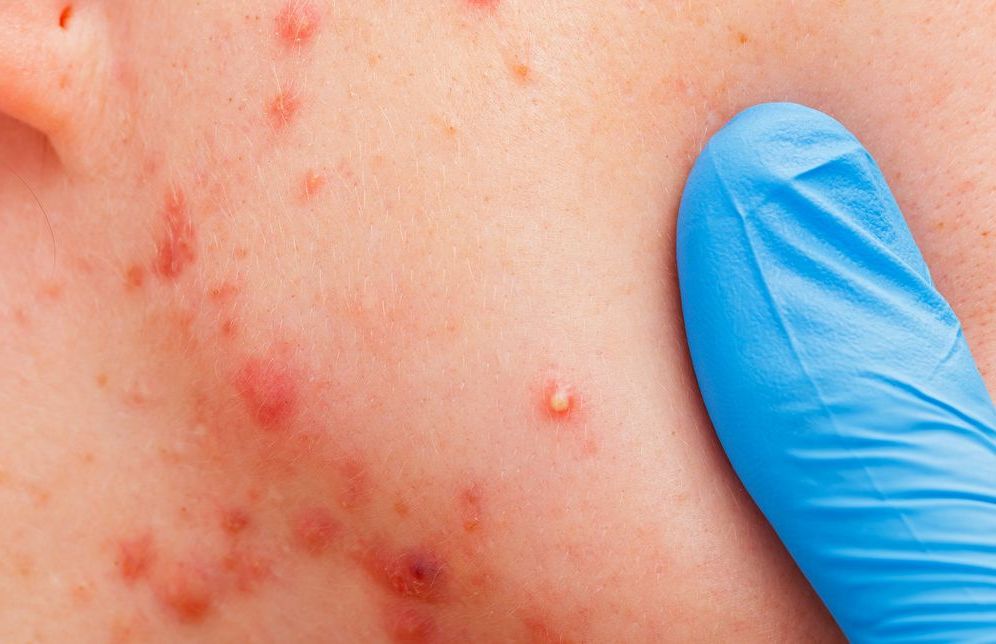
Carie dentali: cosa sono?
La carie dentale, ( dal latino caries, «corrosione, putrefazione») è una delle malattie degenerative più diffuse e comuni in ambito odontoiatrico. Si tratta di un processo degenerativo che danneggia i tessuti duri del dente (smalto e dentina) ed è causato da batteri presenti nel cavo orale e che si rifugiano nella placca e nel tartaro all’interno dell’arcata dentaria. I denti maggiormente colpiti dalla carie sono in genere i molari, i premolari e gli incisivi superiori.
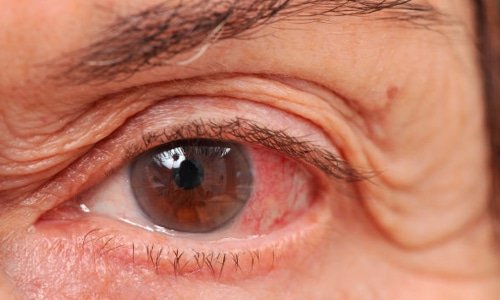
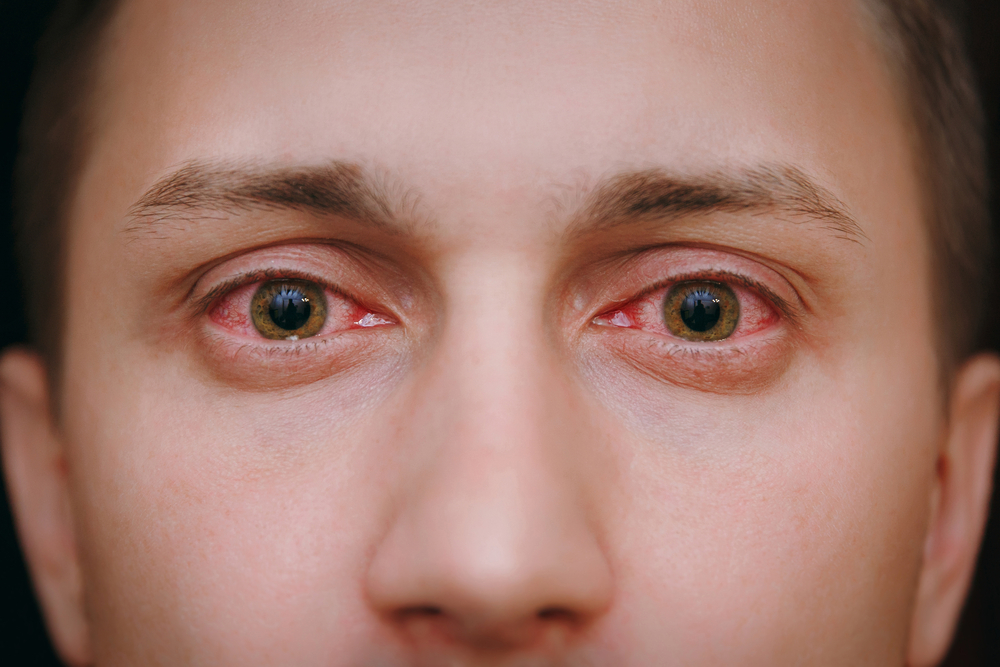
Congiuntivite virale e batterica: sintomi e rimedi
La congiuntivite può essere di varia natura, virale, batterica, allergica; è importante una corretta diagnosi per una corretta cura a cui associare rimedi naturali efficaci. Vediamo i sintomi e i rimedi naturali della congiuntivite virale e di quella batterica
I virus che possono provocare la congiuntivite sono vari come l’herpes simplex e zoster, l’adenovirus, il mollusco contagioso.
La congiuntivite virale è infettiva quindi deve essere debellata in tempi rapidi; la congiuntivite batterica è invece causata da alcune forme di Staphylococchi, dallo Streptococco pneumoniae, dall’Haemophilus influenzae, e dalla Moraxella Catarrhalis, batteri infettivi che possono trasmettersi da persona a persona per rapporti ravvicinati, a causa dell’uso di lenti a contatto, per malattie da raffreddamento, da sinusite e anche da malattie veneree.
Cheratite: sintomi, cause e cura
La cheratite è un’infiammazione della cornea, quella delicatissima e preziosa membrana trasparente che riveste e protegge la parte anteriore del nostro occhio. Da cosa è causata la cheratite? Ci sono soggetti più o meno predisposti a contrarla? E soprattutto, come si può trattare e risolvere? Cerchiamo di fare chiarezza sull’argomento.
La cornea presenta una forma ed una struttura che la rendono perfetta per il ruolo che riveste nella funzione visiva. Essa è composta per la maggior parte da fibre di collagene disposte in modo da permetterne una perfetta trasparenza. La cheratite è un’infiammazione della cornea che, se non diagnosticata e trattata per tempo, può danneggiare la struttura della cornea e compromettere anche seriamente la capacità visiva.
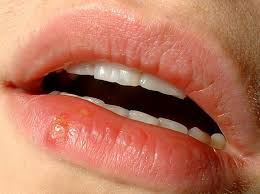
Infezioni da herpes simplex virus
I virus herpes simplex (herpes virus umani di tipo 1 e 2, HHV-1 e 2) comunemente causano un’infezione recidivante che interessa cute, bocca, labbra, occhi, e genitali. Varianti gravi comuni comprendono encefaliti, meningiti, herpes neonatale, e infezioni disseminate nei pazienti immunodepressi. Le infezioni mucocutanee si manifestano come grappoli di vescicole piccole e dolenti, su base eritematosa. La diagnosi è clinica; si può ottenere la conferma di laboratorio attraverso test colturali, PCR (reazione a catena della polimerasi), immunofluorescenza diretta o esami sierologici. La terapia è sintomatica; il trattamento antivirale con aciclovir, valaciclovir, o famciclovir è utile nelle infezioni gravi e, se iniziato precocemente, nelle infezioni primarie o ricorrenti.
Herpes genitale
L’herpes genitale è la più diffusa patologia ulcerativa a trasmissione sessuale dei Paesi sviluppati. È causata da herpes virus umani 1 (virus herpes simplex-1) o 2 (virus herpes simplex-2), che sono due degli 8 tipi di herpesvirus che infettano l’uomo.
Dopo l’infezione iniziale, il virus dell’herpes simplex rimane quiescente nei gangli nervosi a partire dai quali può periodicamente riattivarsi. Quando il virus emerge, può o meno causare sintomi (ossia, lesioni genitali). La trasmissione può avvenire attraverso il contatto con le lesioni o, più spesso, attraverso il contatto pelle-a-pelle con partner sessuali quando le lesioni non sono evidenti (chiamato spargimento asintomatico).