È sempre più diffusa, soprattutto a causa dell’invecchiamento della popolazione, e molto temuta, perché i suoi effetti sulla funzionalità intellettiva sono pesanti e le terapie disponibili non ancora in grado di contrastarli in modo efficace. Per queste ragioni, di malattia di Alzheimer si parla molto, anche se, in realtà, la si conosce poco. In che cosa consiste davvero questa forma di demenza associata all’invecchiamento? Esistono comportamenti o sostanze che possono aiutare a prevenirla? Come si riconosce? E che cosa ci si deve aspettare dai trattamenti attuali? Provate a verificare le vostre conoscenze con questo quiz, ricordando che mantenere uno stile di vita sano e la mente attiva fin da giovani è la migliore assicurazione per invecchiare in salute.
Mese: Novembre 2019
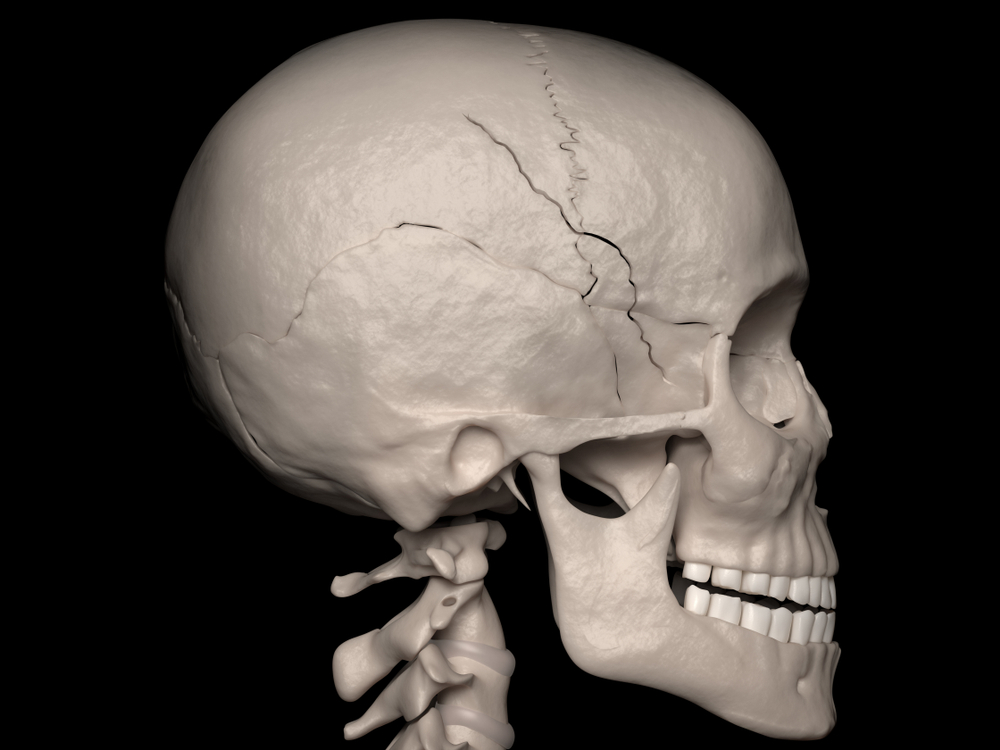
Trauma cranico chiuso
Nel caso di trauma cranico chiuso la perdita di coscienza può non essere immediata, infatti tra il momento del trauma e la comparsa dei segni neurologici possono intercorrere diversi minuti.
Per determinare lo stato di coscienza si ricorre alla Glasgow Coma Scale, attraverso cui un punteggio di 8 o inferiore a 8 determina un trauma grave.
È necessario assicurare al paziente una ventilazione controllata e trasferirlo in unità di cure intensive.
Fonte: Emergenze mediche in Pediatria di Mediserve
Disfunzione visiva, un sintomo misconosciuto del Parkinson
Sempre assetati? Potrebbe dipendere da…
In generale, quasi tutti tendiamo a bere troppo poco, o perché non prestiamo la dovuta attenzione allo stimolo della sete oppure perché posticipiamo la soddisfazione di un bisogno primario per banale “pigrizia”. Ed è un grosso errore, perché il nostro corpo ha bisogno di un regolare apporto di liquidi per funzionare al meglio. A volte, però, ci sono situazioni che rendono la sete così forte e costante da indurre a bere molto più del dovuto. Può capitare occasionalmente dopo un pasto troppo salato o abbondante o quando il clima è molto caldo e secco, ma anche in presenza di diverse malattie, dall’insufficienza renale al diabete. Questi i casi di bocca secca e bisogno di bere persistenti che devono essere posti all’attenzione del medico.
Malori da esposizione ad alte temperature
Colpo di calore
Il colpo di calore è un’emergenza che mette in pericolo la vita, infatti le vittime che non vengono curate immediatamente muoiono. Se il decesso non avviene, l’elevata temperatura corporea danneggerà i tessuti e gli organi dell’organismo. Ogni minuto perso aumenta la possibilità di gravi complicanze.
Collasso da caldo
Il collasso per colpo di calore è secondario alla profusa sudorazione e all’insufficiente introduzione di liquidi, che dovrebbero rimpiazzare l’acqua e i sali minerali, persi dopo un periodo in un ambiente molto caldo. Ci sono differenze tra il collasso da caldo ed il colpo di calore. Nel primo caso la temperatura è normale, mentre nel secondo caso la temperatura è generalmente elevata. Inoltre nel collasso da caldo lo stato mentale è normale, ma nel colpo di calore è alterato.
Cosa fare?
- Portare il paziente in un posto fresco e spogliarlo.
- Sollevare le gambe di 15-20 centimetri.
- Dare acqua fredda con un cucchiaino di sale o una bevanda contenente elettroliti.
- Ventilare il paziente e fare delle spugnature con acqua fredda.
- Se non c’è un miglioramento nell’arco di 30 minuti chiedere assistenza medica.
Crampi da calore
Quando si parla di crampi da calore, si intende spasmi muscolari, dolorosi che colpiscono le gambe o i muscoli addominali. Le cause sono tutt’ora sconosciute, ma spesso si presentano dopo alcune ore di un’intensa attività fisica e in individui che hanno sudato tantissimo, perdendo molti liquidi.
Cosa fare?
- Portare la vittima in un luogo fresco.
- Stirare il muscolo con i crampi.
- Dare dell’acqua fredda al paziente, aggiungendo sale o una bevanda contenente elettroliti.
- Provare a stringere il labbro superiore.
Altri malori da esposizione ad alte temperature
Il lichen tropicale è un’eruzione cutanea pruriginosa, che avviene sulla pelle sudata. Si tratta asciugando la pelle e raffreddandola.
L’edema da calore è un gonfiore delle mani, dei piedi o delle caviglie. È molto comune nelle persone non abituate a luoghi caldi, ma si risolve tranquillamente con calze elastiche e il sollevamento delle gambe, che riducono il gonfiore.
La sincope da calore è uno svenimento che avviene quando si sta troppo tempo in piedi in un ambiente caldo. È possibile trattare la sincope allo stesso modo dello svenimento.
Fonte: Guida Tascabile di Pronto Soccorso di Mediserve
Il corpo ci parla: ascoltiamolo
Un mal di testa che non passa, l’appetito che aumenta o diminuisce, troppa stanchezza al mattino, contratture ai muscoli del collo, delle spalle o della schiena, nausea, palpitazioni. Quando compaiono uno o più sintomi di questo tipo può essere presente una malattia organica ben precisa oppure un malessere psicofisico più generalizzato, non sempre chiaramente identificabile, che ciascuno esplicita in modo diverso. Imparare a interpretare i segnali inviati dal proprio corpo è il primo passo per riconoscere un disagio e individuare la soluzione oppure per capire quando è il caso di rivolgersi al medico per approfondire la situazione. Alcuni messaggi da non trascurare.
Malattie respiratorie croniche: conoscerle è la chiave per curarle meglio
Nei mesi che vanno da ottobre a marzo, le malattie delle vie aeree sono all’ordine del giorno un po’ per tutti, a prescindere dall’età, dalle abitudini di vita e dalle condizioni di salute generale. Colpa della massiccia diffusione di virus e batteri che colpiscono in modo prevalente l’apparato respiratorio, ma anche del freddo, degli sbalzi di temperatura e dell’inquinamento atmosferico, che esercitano un effetto irritante sulle mucose di naso, gola e bronchi e ne riducono le difese immunitarie.
Ma per chi soffre di una patologia respiratoria cronica come la broncopneumopatia cronica ostruttiva (BPCO) o l’asma, il periodo autunnale-invernale comporta rischi particolarmente rilevanti perché ogni sollecitazione infiammatoria, indotta da agenti patogeni o da stimoli chimico-fisici, può scatenare riacutizzazioni della malattia di base. Riacutizzazioni che, talvolta, sono così severe da richiedere il ricovero ospedaliero e da determinare un peggioramento persistente della funzionalità respiratoria, anche dopo la loro risoluzione.
Proteggersi dall’influenza assumendo per tempo il vaccino antinfluenzale stagionale, come raccomandato dal ministero della Salute e da tutte le Società scientifiche che si occupano di malattie respiratorie, è irrinunciabile per chi soffre di BPCO o asma, ma è soltanto una delle cautele necessarie. Altrettanto importante è evitare l’esposizione prolungata all’aria fredda, allo smog e al fumo (attivo o passivo, convenzionale o da sigarette elettroniche).
Soprattutto, è cruciale assumere regolarmente le terapie prescritte dal medico: cosa che i pazienti con BPCO o asma, in molti casi, sottovalutano o dimenticano. Un problema noto da tempo agli pneumologi e agli altri specialisti di riferimento (medici internisti, allergologi, specialisti di fisiologia respiratoria), ma che sembra non trovare una soluzione.
Per sottolineare l’importanza dell’aderenza ai trattamenti e ricordare ai pazienti le caratteristiche di asma e BPCO e le azioni fondamentali da attuare per una loro gestione ottimale, in occasione del XX Congresso Nazionale della Pneumologia Italiana AIPO “La globalizzazione e le nuove frontiere. Il confronto e le proposte della Pneumologia Italiana” (Firenze, 13-16 Novembre) è stata lanciata la Campagna di sensibilizzazione “ABCDEF del Buon Respiro“. «L’idea è quella di far comprendere al paziente quali sono i suoi diritti, ma anche i suoi doveri» ha spiegato Michele Vitacca, direttore del Dipartimento di Pneumologia Riabilitativa ICS “S. Maugeri” di Pavia e Responsabile dell’UO Pneumologia Riabilitativa Istituti Clinici Scientifici Maugeri, IRCCS Lumezzane (Brescia), che ha presentato l’iniziativa.
«Attraverso una comunicazione semplice, diretta ed efficace, vogliamo sensibilizzare il cittadino sui sintomi della malattia e sul diritto ad accedere ai migliori servizi di cura e assistenza e alle migliori opportunità farmacologiche disponibili in ambito terapeutico, indipendentemente dalla Regione in cui si vive e dalle modalità organizzative», ha sottolineato Vitacca. «Il cittadino ha diritto alla prevenzione, alla diagnosi, all’accesso ai migliori farmaci e alla riabilitazione e a essere seguito nel tempo, tenendo conto delle sue fragilità. L’obiettivo è arrivare ad avere un paziente che sia sempre più protagonista del proprio percorso di cura, in un processo che valorizzi le scelte consapevoli, le priorità assistenziali e il contesto di vita familiare».
La campagna di sensibilizzazione coinvolgerà circa venti Centri clinici e sarà diffusa su tutto il territorio nazionale, anche grazie alla collaborazione dei Frecciarossa Trenitalia, allo scopo di raggiungere quante più persone possibile. Perché tutti – è bene precisarlo – possono sviluppare una malattia respiratoria cronica nel corso della vita e attuare una prevenzione efficace fin da giovani, facilitare la diagnosi precoce e intraprendere al più presto terapie appropriate, seguendole con regolarità, è l’unico modo per proteggere la più fondamentale delle funzioni dell’organismo: il respiro.
Relativamente alla BPCO, va ricordato che si tratta di una malattia respiratoria cronica evolutiva e progressivamente invalidante sempre più diffusa nella popolazione di ogni parte del mondo, soprattutto a causa del fumo e dell’inquinamento atmosferico. L’Organizzazione Mondiale della Sanità (OMS) stima che nel 2020 la BPCO rappresenterà la terza causa di morte, dopo malattie cardiovascolari e tumori, e la quinta causa di invalidità a livello globale. La prevalenza della BPCO aumenta con l’avanzare dell’età, fino a interessare oltre una persona su dieci tra gli over75 (10,8%), rispetto al 3,1% della popolazione di ogni età. Ma tra i fumatori la malattia è molto più diffusa (15-50% secondo le stime).
I medici ritengono che la BPCO sia ampiamente sotto-diagnosticata, soprattutto tra i giovani, che tendono a sottovalutare i sintomi respiratori e a non segnalarli al medico, specie se fumatori. In particolare, si stima che il 10% di giovani tra 20 e 44 anni presentino segni della malattia, come tosse ed espettorato senza o con ostruzione bronchiale (3,6%). I dati dell’OMS e dell’Osservatorio Nazionale sull’impiego dei medicinali (Rapporto Nazionale 2015) indicano che la sottovalutazione della BPCO persiste anche dopo la diagnosi e determina una scarsa aderenza alla terapia in ben un paziente su quattro (26%), riducendo le possibilità di tenerla sotto controllo e rallentarne la progressione.
Relativamente all’asma, le persone che ne soffrono in Europa sono oltre 30 milioni e il loro numero è in continua crescita in considerazione sia dell’aumento dell’aspettativa di vita sia della sempre maggiore diffusione delle allergie respiratorie, che ne costituiscono la causa prevalente. In Italia, l’incidenza dell’asma è pari al 4,5% della popolazione, corrispondente a circa 2,6 milioni di persone interessate dalla malattia, nelle diverse sfumature di severità.
Anche l’asma, come la BPCO, è spesso sotto-diagnosticata e sotto-trattata, soprattutto nelle fasi iniziali e nelle forme lievi-moderate (che, se mal gestite, peggioreranno nel tempo). L’asma grave riguarda circa un paziente asmatico su dieci, ma costituisce un’importante criticità medica, sia per la difficoltà di individuare e mantenere un trattamento efficace in grado di minimizzare il rischio di riacutizzazioni severe e le relative complicanze sia per il significativo impatto negativo sulla quotidianità e sulla qualità di vita delle persone che ne soffrono.
Fonte: Associazione Italiana Pneumologi Ospedalieri (AIPO) (http://www.pneumologia2019.it/)
Procedura mininvasiva migliora la sindrome metabolica
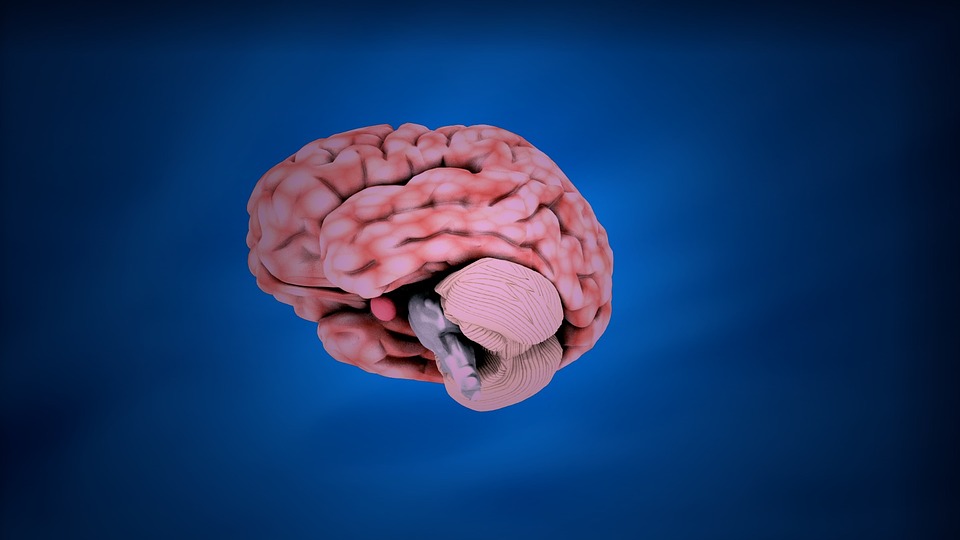
Che cosa danneggia il cervello (e come proteggerlo)
Centro di regia di ogni funzione fisica e psichica, il cervello è l’organo più complesso e delicato di tutto il corpo umano. Per questo è ben racchiuso e protetto dalle ossa del cranio e parzialmente isolato da ciò che avviene nel resto dell’organismo dalla barriera emato-encefalica. Nonostante questi due accorgimenti anatomico-funzionali, esistono un certo numero di fattori interni ed esterni all’organismo che possono danneggiarlo, in modo acuto o a distanza di tempo. Ecco quali sono i principali nemici del cervello e qualche consiglio per proteggerlo.
Tireotossicosi
Si tratta di uno scompenso acuto metabolico, causato da iperincreazione di ormoni tiroidei in circolo.
Tra i sintomi ci sono: ipertermia, fibrillazione atriale, nausea, vomito, diarrea, agitazione psicomotoria, delirio, coma.
In caso di ipertermia è necessario procedere con impacchi di ghiaccio e assunzione di paracetamolo. In caso di persistenza dell’ipertermia effettuare una lavanda gastrica con acqua ghiacciata e mantenere la respirazione con ossigeno terapia.
Fonte: Emergenze mediche in Pediatria di Mediserve
Over65: più movimento per proteggere le ossa
Praticare regolarmente attività fisica fa bene a ogni età. E anche se non si è più giovanissimi e non si è mai stati grandi sportivi, non è mai troppo tardi per cominciare. Soprattutto se si è donne, il piccolo sforzo di volontà e la modesta fatica saranno ripagati dall’aumento del benessere generale, da una sensazione di maggiore forza fisica e vitalità, da muscoli più tonici e, non ultimo, dal miglioramento dell’equilibrio. Tutti fattori che contribuiscono non soltanto a migliorare la qualità di vita e a preservare l’autonomia, ma anche a ridurre il rischio di cadute e di fratture associate a impoverimento osseo e osteoporosi, che dopo i 70 anni possono avere esiti particolarmente negativi. Lo conferma un recente studio dell’Women’s Health Initiative.
Lussazione
Una lussazione si verifica quando c’è uno spostamento permanente degli estremi ossei di un’articolazione. I sintomi della lussazione sono simili a quella di una frattura, quindi dolore intenso, deformità, tumefazione e impossibilità a muoversi. È necessario, innanzitutto, controllare la CSM. Immobilizzare la parte come se fosse fratturata ed inviare il paziente al pronto soccorso.
Fonte: Guida Tascabile di Pronto Soccorso di Mediserve
Strategie utili per curarsi al meglio
Dover assumere regolarmente farmaci per tenere sotto controllo una o più malattie croniche è un’esigenza abbastanza comune, ma altrettanto comune è scordarsene di tanto in tanto o commettere qualche errore. Raramente si tratta di inconvenienti che espongono a seri rischi, ma se dimenticanze e imprecisioni si ripetono con una certa frequenza la probabilità che la terapia perda parte della propria efficacia è abbastanza alta. Ecco qualche accorgimento per rispettare fedelmente schemi di assunzione e posologia dei farmaci prescritti dal medico senza troppa fatica, anche grazie all’aiuto della tecnologia.
Gravidanza da non medicalizzare: le raccomandazioni dei ginecologi-ostetrici
In un’epoca in cui l’infertilità di coppia è sempre più diffusa e dove le gravidanze, spesso tardive, vengono accolte quasi come un fatto eccezionale, anziché come una funzione fisiologica che la maggioranza delle donne è in grado di affrontare senza problemi, è abbastanza frequente che tutto ciò che riguarda il concepimento, la gestazione e il parto riceva un’attenzione un po’ eccessiva, da parte sia dei futuri genitori sia dei medici che devono accompagnarli in questo percorso.
Tuttavia, se non sono presenti ragioni cliniche tali da giustificare cautele particolari per garantire il benessere della donna e del bambino, non si dovrebbe eccedere con controlli e interventi medici, se non si vuole rischiare di trasformare un evento naturale come la gravidanza in una “malattia”, togliendo parte del piacere e della serenità che dovrebbero accompagnare l’esperienza della procreazione e della nascita.
Consapevole di questa tendenza alla medicalizzazione e in linea con lo spirito dell’iniziativa “Choosing Wisely Italy – Fare di più non significa fare meglio”, l’Associazione Ostetrici-Ginecologi Ospedalieri Italiani (AOGOI) ha elaborato “5 Raccomandazioni” per supportare un’assistenza ostetrica appropriata, sicura e rispettosa delle donne, soprattutto per quel che concerne il travaglio, il taglio cesareo e il clampaggio del cordone ombelicale. Le raccomandazioni sono state presentate in occasione del Congresso Nazionale di Ginecologia e Ostetricia, tenutosi a Napoli dal 27-30 Ottobre, e prevedono quanto segue.
1) Non clampare (ossia, tagliare e legare) precocemente il cordone ombelicale, ma aspettare almeno un minuto dopo l’espulsione del neonato per favorire il passaggio di sangue dalla placenta, rinforzando le scorte di ferro del neonato e riducendo il rischio di colite necrotizzante, malattia gastrointestinale che può rivelarsi fatale. Il taglio posticipato del cordone ombelicale non aumenta il rischio di emorragia post-partum della donna e riduce la mortalità nei nati molto pretermine (prima della 32a settimana).
2) Non eseguire l’episiotomia di routine per favorire il passaggio del bambino. Secondo i ginecologi dell’AOGOI, l’incisione del perineo nella fase finale del travaglio è una procedura sovrautilizzata e senza vantaggi per la donna, poiché richiede l’applicazione di punti di sutura dolorosi, si associa al rischio di infezione e ostacola la ripresa dei rapporti sessuali dopo il parto. Per queste ragioni, l’episiotomia dovrebbe essere praticata soltanto in presenza di una reale necessità clinica, come per esempio accelerare l’espulsione in caso di sofferenza fetale.
3) Non indurre il travaglio prima della 39a settimana. L’induzione del travaglio comporta la medicalizzazione di un evento del tutto fisiologico e può causare eventi avversi, compresa un’aumentata necessità di ricorrere al parto con taglio cesareo. Per queste ragioni, anche l’induzione del travaglio dovrebbe essere effettuata esclusivamente quando sono presenti condizioni che pregiudicano il proseguimento della gravidanza e/o possono comportare un pericolo per il benessere e la sicurezza del feto o della madre.
4) Non programmare il taglio cesareo di routine in tutte le donne con pregresso taglio cesareo. In contrasto con la tendenza consolidata, i ginecologi dell’AOGOI smentiscono la regola “una volta cesareo sempre cesareo”, in quanto priva di basi scientifiche. Al contrario, i dati disponibili indicano che le donne che hanno partorito in precedenza con taglio cesareo e ammesse al travaglio di parto in occasione di una successiva gravidanza hanno un rischio di mortalità minore rispetto alle donne sottoposte a un secondo taglio cesareo programmato (3 vs 13 su 100mila). Pertanto, la scelta della modalità di parto più opportuna e sicura va valutata a ogni nuova gravidanza.
5) Non obbligare al digiuno né proibire l’assunzione di liquidi alle donne in travaglio. Nelle gravidanze fisiologiche (ossia non associate a patologie o a criticità specifiche), l’assunzione di liquidi non è controindicata e non aumenta il rischio di complicanze in caso di ricorso all’anestesia generale durante il parto. Quindi, non ci sono validi motivi per impedire alla donna di bere.
«Come ricorda l’Organizzazione Mondiale della Sanità (OMS)», ha sottolineato Elsa Viora, Presidente AOGOI, «la gestazione e il parto sono esperienze che vanno vissute con serenità e, in presenza di una gravidanza fisiologica, vale a dire senza fattori di rischio, vanno medicalizzate il meno possibile. Il travaglio e il parto sono, senza dubbio, circostanze delicate dal punto di vista emotivo, in cui, più di altre, la donna ha bisogno di sentirsi protetta, rassicurata e rispettata. Questo è l’impegno profuso quotidianamente dagli operatori sanitari, medici ginecologi ed ostetriche coinvolti nel percorso nascita e parto, che si fonda sul dialogo, la fiducia e la relazione empatica costruita nel tempo con la donna, necessari per giungere a scelte informate e condivise».
Fonte: Associazione Ostetrici-Ginecologi Ospedalieri Italiani (AOGOI) (www.aogoi.it/notiziario/il-congresso-20192-stop-ai-cesarei-di-routine-nelle-donne-con-pregresso-cesareo-ecco-la-carta-dell-appropriatezza-per-il-parto/)
Sbalzi d’umore: ne soffrite anche voi?
I cambi di stagione, si sa, non aiutano a mantenere l’equilibrio psicofisico e se ne può risentire su molti fronti. Disturbi digestivi, difficoltà a dormire, nervosismo, alterazioni del tono dell’umore, eccessiva reattività. Soltanto per citare alcuni dei fastidi più comuni. Il problema può essere particolarmente difficile da sopportare se, oltre al cambio di stagione, sono presenti anche altri fattori che possono facilitare gli sbalzi d’umore, come il fatto di assumere alcuni tipi di farmaci, essere in gravidanza o all’inizio della menopausa, seguire una dieta poco sana ecc. Controllate qui quali elementi possono interferire con l’equilibrio psicologico nella vita quotidiana e come fare per cercare di ridurne l’impatto e vivere più sereni.
Tetania: cosa fare?
La tetania si divide in: manifesta, latente e alcalosica.
I sintomi della tetania manifesta sono: dolori e crampi muscolari, opistotono, parestesie o rigidità delle mani e dei piedi. Si possono presentare convulsioni, laringospasmi e spasmi carpo-podalico.
I sintomi della tetania latente sono: spasmi carpo- podalico, contrazione del muscolo orbicolare della bocca, flessione dorsale del piede, QT allungato, attività lenta diffusa.
La tetania alcalosica è molto rara nei neonati e nei bambini piccoli.
La tetania è spesso dovuta a carenza di magnesio o di calcio, caratterizzato dall’associazione fra i segni e i sintomi dell’eccitabilità neuromuscolare e manifestazioni psicosomatiche di nevrosi. Il deficit di magnesio è dovuto generalmente a perdita del minerale attraverso il tratto gastroenterico ed il rene. Le cause più comuni di deficienza sono i disturbi gastrointestinali, i disordini renali, i disordini endocrini e metabolici e i farmaci Il magnesio regola l’eccitabilità delle membrane nervose e muscolari, pertanto le manifestazioni cliniche da ipomagnesemia sono caratterizzate dalla ipereccitabilità neuromuscolare sotto forma di tetania latente o da spontanei spasmi carpo-podalici.
Fonte: Emergenze mediche in Pediatria di Mediserve
Dodici valide ragioni per praticare yoga
C’è chi lo fa per rilassarsi dopo il lavoro o per imparare a reagire meglio allo stress, chi per mantenere tonici i muscoli e flessibili le articolazioni senza troppo sforzo. C’è chi lo fa per migliorare l’equilibrio e il controllo della postura e chi, semplicemente, perché gli piace. Man mano che la sua pratica si è diffusa e le varianti proposte si sono diversificate, le ragioni per praticare lo yoga si sono moltiplicate e non è più neppure necessario condividerne i principi filosofici che lo sostengono per trarne i molti effetti benefici che può avere su corpo e mente. State pensando di provare anche voi? Ecco alcuni buoni motiviper munirvi di materassino e tradurre in pratica le intenzioni.
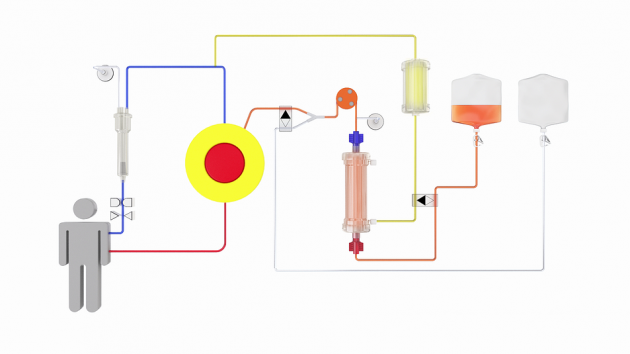
Cos’è l’emoperfusione?
Si tratta di un sistema in cui il sangue viene portato dal paziente, mediante incannulazione arteriosa, in un circuito extracorporeo. Il sangue, prima di ritornare nell’organismo per via venosa, viene depurato dalle tossine. Per eseguire l’emoperfusione vengono utilizzate resine non ioniche e carbone attivato in forma granulare.
Così come per l’emodialisi, anche per l’emoperfusione non si può parlare di risposta universale a tutti i problemi che si pongono al clinico tossicologico. Essa deve essere limitata solo in alcuni casi:
- L’adsorbente ha un’affinità per la tossina
- La quantità di tossina circolante deve essere una buona parte di quella contenuta nell’organismo
- Esiste una correlazione tra la concentrazione plasmatica della tossina e l’intensità di avvelenamento.
L’emoperfusione è controindicata quando:
- La tossina ha un grande volume di distribuzione
- L’inattivazione naturale metabolica della tossina è in grado di procedere più rapidamente del tempo necessario al personale sanitario per procedere con l’emoperfusione
- Il meccanismo tossico è preciso e rapido.
L’emoperfusione è, quindi, indicata, quando:
- Non è possibile effettuare altri metodi di trattamento
- La tossina che minaccia il paziente ha un piccolo volume di distribuzione nell’organismo
- La sostanza è stata identificata analiticamente nel sangue.
Tecniche
Per eseguire una emoperfusione è necessaria la collaborazione di persone esperte, in quanto richiede lo stesso grado di esperienza che serve per l’emodialisi. Devono essere disponibili servizi per misurare la concentrazione dei farmaci nel palsma, per poter controllare ripetutamente il bilancio elettrolitico, i livelli di eparina e gli altri parametri ematologici.
È possibile una caduta dei valori di leucociti e piastrine del sangue. Un sanguinamento casuale può essere preoccupante ed anche disastroso, per cui anche gli interventi chirurgici minori dovrebbero essere effettuati con prudenza.
Fonte: Vademecum di terapia degli avvelenamenti di Roy Goulding
Esercizio fisico, meglio farlo prima di colazione
Lesioni toraciche: cosa fare?
Questo tipo di lesioni può essere di 2 tipi: polmonari e della parete toracica. È necessario mantenere i soggetti colpiti da una lesione toracica coscienti, seduti o con la testa e le spalle sollevate. È sempre importante chiedere l’intervento di un’ambulanza.
Frattura costale
La frattura costale provoca dolore durante la respirazione, la tosse o i movimenti. Bisogna stabilizzare le costole, facendo tenere alla vittima un cuscino o un altro oggetto soffice, oppure avvolgendo il torace con un bendaggio elastico. Fare respiri profondi e tossire per prevenire l’insorgenza di una polmonite.
Trauma toracico chiuso
In questo caso le costole possono essere fratturate in 2 o più punti. La parete toracica si può muovere nella direzione opposta, per cui è importante stabilizzare il torace attraverso uno dei seguenti metodi:
- Esercitare una pressione con la mano.
- Stendere il paziente sul lato leso con una coperta o un indumento sotto di esso.
Ferita penetrante
Se si tratta di una ferita penetrante bisogna assolutamente stabilizzare l’oggetto con una medicazione voluminosa, non cercare di rimuovere l’oggetto. Ciò potrebbe causare un’emorragia e l’ingresso di area nella cavità toracica.
Ferita toracica aspirante
Ciò avviene quando una ferita toracica permette all’area di entrare ed uscire dal torace. È necessario inspirare ed espirare, chiudere ermeticamente la ferita per evitare che l’area entri dalla cavità toracica. Se la vittima ha difficoltà respiratorie o peggiora, far uscire l’area, e subito dopo applicare nuovamente ciò che era stato utilizzato in precedenza per chiudere la ferita.
Fonte: Guida Tascabile di Pronto Soccorso di Mediserve
Farmaci pro-aritmici: serve più attenzione
La sindrome del QT lungo congenita è una condizione cardiaca presente fin dalla nascita che consiste essenzialmente in un “difetto di ripolarizzazione”, ossia in un’alterazione elettrofisiologica che comporta un allungamento del tempo necessario affinché le cellule del cuore possano “ricaricarsi” dopo la contrazione dei ventricoli. Il nome della malattia deriva dal fatto che questo maggior tempo di ripolarizzazione può essere visto sul tracciato dell’elettrocardiogramma (ECG) come l’allungamento di un particolare segmento chiamato appunto “QT”.
Di per sé, la sindrome del QT lungo non dà sintomi e per questa ragione è poco diagnosticata, se non in occasione di elettrocardiogrammi richiesti per altre ragioni, come esami pre-operatori, check-up preliminari alla pratica sportiva, svenimenti apparentemente immotivati o disturbi cardiologici di altra natura. Purtroppo, quando si manifesta lo fa in modo eclatante, con fibrillazione ventricolare, arresto cardiaco e morte improvvisa. A scatenare questi effetti possono essere uno sforzo fisico o un’emozione molto intensi oppure uno spavento o un risveglio improvviso nel cuore della notte. Ma, talvolta, l’aritmia fatale può insorgere anche durante il sonno.
A oggi, non esistono cure vere e proprie per la sindrome del QT lungo, ma esistono alcuni accorgimenti che possono aiutare a ridurre i rischi. Tra questi, uno molto importante riguarda i farmaci che può essere necessario assumere nel corso della vita per le ragioni più diverse: dagli antibiotici agli analgesici, dagli antiacidi agli antidepressivi. Molti farmaci d’uso comune, infatti, tendono ad avere un’azione “pro-aritmica”, ossia a favorire alterazioni transitorie del ritmo cardiaco. In persone senza sindrome del QT lungo, in genere, ciò non crea particolari problemi (salvo forse qualche palpitazione in corso di terapia). Al contrario, se ad assumere un farmaco pro-aritmico è una persona con sindrome del QT lungo, il rischio di fibrillazione ventricolare e di morte improvvisa aumentano sensibilmente.
Per questa ragione, le linee guida della Società Europea di Cardiologia (ESC) dedicate a questa patologia raccomandano da tempo, e con forza, che farmaci notoriamente pro-aritmici non siano prescritti a chi ne soffre, optando, ove possibile, per soluzioni terapeutiche alternative prive di effetti a livello cardiaco. In pratica clinica, tuttavia, queste raccomandazioni sembrano essere ampiamente disattese. In particolare, un recente studio danese indica che al 60% delle persone con sindrome del QT lungo congenita vengono prescritti i farmaci pro-aritmici negli anni successivi alla diagnosi, anche per periodi prolungati.
I farmaci “a rischio aritmia” maggiormente prescritti sono risultati essere alcuni antibiotici (come azitromicina, claritromicina ed eritromicina; 34,1%), antiacidi inibitori della pompa protonica (esomeprazolo, lanzoprazolo, omeprazolo, pantoprazolo; 15,0%), antidepressivi (citalopram, escitalopram, sertralina; 12,0%) e antimicotici (fluconazolo; 10,2%). Le persone considerate nello studio avevano una probabilità minore di vedersi prescrivere i farmaci pro-aritmici nell’anno successivo alla diagnosi di sindrome del QT lungo congenita rispetto all’anno precedente, ma non di molto (28,4% vs 23,2%), mentre in oltre un terzo dei casi (33,5%) la terapia farmacologica a rischio era ancora in corso dopo cinque anni. La probabilità di prescrizione di farmaci a rischio aumentava leggermente con l’età e si moltiplicava di oltre 2,5 volte quando lo stesso farmaco era già stato assunto dal paziente in precedenza (probabilmente, sulla scorta di una erronea rassicurazione rispetto ai possibili effetti collaterali a livello cardiaco).
Benché lo studio non abbia evidenziato una correlazione tra uso di farmaci pro-aritmici e aumento della mortalità per aritmia ventricolare o per tutte le cause, gli Autori e gli esperti della ESC sollecitano maggiore cautela da parte dei medici al momento della prescrizione di terapie farmacologiche potenzialmente a rischio in chi soffre di sindrome del QT lungo congenita. D’altro canto, anche i pazienti con diagnosi nota devono ricordare di informare sempre della problematica cardiaca di cui soffrono eventuali medici specialisti da cui si recano spontaneamente per consulti in vari ambiti clinici, per permettergli di individuare strategie di cura ottimali e sicure.
In aggiunta, chi soffre di sindrome del QT lungo congenita dovrebbe sempre chiedere consiglio al medico e/o al farmacista anche quando si tratta di scegliere farmaci da banco d’uso comune considerati generalmente sicuri e maneggevoli: benché effettivamente lo siano per gran parte delle persone, alcuni di essi potrebbero essere controindicati in chi è geneticamente predisposto alle aritmie cardiache (è il caso, per esempio, di alcuni antistaminici).
Fonte:
Weeke PE et al. Long-termproarrhythmic pharmacotherapy among patients with congenital longQT syndrome and risk of arrhythmia and mortality. European Heart Journal 2019;40, 3110-3117. doi:10.1093/eurheartj/ehz228 (academic.oup.com/eurheartj/article/40/37/3110/5488147)
Conoscere il linguaggio del corpo per comunicare meglio
Un gesto vale più di mille parole. Spesso, questo saggio detto popolare vale anche quando si tratta di comunicare con le altre persone, talvolta anche a nostra insaputa e non sempre con gli esiti che vorremmo. Il corpo, infatti, ha un linguaggio proprio, che conta quanto e talvolta più di quello verbale quando si tratta di trasmettere agli altri pensieri, opinioni e sensazioni su un argomento, una situazione o chi ci sta intorno. Conoscerlo e saperlo modulare in modo opportuno può essere molto utile quando ci si confronta con gli altri, sia per comprendere meglio i messaggi che ci vengono inviati sia per comunicare ciò che desideriamo in modo più preciso e sottile, ma anche per evitare di fare gaffe. Alcuni atteggiamenti cui prestare attenzione.
Piante velenose, ma non cattive
Per difendersi dai parassiti, diverse specie vegetali hanno imparato nel corso dell’evoluzione a produrre sostanze difensive di vario tipo, che possono creare problemi più o meno gravi anche all’uomo. Spesso, si tratta di “semplici” composti irritanti o urticanti che, quando entrano in contatto con la pelle o le mucose, causano dermatiti allergiche o irritative, lesioni simili a ustioni oppure gonfiore diffuso o pomfi pruriginosi. A volte, però, si tratta di vere e proprie tossine vegetali che agiscono come veleni per l’organismo umano, mettendo addirittura in pericolo di vita se ingerite accidentalmente (per esempio, perché si scambiano le bacche tossiche per frutti commestibili o perché un bambino ne mette in bocca le foglie senza conoscerne la pericolosità). Alcune piante velenose sono molto comuni e usate a scopo ornamentale nelle case e nei giardini: scoprite a quali si deve fare attenzione.
Shock anafilattico
Lo shock anafilattico è la reazione allergica acuta per esposizione ad allergeni cui il paziente si era sensibilizzato, che determinano la liberazione rapida di mediatori dai mastociti e dai basofili. La reazione anafilattoide, a cui è soggetto il bambino provoca gli stessi sintomi di un’allergia e si cura attraverso la stessa terapia.
I sintomi si presentano subito dopo l’esposizione all’allergene. I sintomi più comuni sono sensazione di formicolio, prurito e senso di calore al cuoio capelluto, ai palmi delle mani e alle piante dei piedi, prurito orale, sensazione di costrizione alla gola, raucedine, sensazione di gonfiore alle labbra e alla lingua.
È necessario allontanare immediatamente il bambino dalla causa che ha provocato lo shock e procedere con alcuni esami. Inoltre è importante somministrare ossigeno, innalzare gli arti del piccolo paziente e iniettare adrenalina.
Fonte: Emergenze mediche in Pediatria di Mediserve