rosanna.feroldi
rosanna.feroldi
Prevenzione urologica: non è roba da uomini?
Fonte: Lega Italiana per la Lotta contro i Tumori – LILT (www.lilt.it/oldportal/pubblicazioneea2c.html?id=541&area=1160)
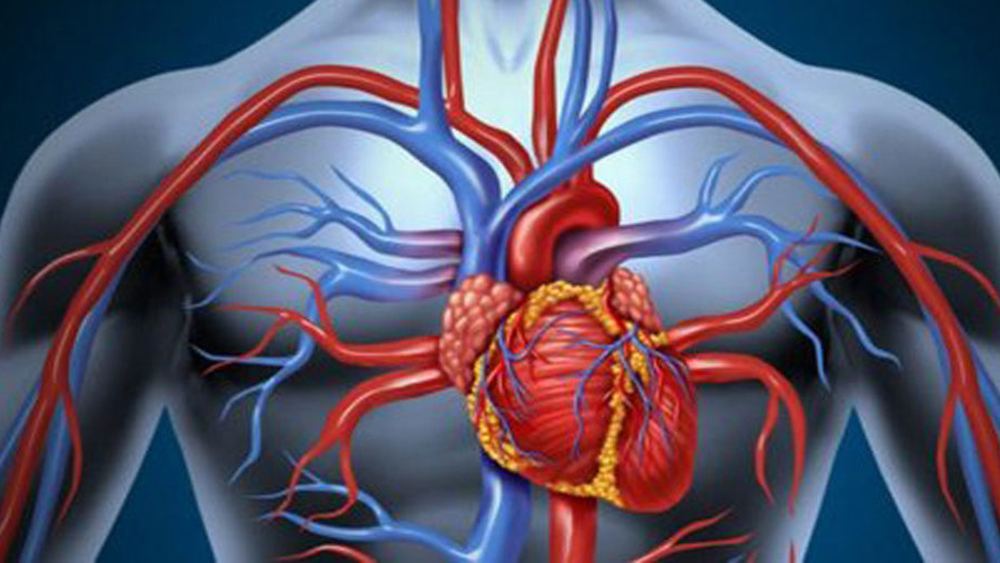
Lavare spesso i denti fa bene al cuore
Permette di mantenere un sorriso brillante e un alito più fresco e gradevole, con indubbi vantaggi nelle relazioni interpersonali e lavorative ed effetti positivi sull’autostima. Riduce il rischio di dover sopportare sofferenze significative a causa di disturbi gengivali e danni dentali e delle cure odontoiatriche necessarie per eliminarli. Permette di risparmiare quantità non trascurabili di denaro, che possono essere meglio impiegate per attività piacevoli, viaggi, acquisti necessari o per seguire corsi che aumentano conoscenze e competenze. Accanto a questi innumerevoli e diversificati vantaggi, l’igiene orale quotidiana, accurata e frequente, sembra oggi poterne offrire di ulteriori e particolarmente rilevanti sul fronte della salute cardiaca.
Stando ai risultati di un recente studio pubblicato sull’European Journal of preventive Medicine, una delle riviste scientifiche della Società Europea di Cardiologia (ESC), lavare bene i denti più volte al giorno permetterebbe di ridurre anche il rischio di sviluppare due delle patologie cardiache più diffuse nella popolazione a livello globale: la fibrillazione atriale (l’aritmia cardiaca di più frequente riscontro, che può manifestarsi già a partire dai 35-40 anni, in modo isolato o in associazione ad altre patologie cardiovascolari) e insufficienza cardiaca (malattia più tipica dell’età avanzata, nella quale il cuore perde gradualmente la propria capacità di pompare il sangue nei vasi sanguigni, determinando un progressivo deterioramento dello stato fisico generale e della capacità di svolgere le attività quotidiane).
A questa conclusione i ricercatori dell’Ewha Womans University di Seoul (Corea) sono arrivati monitorando per più di un decennio oltre 161mila persone inserite nel database del Korean National Health Insurance System, uno dei sistemi assicurativi che garantiscono la copertura sanitaria ai cittadini coreani. Le persone considerate nello studio, avevano un’età compresa tra 40 e 79 anni ed erano prive di fibrillazione atriale e insufficienza cardiaca al momento dell’arruolamento, avvenuto nel 2003-2004. Ogni partecipante è stato sottoposto a un’accurata valutazione clinica preliminare, con raccolta di informazioni relative a peso, altezza, presenza/assenza di malattie, stile di vita, stato di salute della bocca e comportamento nei confronti dell’igiene orale.
Durante il periodo di osservazione, 4.911 partecipanti (corrispondenti al 3,0% del totale) hanno sviluppato fibrillazione atriale, mentre 7.971 (pari al 4,9%) hanno ricevuto una diagnosi di insufficienza cardiaca. Entrambe le patologie sono notoriamente favorite da una molteplicità di fattori di rischio, come l’età, il sesso, il livello di esercizio fisico, il peso corporeo, il consumo di alcolici, lo stato socioeconomico e la presenza di altre patologie che possono direttamente o indirettamente interferire con la funzionalità del cuore. Depurando l’analisi da tutti questi fattori potenzialmente confondenti, i ricercatori hanno rilevato che il livello di igiene orale mantenuto nei 10,5 anni di follow-up poteva avere un impatto significativo indipendente sulla salute cardiaca. In particolare, è stato osservato che le persone che si lavavano i denti almeno tre volte al giorno (ossia, indicativamente, dopo ciascuno dei pasti principali) presentava un rischio inferiore del 10% di sviluppare fibrillazione atriale e del 12% di sviluppare insufficienza cardiaca.
Trattandosi di uno studio osservazionale, i dati ottenuti non sono sufficienti per stabilire un nesso causale certo tra igiene orale e propensione a essere interessati da queste due patologie cardiache né, tanto meno, per risalire ai meccanismi alla base dell’effetto protettivo di un più assiduo lavaggio dei denti. Tuttavia, sulla scorta di informazioni fornite da studi precedenti, è possibile ipotizzare che lo spazzolamento più frequente e accurato possa rimuovere un maggior numero di batteri dal solco gengivale (placca) prevenendone/riducendone il passaggio nel sangue. Ciò permetterebbe di mantenere un minor livello di infiammazione dell’organismo in generale, con ripercussioni positive per il cuore e per tutto l’apparato cardiovascolare.
Al momento, non si può affermare con certezza che lavarsi i denti almeno tre volte al giorno permetta di ridurre effettivamente il rischio di fibrillazione atriale e insufficienza cardiaca, ma in attesa di nuovi studi può essere in ogni caso vantaggioso curare con più attenzione l’igiene orale, in considerazione degli innumerevoli benefici che comunque derivano dal mantenimento di una migliore salute della bocca.
Fonti
- Chang Y, Woo HG, Park J, et al. Improved oral hygiene care is associated with decreased risk of occurrence for atrial fibrillation and heart failure: A nationwide population-based cohort study. Eur J Prev Cardiol. 2019.
- Meyre P, Conen D. Does tooth brushing protect from atrial fibrillation and heart failure? Eur J Prev Cardiol. 2019.
Giornata mondiale dell’Aids: non abbassate la guardia
La diffusione dell’infezione da HIV è notevolmente diminuita negli ultimi anni, mentre le terapie disponibili per contrastarla sono aumentate, diventando sempre più efficaci e meglio tollerabili. Ciò ha permesso alle persone intercettate dal virus di raggiungere un’aspettativa di vita sovrapponibile a quella della popolazione non infetta e di mantenere un buon livello di benessere, a lungo. Mentre si celebra la Giornata mondiale dell’AIDS (1° Dicembre), l’Organizzazione Mondiale della Sanità (OMS) ricorda che questi risultati, di cui è lecito rallegrarsi, non devono però indurre ad abbassare la guardia nei confronti di un virus che è sempre in agguato e che non ha certo smesso di creare problemi sanitari rilevanti, con relativi costi umani ed economici, in tutti i Paesi del mondo.
Nonostante il problema HIV/AIDS sia oggi particolarmente drammatico nel continente africano (dove si contano circa 26 milioni di persone sieropositive e si incontrano notevoli difficoltà nel prevenire e contrastare la malattia), non va trascurato che anche 2,3 milioni di cittadini europei, 3,4 milioni di americani e altri 3,5 milioni di persone residenti nel Sud-Est asiatico sono HIV+ e richiedono cure costanti per mantenere una carica virale sufficientemente bassa e livelli di linfociti CD4 sufficientemente alti per evitare stati di immunosoppressione significativa e le complicanze che ne derivano.
In base ai dati raccolti a livello nazionale dal Sistema di sorveglianza delle nuove diagnosi di infezione da HIV, nel 2018, in Italia si sono avute 2.847 nuove diagnosi di infezione da HIV pari a 4,7 nuovi casi per 100.000 residenti: un’incidenza poco al di sotto della media dei Paesi dell’Unione Europea (5,1 casi per 100.000 residenti) e complessivamente in diminuzione tra il 2012 e il 2018. Tuttavia, tra i giovani di età inferiore a 25 anni la diffusione dell’infezione ha avuto un picco nel 2017. L’incidenza più elevata è stata osservata tra le persone di 25-29 anni (11,8 nuovi casi ogni 100.000 residenti) e 30-39 anni (10,9 nuovi casi ogni 100.000 residenti). Le persone che hanno scoperto di essere HIV+ nel 2018 erano maschi nell’85,6% dei casi; l’età mediana era di 39 anni per gli uomini e di 38 anni per le donne.
La maggioranza delle nuove diagnosi di infezione da HIV in Italia, nel 2018, era attribuibile a rapporti sessuali non protetti (80,2% di tutte le segnalazioni) e in un terzo dei casi il test HIV è stato eseguito in seguito al riscontro di una patologia correlabile all’HIV o di sintomi caratteristici (32,6%). Altri motivi di esecuzione del test sono stati: comportamento a rischio (14,4%), accertamenti per altra patologia (11,3%), iniziative di screening/campagne informative (9,8%), rapporti sessuali non protetti (9,7%), diagnosi o sospetta infezione sessualmente trasmessa – IST (4,0%).
Come proteggersi e proteggere gli altri
Essere consapevoli del fatto che, ancora oggi, l’infezione da HIV può avere gravi conseguenze, conoscere le modalità di trasmissione del virus e i metodi per evitare di essere contagiati è fondamentale per ridurre il rischio individuale di infezione e prevenire il contagio di altre persone. Attualmente, sono essenzialmente due le vie attraverso cui si può contrarre la malattia: l’attività sessuale e l’uso promiscuo di siringhe tra chi fa uso di sostanze d’abuso iniettive. A riguardo, va ribadito (perché molti lo dimenticano o sottovalutano il concetto) che non è necessario adottare comportamenti sessuali “a rischio” in prima persona o conoscere poco il proprio partner per ritrovarsi sieropositivi.
Al virus dell’AIDS, infatti, non interessa conoscere le preferenze sessuali delle persone che decide di infettare, né se si tratta di rapporti sessuali omo o eterosessuali, se le persone coinvolte sono giovani o più in là con gli anni, se si sono appena incontrate o se sono sposate da tempo. Per l’HIV qualunque occasione è buona per colonizzare un nuovo ospite e non ha nessuna fretta di causare sintomi che potrebbero farne sospettare la presenza nell’organismo, perché rimanendo “in incognito” per un periodo più prolungato avrà maggiori probabilità di trasmettersi a più persone.
Prendere precauzioni durante l’intera durata dei rapporti sessuali, prevedendo sempre l’uso del profilattico, è il mezzo più efficace per proteggere se stessi e il partner e per ridurre la diffusione dell’HIV. Questa cautela permetterà anche di tutelarsi da altre malattie a trasmissione sessuale, che negli ultimi anni hanno ripreso a diffondersi notevolmente soprattutto tra i giovani, come l’infezione da Chlamydia, la gonorrea, la tricomoniasi, l’herpes genitale e la sifilide (una malattia potenzialmente molto severa se non diagnosticata e trattata precocemente, che si pensava relegata ai libri di storia e che è, invece, tornata a far parlare di sé).
Altrettanto importante, se si pensa di poter essere stati esposti al virus dell’AIDS per qualunque ragione, è verificare il proprio stato di sieronegatività o positività, attraverso un semplice esame del sangue, innocuo, anonimo e gratuito. Anche se l’attesa dell’esito può essere un po’ stressante, eseguire il test HIV è cruciale per sapere se è necessario procedere a valutazioni di approfondimento, avviare le opportune terapie e adottare comportamenti opportuni per evitare di trasmettere il virus ad altre persone. Per effettuarlo è sufficiente chiedere informazioni al proprio medico oppure rivolgersi direttamente a un ospedale, un centro clinico-diagnostico o a un ambulatorio autorizzati a eseguire il test.
Per sapere quali sono i centri più vicini per effettuare il test HIV e/o si hanno domande o dubbi sulla malattia o si vuole approfondire l’argomento per supportare un amico o un familiare, si può contattare il Telefono Verde AIDS e Infezioni Sessualmente Trasmesse (TAV/IST) al numero 800.861.061, attivo dal lunedì al venerdì, dalle 13.00 alle 18.00. Gli operatori rispondono alle domande sia in italiano sia in inglese e, due volte alla settimana, è possibile ricevere anche la consulenza di un legale esperto nella tutela dei diritti delle persone con HIV e delle loro famiglie. In alternativa, si può consultare la mappa dei centri che eseguono il test HIV in ogni Regione presente sul sito web (https://www.uniticontrolaids.it/aids-ist/test/dove.aspx) o anche visitare il sito della ReTe AIDS – Uniti si vince (https://www.uniticontrolaids.it/ReTeAIDS.aspx) e contattare gli operatori delle Associazioni territoriali più vicine al proprio domicilio.
Fonti
- Organizzazione Mondiale della Sanità – OMS (https://www.who.int/hiv/en/)
- Ministero della Salute (http://www.salute.gov.it/portale/hiv/dettaglioContenutiHIV.jsp?lingua=italiano&id=5206&area=aids&menu=conoscere)
Malattie respiratorie croniche: conoscerle è la chiave per curarle meglio
Nei mesi che vanno da ottobre a marzo, le malattie delle vie aeree sono all’ordine del giorno un po’ per tutti, a prescindere dall’età, dalle abitudini di vita e dalle condizioni di salute generale. Colpa della massiccia diffusione di virus e batteri che colpiscono in modo prevalente l’apparato respiratorio, ma anche del freddo, degli sbalzi di temperatura e dell’inquinamento atmosferico, che esercitano un effetto irritante sulle mucose di naso, gola e bronchi e ne riducono le difese immunitarie.
Ma per chi soffre di una patologia respiratoria cronica come la broncopneumopatia cronica ostruttiva (BPCO) o l’asma, il periodo autunnale-invernale comporta rischi particolarmente rilevanti perché ogni sollecitazione infiammatoria, indotta da agenti patogeni o da stimoli chimico-fisici, può scatenare riacutizzazioni della malattia di base. Riacutizzazioni che, talvolta, sono così severe da richiedere il ricovero ospedaliero e da determinare un peggioramento persistente della funzionalità respiratoria, anche dopo la loro risoluzione.
Proteggersi dall’influenza assumendo per tempo il vaccino antinfluenzale stagionale, come raccomandato dal ministero della Salute e da tutte le Società scientifiche che si occupano di malattie respiratorie, è irrinunciabile per chi soffre di BPCO o asma, ma è soltanto una delle cautele necessarie. Altrettanto importante è evitare l’esposizione prolungata all’aria fredda, allo smog e al fumo (attivo o passivo, convenzionale o da sigarette elettroniche).
Soprattutto, è cruciale assumere regolarmente le terapie prescritte dal medico: cosa che i pazienti con BPCO o asma, in molti casi, sottovalutano o dimenticano. Un problema noto da tempo agli pneumologi e agli altri specialisti di riferimento (medici internisti, allergologi, specialisti di fisiologia respiratoria), ma che sembra non trovare una soluzione.
Per sottolineare l’importanza dell’aderenza ai trattamenti e ricordare ai pazienti le caratteristiche di asma e BPCO e le azioni fondamentali da attuare per una loro gestione ottimale, in occasione del XX Congresso Nazionale della Pneumologia Italiana AIPO “La globalizzazione e le nuove frontiere. Il confronto e le proposte della Pneumologia Italiana” (Firenze, 13-16 Novembre) è stata lanciata la Campagna di sensibilizzazione “ABCDEF del Buon Respiro“. «L’idea è quella di far comprendere al paziente quali sono i suoi diritti, ma anche i suoi doveri» ha spiegato Michele Vitacca, direttore del Dipartimento di Pneumologia Riabilitativa ICS “S. Maugeri” di Pavia e Responsabile dell’UO Pneumologia Riabilitativa Istituti Clinici Scientifici Maugeri, IRCCS Lumezzane (Brescia), che ha presentato l’iniziativa.
«Attraverso una comunicazione semplice, diretta ed efficace, vogliamo sensibilizzare il cittadino sui sintomi della malattia e sul diritto ad accedere ai migliori servizi di cura e assistenza e alle migliori opportunità farmacologiche disponibili in ambito terapeutico, indipendentemente dalla Regione in cui si vive e dalle modalità organizzative», ha sottolineato Vitacca. «Il cittadino ha diritto alla prevenzione, alla diagnosi, all’accesso ai migliori farmaci e alla riabilitazione e a essere seguito nel tempo, tenendo conto delle sue fragilità. L’obiettivo è arrivare ad avere un paziente che sia sempre più protagonista del proprio percorso di cura, in un processo che valorizzi le scelte consapevoli, le priorità assistenziali e il contesto di vita familiare».
La campagna di sensibilizzazione coinvolgerà circa venti Centri clinici e sarà diffusa su tutto il territorio nazionale, anche grazie alla collaborazione dei Frecciarossa Trenitalia, allo scopo di raggiungere quante più persone possibile. Perché tutti – è bene precisarlo – possono sviluppare una malattia respiratoria cronica nel corso della vita e attuare una prevenzione efficace fin da giovani, facilitare la diagnosi precoce e intraprendere al più presto terapie appropriate, seguendole con regolarità, è l’unico modo per proteggere la più fondamentale delle funzioni dell’organismo: il respiro.
Relativamente alla BPCO, va ricordato che si tratta di una malattia respiratoria cronica evolutiva e progressivamente invalidante sempre più diffusa nella popolazione di ogni parte del mondo, soprattutto a causa del fumo e dell’inquinamento atmosferico. L’Organizzazione Mondiale della Sanità (OMS) stima che nel 2020 la BPCO rappresenterà la terza causa di morte, dopo malattie cardiovascolari e tumori, e la quinta causa di invalidità a livello globale. La prevalenza della BPCO aumenta con l’avanzare dell’età, fino a interessare oltre una persona su dieci tra gli over75 (10,8%), rispetto al 3,1% della popolazione di ogni età. Ma tra i fumatori la malattia è molto più diffusa (15-50% secondo le stime).
I medici ritengono che la BPCO sia ampiamente sotto-diagnosticata, soprattutto tra i giovani, che tendono a sottovalutare i sintomi respiratori e a non segnalarli al medico, specie se fumatori. In particolare, si stima che il 10% di giovani tra 20 e 44 anni presentino segni della malattia, come tosse ed espettorato senza o con ostruzione bronchiale (3,6%). I dati dell’OMS e dell’Osservatorio Nazionale sull’impiego dei medicinali (Rapporto Nazionale 2015) indicano che la sottovalutazione della BPCO persiste anche dopo la diagnosi e determina una scarsa aderenza alla terapia in ben un paziente su quattro (26%), riducendo le possibilità di tenerla sotto controllo e rallentarne la progressione.
Relativamente all’asma, le persone che ne soffrono in Europa sono oltre 30 milioni e il loro numero è in continua crescita in considerazione sia dell’aumento dell’aspettativa di vita sia della sempre maggiore diffusione delle allergie respiratorie, che ne costituiscono la causa prevalente. In Italia, l’incidenza dell’asma è pari al 4,5% della popolazione, corrispondente a circa 2,6 milioni di persone interessate dalla malattia, nelle diverse sfumature di severità.
Anche l’asma, come la BPCO, è spesso sotto-diagnosticata e sotto-trattata, soprattutto nelle fasi iniziali e nelle forme lievi-moderate (che, se mal gestite, peggioreranno nel tempo). L’asma grave riguarda circa un paziente asmatico su dieci, ma costituisce un’importante criticità medica, sia per la difficoltà di individuare e mantenere un trattamento efficace in grado di minimizzare il rischio di riacutizzazioni severe e le relative complicanze sia per il significativo impatto negativo sulla quotidianità e sulla qualità di vita delle persone che ne soffrono.
Fonte: Associazione Italiana Pneumologi Ospedalieri (AIPO) (http://www.pneumologia2019.it/)
Gravidanza da non medicalizzare: le raccomandazioni dei ginecologi-ostetrici
In un’epoca in cui l’infertilità di coppia è sempre più diffusa e dove le gravidanze, spesso tardive, vengono accolte quasi come un fatto eccezionale, anziché come una funzione fisiologica che la maggioranza delle donne è in grado di affrontare senza problemi, è abbastanza frequente che tutto ciò che riguarda il concepimento, la gestazione e il parto riceva un’attenzione un po’ eccessiva, da parte sia dei futuri genitori sia dei medici che devono accompagnarli in questo percorso.
Tuttavia, se non sono presenti ragioni cliniche tali da giustificare cautele particolari per garantire il benessere della donna e del bambino, non si dovrebbe eccedere con controlli e interventi medici, se non si vuole rischiare di trasformare un evento naturale come la gravidanza in una “malattia”, togliendo parte del piacere e della serenità che dovrebbero accompagnare l’esperienza della procreazione e della nascita.
Consapevole di questa tendenza alla medicalizzazione e in linea con lo spirito dell’iniziativa “Choosing Wisely Italy – Fare di più non significa fare meglio”, l’Associazione Ostetrici-Ginecologi Ospedalieri Italiani (AOGOI) ha elaborato “5 Raccomandazioni” per supportare un’assistenza ostetrica appropriata, sicura e rispettosa delle donne, soprattutto per quel che concerne il travaglio, il taglio cesareo e il clampaggio del cordone ombelicale. Le raccomandazioni sono state presentate in occasione del Congresso Nazionale di Ginecologia e Ostetricia, tenutosi a Napoli dal 27-30 Ottobre, e prevedono quanto segue.
1) Non clampare (ossia, tagliare e legare) precocemente il cordone ombelicale, ma aspettare almeno un minuto dopo l’espulsione del neonato per favorire il passaggio di sangue dalla placenta, rinforzando le scorte di ferro del neonato e riducendo il rischio di colite necrotizzante, malattia gastrointestinale che può rivelarsi fatale. Il taglio posticipato del cordone ombelicale non aumenta il rischio di emorragia post-partum della donna e riduce la mortalità nei nati molto pretermine (prima della 32a settimana).
2) Non eseguire l’episiotomia di routine per favorire il passaggio del bambino. Secondo i ginecologi dell’AOGOI, l’incisione del perineo nella fase finale del travaglio è una procedura sovrautilizzata e senza vantaggi per la donna, poiché richiede l’applicazione di punti di sutura dolorosi, si associa al rischio di infezione e ostacola la ripresa dei rapporti sessuali dopo il parto. Per queste ragioni, l’episiotomia dovrebbe essere praticata soltanto in presenza di una reale necessità clinica, come per esempio accelerare l’espulsione in caso di sofferenza fetale.
3) Non indurre il travaglio prima della 39a settimana. L’induzione del travaglio comporta la medicalizzazione di un evento del tutto fisiologico e può causare eventi avversi, compresa un’aumentata necessità di ricorrere al parto con taglio cesareo. Per queste ragioni, anche l’induzione del travaglio dovrebbe essere effettuata esclusivamente quando sono presenti condizioni che pregiudicano il proseguimento della gravidanza e/o possono comportare un pericolo per il benessere e la sicurezza del feto o della madre.
4) Non programmare il taglio cesareo di routine in tutte le donne con pregresso taglio cesareo. In contrasto con la tendenza consolidata, i ginecologi dell’AOGOI smentiscono la regola “una volta cesareo sempre cesareo”, in quanto priva di basi scientifiche. Al contrario, i dati disponibili indicano che le donne che hanno partorito in precedenza con taglio cesareo e ammesse al travaglio di parto in occasione di una successiva gravidanza hanno un rischio di mortalità minore rispetto alle donne sottoposte a un secondo taglio cesareo programmato (3 vs 13 su 100mila). Pertanto, la scelta della modalità di parto più opportuna e sicura va valutata a ogni nuova gravidanza.
5) Non obbligare al digiuno né proibire l’assunzione di liquidi alle donne in travaglio. Nelle gravidanze fisiologiche (ossia non associate a patologie o a criticità specifiche), l’assunzione di liquidi non è controindicata e non aumenta il rischio di complicanze in caso di ricorso all’anestesia generale durante il parto. Quindi, non ci sono validi motivi per impedire alla donna di bere.
«Come ricorda l’Organizzazione Mondiale della Sanità (OMS)», ha sottolineato Elsa Viora, Presidente AOGOI, «la gestazione e il parto sono esperienze che vanno vissute con serenità e, in presenza di una gravidanza fisiologica, vale a dire senza fattori di rischio, vanno medicalizzate il meno possibile. Il travaglio e il parto sono, senza dubbio, circostanze delicate dal punto di vista emotivo, in cui, più di altre, la donna ha bisogno di sentirsi protetta, rassicurata e rispettata. Questo è l’impegno profuso quotidianamente dagli operatori sanitari, medici ginecologi ed ostetriche coinvolti nel percorso nascita e parto, che si fonda sul dialogo, la fiducia e la relazione empatica costruita nel tempo con la donna, necessari per giungere a scelte informate e condivise».
Fonte: Associazione Ostetrici-Ginecologi Ospedalieri Italiani (AOGOI) (www.aogoi.it/notiziario/il-congresso-20192-stop-ai-cesarei-di-routine-nelle-donne-con-pregresso-cesareo-ecco-la-carta-dell-appropriatezza-per-il-parto/)
Farmaci pro-aritmici: serve più attenzione
La sindrome del QT lungo congenita è una condizione cardiaca presente fin dalla nascita che consiste essenzialmente in un “difetto di ripolarizzazione”, ossia in un’alterazione elettrofisiologica che comporta un allungamento del tempo necessario affinché le cellule del cuore possano “ricaricarsi” dopo la contrazione dei ventricoli. Il nome della malattia deriva dal fatto che questo maggior tempo di ripolarizzazione può essere visto sul tracciato dell’elettrocardiogramma (ECG) come l’allungamento di un particolare segmento chiamato appunto “QT”.
Di per sé, la sindrome del QT lungo non dà sintomi e per questa ragione è poco diagnosticata, se non in occasione di elettrocardiogrammi richiesti per altre ragioni, come esami pre-operatori, check-up preliminari alla pratica sportiva, svenimenti apparentemente immotivati o disturbi cardiologici di altra natura. Purtroppo, quando si manifesta lo fa in modo eclatante, con fibrillazione ventricolare, arresto cardiaco e morte improvvisa. A scatenare questi effetti possono essere uno sforzo fisico o un’emozione molto intensi oppure uno spavento o un risveglio improvviso nel cuore della notte. Ma, talvolta, l’aritmia fatale può insorgere anche durante il sonno.
A oggi, non esistono cure vere e proprie per la sindrome del QT lungo, ma esistono alcuni accorgimenti che possono aiutare a ridurre i rischi. Tra questi, uno molto importante riguarda i farmaci che può essere necessario assumere nel corso della vita per le ragioni più diverse: dagli antibiotici agli analgesici, dagli antiacidi agli antidepressivi. Molti farmaci d’uso comune, infatti, tendono ad avere un’azione “pro-aritmica”, ossia a favorire alterazioni transitorie del ritmo cardiaco. In persone senza sindrome del QT lungo, in genere, ciò non crea particolari problemi (salvo forse qualche palpitazione in corso di terapia). Al contrario, se ad assumere un farmaco pro-aritmico è una persona con sindrome del QT lungo, il rischio di fibrillazione ventricolare e di morte improvvisa aumentano sensibilmente.
Per questa ragione, le linee guida della Società Europea di Cardiologia (ESC) dedicate a questa patologia raccomandano da tempo, e con forza, che farmaci notoriamente pro-aritmici non siano prescritti a chi ne soffre, optando, ove possibile, per soluzioni terapeutiche alternative prive di effetti a livello cardiaco. In pratica clinica, tuttavia, queste raccomandazioni sembrano essere ampiamente disattese. In particolare, un recente studio danese indica che al 60% delle persone con sindrome del QT lungo congenita vengono prescritti i farmaci pro-aritmici negli anni successivi alla diagnosi, anche per periodi prolungati.
I farmaci “a rischio aritmia” maggiormente prescritti sono risultati essere alcuni antibiotici (come azitromicina, claritromicina ed eritromicina; 34,1%), antiacidi inibitori della pompa protonica (esomeprazolo, lanzoprazolo, omeprazolo, pantoprazolo; 15,0%), antidepressivi (citalopram, escitalopram, sertralina; 12,0%) e antimicotici (fluconazolo; 10,2%). Le persone considerate nello studio avevano una probabilità minore di vedersi prescrivere i farmaci pro-aritmici nell’anno successivo alla diagnosi di sindrome del QT lungo congenita rispetto all’anno precedente, ma non di molto (28,4% vs 23,2%), mentre in oltre un terzo dei casi (33,5%) la terapia farmacologica a rischio era ancora in corso dopo cinque anni. La probabilità di prescrizione di farmaci a rischio aumentava leggermente con l’età e si moltiplicava di oltre 2,5 volte quando lo stesso farmaco era già stato assunto dal paziente in precedenza (probabilmente, sulla scorta di una erronea rassicurazione rispetto ai possibili effetti collaterali a livello cardiaco).
Benché lo studio non abbia evidenziato una correlazione tra uso di farmaci pro-aritmici e aumento della mortalità per aritmia ventricolare o per tutte le cause, gli Autori e gli esperti della ESC sollecitano maggiore cautela da parte dei medici al momento della prescrizione di terapie farmacologiche potenzialmente a rischio in chi soffre di sindrome del QT lungo congenita. D’altro canto, anche i pazienti con diagnosi nota devono ricordare di informare sempre della problematica cardiaca di cui soffrono eventuali medici specialisti da cui si recano spontaneamente per consulti in vari ambiti clinici, per permettergli di individuare strategie di cura ottimali e sicure.
In aggiunta, chi soffre di sindrome del QT lungo congenita dovrebbe sempre chiedere consiglio al medico e/o al farmacista anche quando si tratta di scegliere farmaci da banco d’uso comune considerati generalmente sicuri e maneggevoli: benché effettivamente lo siano per gran parte delle persone, alcuni di essi potrebbero essere controindicati in chi è geneticamente predisposto alle aritmie cardiache (è il caso, per esempio, di alcuni antistaminici).
Fonte:
Weeke PE et al. Long-termproarrhythmic pharmacotherapy among patients with congenital longQT syndrome and risk of arrhythmia and mortality. European Heart Journal 2019;40, 3110-3117. doi:10.1093/eurheartj/ehz228 (academic.oup.com/eurheartj/article/40/37/3110/5488147)
Dolcificanti artificiali: la posizione dei pediatri USA
Mentre in Italia ci si appresta a introdurre la “Sugar tax”, non soltanto per far quadrare il bilancio statale ma anche nell’ottica di scoraggiare l’assunzione di bevande (e alimenti) contenenti zuccheri e calorie in eccesso, i pediatri statunitensi si interrogano sui possibili effetti sulla salute dei sempre più numerosi dolcificanti artificiali utilizzati in sostituzione dall’industria alimentare e consumati in quantità sempre maggiore dai bambini. Consumo di cui, spesso, i genitori non sono del tutto consapevoli, dal momento che gli edulcoranti sono riportati per legge solo nella lista degli ingredienti (che non tutti leggono e comunque scritta in caratteri microscopici), mentre il “ridotto contenuto di zuccheri” che a tutti piace è sempre esplicitato a chiare lettere sulle confezioni e nei claims pubblicitari, inducendo a un’interpretazione, se non fallace, quanto meno parziale e un po’ distorta delle caratteristiche del prodotto che si sta acquistando.
Ma c’è davvero qualcosa da temere quando si parla di dolcificanti artificiali autorizzati per l’uso alimentare dalle Agenzie regolatorie (ossia la Food and Drug Administration – FDA negli Stati Uniti e l’European Food Security Agency – EFSA in Europa) preposte a garantire sicurezza e salubrità delle sostanze utilizzate per produrre cibi di qualunque tipo? In linea di principio no, perché a essere ammessi all’uso alimentare sono solo i composti per i quali non sono emerse indicazioni di possibili danni per l’organismo umano. Ma è proprio su questo punto che l’American Academy of Pediatrics – AAP non è molto d’accordo e vorrebbe un po’ più di cautela da parte di tutti, istituzioni, produttori e genitori. In base a quanto riportato nel Position statement pubblicato a riguardo sulla rivista scientifica Pediatrics, infatti, mentre per alcuni dolcificanti in uso da più tempo (saccarina, aspartame, acesulfame, sucralosio) si possono ragionevolmente escludere criticità per la salute derivanti da un consumo moderato, per altri di più recente introduzione (come la stevia) le prove a supporto della loro totale innocuità sono ritenute non sufficienti, soprattutto per quel che concerne gli effetti derivanti da un uso prolungato e soprattutto nei bambini.
Non solo. Un aspetto che secondo l’APP dovrebbe essere approfondito riguarda le quantità perché, come si sa, qualunque sostanza può determinare effetti estremamente diversi nell’organismo umano in relazione a quanta se ne assume in un singolo giorno e ripetutamente in giorni successivi per periodi di tempo variabili. Questo è vero anche per lo zucchero comune, che è un’innocua e preziosa fonte di energia pronta all’uso per i muscoli e il cervello quando assunto a basse dosi, ma diventa un nemico della salute metabolica e cardiovascolare quando consumato in quantità eccessive, promuovendo – come noto – condizioni di sovrappeso/obesità, resistenza all’insulina e diabete. Purtroppo, diversamente da quanto avviene per altri nutrienti contenuti nei cibi, per i dolcificanti artificiali non è prevista l’indicazione in etichetta delle quantità (assolute o percentuali) per 100 grammi o per dose di prodotto e ciò impedisce (al consumatore e a chi deve valutare il livello di esposizione individuale/di popolazione) di sapere quanti se ne sta assumendo con la dieta abituale.
A ciò si aggiunga che, contrariamente a quando inizialmente ipotizzato e propagandato, gli studi condotti finora hanno indicato che il consumo di dolcificanti artificiali al posto dello zucchero comune non si associa necessariamente alla perdita di peso, a meno che il loro impiego non rientri in una dieta globalmente sana, bilanciata e finalizzata al dimagrimento. Quindi, optare per bevande o alimenti “a basso contenuto di zuccheri” o in versione “zero”, di per sé, non aiuta a contrastare la crescente diffusione di sovrappeso e obesità, né tra gli adulti né tra i bambini.
A fronte di queste considerazioni, pur senza voler generare irragionevoli allarmismi, i pediatri americani ritengono che sia necessario condurre studi più approfonditi per valutare gli effetti a lungo termine dei diversi dolcificanti artificiali, anche in funzione dei livelli di assunzione da parte dei bambini, e che i genitori dovrebbero essere meglio informati sulle proprietà e, soprattutto, sulle quantità dei dolcificanti artificiali contenuti nei prodotti alimentari industriali in commercio, per supportare scelte consapevoli ed evitare assunzioni eccessive.
Fonte:
CM Baker-Smith et al. The Use of Nonnutritive sweeteners in Children – American Academy of Pediatrics (AAP) Policy Statement. Pediatrics 2019;114(5):e20192765; doi:10.1542/peds.2019-2765 (www.aap.org/en-us/about-the-aap/aap-press-room/Pages/American-Academy-of-Pediatrics-Looks-at-Use-of-Nonnutritive-Sweeteners-by-Children.aspx; pediatrics.aappublications.org/content/early/2019/10/25/peds.2019-2765)
Sigarette elettroniche a rischio di danni polmonari?
Fumare fa male, questo è certo. Le prove raccolte nell’arco di 70 anni di studi hanno ormai confermato che il consumo di tabacco in qualunque forma (sigarette, sigari, pipa ecc.) è estremamente dannoso per l’organismo a moltissimi livelli: aumenta il rischio di tumori delle vie respiratorie (polmone in primis), della bocca, delle corde vocali e in altre sedi corporee (esofago, stomaco, fegato, pancreas, colon-retto, reni, vescica, utero ecc.); promuove lo sviluppo di malattie respiratorie acute e croniche (bronchiti, enfisema, broncopneumopatia cronica ostruttiva – BPCO ecc.); favorisce l’insorgenza di malattie cardio e cerebrovascolari; riduce la fertilità ed è lesivo per il feto durante la gravidanza.
A danneggiare l’apparato respiratorio sono soprattutto i sottoprodotti di combustione del tabacco, gli additivi contenuti (in totale si tratta di alcune centinaia di composti tossici) e la nicotina, complessivamente responsabili di oltre il 90% dei casi di tumore del polmone e dell’80% dei casi di BPCO. A risultare critici per l’apparato cardiovascolare, invece, sono principalmente la nicotina e i composti ossidanti (radicali liberi e specie reattive dell’ossigeno, ROS), che aumentano il rischio di malattie coronariche, infarto miocardico e ictus cerebrale di 2-4 volte, anche in seguito a un consumo modesto e di breve durata.
Le sigarette elettroniche – ormai diventate oggetto di culto e status symbol per molti, soprattutto tra i più giovani – sono sembrate da subito un mezzo ideale per ridurre l’impatto del fumo sulla salute senza imporre un abbandono totale dell’abitudine, nonché una “soluzione-ponte” per facilitare una disassuefazione graduale e meno dolorosa per chi fa più fatica a smettere. La nicotina in soluzione contenuta nei loro serbatoi viene, infatti, rilasciata sotto forma di vapore e in quantità inferiori rispetto a quella che si assumerebbe fumando una normale sigaretta, riducendo notevolmente l’esposizione dell’organismo a composti tossici.
Studi recenti ed eventi avversi severi riscontrati tra utilizzatori abituali di e-cigarette negli Stati Uniti hanno, però, messo in dubbio l’innocuità del cosiddetto “vaping” (ossia il “fumo elettronico” in forma di vapore) e la sua valenza positiva in un’ottica di disassuefazione, attribuendo anche a questa modalità di consumo la capacità di danneggiare la salute e, in particolare, l’apparato respiratorio, seppur in modo diverso.
L’allarme più recente a riguardo viene da un’indagine condotta in Illinois e Wisconsin (Stati Uniti), in seguito alla segnalazione di gravi danni polmonari in fumatori di e-cigarette e attribuiti, in via preliminare, proprio al vaping. Il problema ha riguardato 53 persone, prevalentemente ragazzi e giovani adulti (l’età media era 19 anni), nell’83% dei casi uomini. Oltre a sintomi respiratori e a infiltrati polmonari verificati con TAC, tutti presentavano sintomi sistemici (vale a dire malessere generale di vario tipo) e in 8/10 casi disturbi gastrointestinali. I quadri clinici erano talmente severi da richiedere il ricovero per quasi tutti i pazienti e l’intubazione e la ventilazione meccanica in un terzo dei casi, con un decesso nonostante questi interventi.
Analizzando i dispositivi per vaping utilizzati da questi ragazzi, si è visto che erano di vario tipo, ma accomunati da un dettaglio di non poco conto: nell’84% dei casi, oltre ai “comuni” ingredienti delle sigarette elettroniche, contenevano anche tetra-idro-cannabinolo (THC), principio attivo della marijuana responsabile – insieme al cannabidiolo (CBD) – di gran parte dei suoi effetti psicotropi, ma in grado anche di agire su diversi organi periferici in cui sono presenti i recettore specifici.
Molti esperti ritengono che sia proprio questa “aggiunta”, insieme alla presenza di numerosi e non ben definiti composti contaminanti, ad aver reso dannose le sigarette elettroniche, ritenute di per sé sicure, se non modificate. Tuttavia, in assenza di dati chiari e definitivi, gli Autori dell’indagine e diversi altri colleghi sospettano che anche le comuni e-cigarette nascondano rischi finora sottovalutati, che stanno oggi emergendo come conseguenza di un uso sempre più diffuso di questi dispositivi, soprattutto tra gli adolescenti.
Per principio di precauzione, quindi, in attesa di maggiori informazioni sugli effetti del vaping sulla salute, anche questa modalità di fumo dovrebbe essere evitata tanto quanto quella classica, pensando seriamente alla disassuefazione definitiva e optando per altre strategie in grado di aiutare a smettere. Qualora si decidesse di continuare, il consiglio è riferire subito al medico eventuali sintomi respiratori inconsueti, per cogliere sul nascere disturbi potenzialmente gravi.
Fonti:
- Miech R et al. Trends in Adolescent Vaping, 2017–2019. NEJM 2019; doi:10.1056/NEJMc1910739
- Butt YM et al Pathology of Vaping-Associated Lung In. NEJM 2019; doi:10.1056/NEJMc1913069
- Christiani DC. Vaping-Induced Lung Injury. NEJM 2019; doi:10.1056/NEJMe1912032
- Layden JE et al. Pulmonary Illness Related to E-Cigarette Use in Illinois and Wisconsin – Preliminary Report. NEJM 2019; doi:10.1056/NEJMoa1911614
- doi: 10.4103/0971-5851.151771
- Aseem Mishra A et al. Harmful effects of nicotine. Indian J Med Paediatr Oncol 2015;36(1):24-31
- Center for Disease Control and prevention (CDC) Health Effects of Cigarette Smoking (www.cdc.gov/tobacco/data_statistics/fact_sheets/health_effects/effects_cig_smoking/index.htm). Accesso Ottobre 2019
Adolescenti e disagio psichico: com’è cambiato in 30 anni
La salute mentale degli adolescenti sta suscitando non poca preoccupazione a livello globale. Gli studi condotti dagli anni ’80 a oggi, indicano un progressivo aumento della prevalenza di disagio psichiatrico che può compromettere una crescita psicoemotiva serena e la costruzione di relazioni interpersonali positive: due elementi fondamentali, in questa fase delicata della vita, per sviluppare una personalità “solida”, raggiungere un buon equilibrio interiore e mantenere una qualità di vita soddisfacente in età adulta.
In particolare, a risultare sempre più diffusi sembrano essere i cosiddetti sintomi di “internalizzazione” o “introiezione”, ossia sensazioni e comportamenti indicativi di una sofferenza interiore o interiorizzata, che non viene espressa in modo attivo o immediatamente evidente verso l’esterno. Per esempio, sono sintomi di internalizzazione: evitare l’interazione con gli altri; parlare poco e chiudersi in se stessi; sentirsi soli e non amati/considerati; essere nervosi e irritabili; preoccuparsi eccessivamente; soffrire di malesseri non riferibili a una causa organica (come mal di testa, mal di stomaco ecc.); non riuscire a concentrarsi; sentirsi tristi, con poche energie o giù di corda; essere privi di interesse per gran parte delle cose/situazioni; dormire o mangiare più o meno del solito. Qualcuno, forse, riconoscerà in questo elenco il quadro tipico della depressione e dell’ansia. E non sbaglia, perché l’insorgenza di queste manifestazioni, in molti casi, prelude proprio alla diagnosi clinica di questi disturbi psichiatrici, sempre più spesso riscontrati anche tra gli adulti.
Per approfondire il fenomeno, precisarne le caratteristiche e ipotizzarne le cause, un gruppo di ricercatori svedesi delle Università di Umeå e di Stoccolma ha analizzato com’è cambiata l’incidenza dei sintomi psichiatrici tra gli adolescenti nell’arco di 30 anni, confrontando due coorti di studenti, residenti in due cittadine industriali di medie dimensioni del Nord della Svezia, che frequentavano l’ultimo anno della scuola dell’obbligo nel 1981 e nel 2014. A ciascuna coorte, rispettivamente composta da 1.083 e 682 ragazzi e ragazze, è stato chiesto di rispondere a identici questionari basati su 4 scale di valutazione dei sintomi depressivi, ansiosi e funzionali-somatici (ossia relativi a disturbi fisici di possibile origine psichica).
Dal confronto è emerso che, dal 1981 al 2014, la diffusione dei disturbi di internalizzazione è effettivamente aumentata in modo significativo negli adolescenti di entrambi i sessi, ma in modo particolarmente marcato tra le ragazze. Di converso, i cosiddetti “disturbi della condotta” (ossia atteggiamenti aggressivi e violenti, bullismo, comportamenti a rischio ecc.) sono diminuiti tra i ragazzi, mentre sono aumentati tra le ragazze, equiparando la diffusione tra i due sessi e lasciando pressoché stabile il dato di prevalenza generale rispetto a 30 anni prima. I ricercatori hanno anche rilevato l’assenza di una correlazione evidente tra fattori sociodemografici (reddito familiare, ambiente di vita ecc.) e sintomi psichiatrici degli adolescenti, con l’unica eccezione di una maggiore prevalenza di disturbi della condotta tra i ragazzi del 1981 che avevano genitori disoccupati.
Le cause alla base dell’aumento dei sintomi di depressione e ansia tra i ragazzi restano da determinare, ma gli Autori dello studio ritengono che alcuni profondi cambiamenti socioeconomici avvenuti a partire dagli anni ’90 possano aver giocato un ruolo importante, anche quando non hanno riguardato direttamente gli adolescenti. I principali comprendono: l’estremizzazione del modello economico liberista e le sue ripercussioni sul mercato del lavoro (flessibilità, instabilità lavorativa, competizione spinta, aumento delle richieste, riduzione delle gratificazioni ecc.); il deterioramento delle relazioni sociali e del senso di comunità; le difficoltà economiche familiari e l’incertezza per il futuro conseguenti alle crisi degli ultimi anni; l’evoluzione tecnologica e la “virtualizzazione” delle relazioni interpersonali attraverso i social media, con conseguente isolamento, distorsione della percezione della realtà e frustrazione/molestie online; la preoccupazione per il futuro proprio e del pianeta, sempre più difficili da prevedere e sempre meno rosei da ipotizzare.
Secondo gli Autori, per arginare il fenomeno e garantire ad adolescenti e adulti un maggiore benessere psicoemotivo è necessario non soltanto riconoscere e affrontare i sintomi di depressione e ansia sul piano della prevenzione “medica”, ma anche considerare tutti gli aspetti di contesto citati e cercare di modificarli in senso più “psicologicamente accettabile”. Impresa di sicuro non facile e di non immediata traduzione pratica.
Fonte: Blom H et al. Increase of internalized mental health symptoms among adolescents during the last three decades. Journal of Public Health 2019;29(5)925-931 (doi.org/10.1093/eurpub/ckz028)
Photo by Kyle Broad on Unsplash
Sei segni e sintomi da non sottovalutare
Non è certo il caso di allarmarsi troppo alla prima macchiolina sulla pelle, per un po’ di fastidio in gola o a ogni minimo formicolio dall’origine poco chiara. Tuttavia, ci sono alcuni segni e sintomi, anche modesti, che è bene non sottovalutare e che, se non passano in un ragionevole periodo di tempo o peggiorano, devono indurre a consultare il medico di famiglia per avere un giudizio competente e avviare, se necessario, opportuni approfondimenti. Sapete quali sono i segnali del nostro corpo da non trascurare? Eccone sei particolarmente importanti cui prestare attenzione.
Sessualità: i problemi più comuni
Una sessualità soddisfacente è un elemento fondamentale della salute fisica e psichica e va tutelata a ogni età. Quando si manifestano disturbi, un sereno dialogo tra i partner e il supporto medico sono la chiave per risolvere la situazione.
La sessualità non è soltanto una fonte di piacere, ma è un aspetto fondamentale della salute fisica e psicologica di ogni persona, uomo o donna, a prescindere dall’età. A riconoscerlo e affermarlo da alcuni decenni è addirittura l’Organizzazione Mondiale della Sanità (OMS) che inserisce la sessualità tra i cardini della definizione ufficiale di salute.
A ogni età, tuttavia, uomini e donne hanno un modo diverso di vivere la sessualità e possono andare incontro a vari disturbi che possono rischiare di trasformare una straordinaria fonte di equilibrio e benessere in un problema tutt’altro che banale, fino a indurre a evitare del tutto i rapporti per non sentirsi in difficoltà.
Un concetto essenziale da ricordare, in questi casi, è che la sessualità non è una mai questione individuale, ma un’esperienza di coppia e come tale deve essere affrontata, sia quando tutto procede perfettamente, sia quando c’è qualcosa che non va. I rimedi per risolvere la situazione sono molti ed efficaci nella maggioranza dei casi, ma funzionano meglio se a gestirli si è in due, con serenità, spirito di collaborazione e affetto reciproco.
Le difficoltà della giovinezza
Da giovani, in assenza di patologie specifiche dell’apparato genitourinario o malattie sistemiche severe, le principali criticità in ambito sessuale sono generalmente legate all’insicurezza e al timore di “non essere all’altezza” (perché non abbastanza in forma, sensuali o “tecnicamente preparati”) oppure all’inesperienza e a una scarsa confidenza con il proprio corpo, che portano a non saper gestire le proprie emozioni e le reazioni fisiche che le accompagnano.
Tutte queste difficoltà psicologiche irrisolte possono interferire con il desiderio o portare a raggiungere il culmine del piacere troppo presto, troppo tardi, con estrema difficoltà o addirittura mai. Rientrano in questo gruppo di disturbi della sessualità: l’ansia da prestazione, la disfunzione erettile, l’eiaculazione precoce o ritardata, sul versante maschile; il desiderio insufficiente, i rapporti poco piacevoli o dolorosi e la difficoltà di raggiungere l’orgasmo, sul versante femminile.
I problemi possono manifestarsi fin dai primi rapporti e risultare particolarmente difficili da affrontare in considerazione della limitata esperienza di entrambi i partner e, non di rado, dalla precarietà delle relazioni. Queste criticità iniziali possono pregiudicare la qualità della vita sessuale successiva, se non vengono affrontati precocemente, parlandone francamente il proprio compagno/a e/o cercando il supporto del medico di fiducia ed eventualmente di uno psicologo esperto di disturbi della sessualità.
In genere, i disturbi privi di una base organica oggettiva sono più frequenti e significativi in occasione di rapporti di breve durata e caratterizzati da una scarsa empatia reciproca mentre migliorano notevolmente (fino a sparire) quando si riesce a instaurare una relazione profonda e duratura, che permette di trovare una buona sintonia fisica e psicologica e di vivere la sessualità in modo via via più rilassato e naturale.
D’altro canto, anche coppie giovani, sane e inizialmente affiatate possono, a un certo punto, perdere interesse nell’attività sessuale o trarne minor piacere. In questi casi, spesso, l’origine del problema va ricercata in fattori di natura diversa, come l’instabilità o lo stress lavorativo, la preoccupazione per difficoltà economiche, la stanchezza dovuta ai troppi impegni, il sonno insufficiente o lo stile di vita poco sano.
A riguardo, va ricordato che fumo, alcolici, sovrappeso, scarsa attività fisica e ritmi di vita disordinati sono nemici dichiarati non soltanto della salute generale, ma anche di quella sessuale (soprattutto per gli uomini). Il loro impatto negativo si percepisce a ogni età e diventa via via più marcato mentre ci si avvicina agli “anta”.
Un’altra fase critica per le coppie in età fertile è quella della gravidanza e del post-partum, a causa di un mix di fattori fisici e psicologici che possono mettere a dura prova entrambi i partner, per ragioni diverse e talvolta opposte, soprattutto in occasione del primo figlio.
Riduzione del desiderio, timore di danneggiare il feto, ansia per il fatto di diventare genitori, disturbi fisici e psicologici successivi al parto, arrivo del neonato e ridefinizione degli equilibri della famiglia possono seriamente interferire con la sessualità per diversi mesi, specie se non se ne parla nell’ambito della coppia e non si ricerca il supporto del ginecologo (per la donna) ed eventualmente dello psicologo (per entrambi i partner).
I disturbi dell’età matura
Come tutte le funzioni dell’organismo, anche quella sessuale con il passare del tempo si trasforma e, anche se qualcuno può esserne infastidito o deluso, non resta che accettare l’inevitabile cambiamento, che ha comunque anche qualche risvolto positivo come la maggiore esperienza, l’approccio più rilassato ai rapporti, la più fine conoscenza di sé stessi e del partner ecc.
Sia nell’uomo sia nella donna, a guidare la trasformazione è soprattutto la graduale diminuzione dei livelli degli ormoni sessuali (rispettivamente, gli androgeni e gli estrogeni) che si verifica a partire dai 40-50 anni, cui si aggiungono una progressiva diminuzione delle prestazioni muscolari e cardiovascolari e, in molti casi, l’insorgenza di patologie o disturbi che possono interferire con la sessualità in modo diretto o come conseguenza delle terapie che si devono assumere per tenerli sotto controllo.
Nell’uomo, per esempio, molte malattie cardiovascolari, il diabete di tipo 2 e i disturbi prostatici possono ridurre la capacità di ottenere l’erezione o il suo mantenimento, così come i farmaci necessari per abbassare l’ipertensione arteriosa o l’iperglicemia, contrastare le coronaropatie o i sintomi dell’ipertrofia prostatica, migliorare la funzionalità cardiaca in chi soffre di fibrillazione atriale o scompenso cardiaco.
Nella donna a interferire con la sessualità possono essere disfunzioni ovariche, della tiroide o dell’ipofisi e i sintomi associati alla menopausa o alla post-menopausa, a partire dalla minore lubrificazione e dalla graduale modificazione della sensibilità e della struttura delle mucose vaginali (tutti cambiamenti che possono comportare rapporti poco piacevoli o dolorosi).
Non vanno trascurate neppure le condizioni di disagio psichico che possono diventare particolarmente diffuse e marcate nelle donne over40, prime tra tutte la depressione e l’ansia (di cui soffrono meno frequentemente anche gli uomini), così come le ripercussioni negative sulla sessualità di alcuni dei farmaci necessari per trattarle (antidepressivi, stabilizzatori dell’umore ecc.). Sempre sul fronte psicologico, soprattutto quando ci si confronta con un nuovo partner, a creare problemi quando non si è più giovanissimi può essere l’idea di non avere un corpo esteticamente desiderabile, quanto meno secondo i canoni in vigore: in questo caso, una maggiore consapevolezza del proprio valore e un po’ di autoironia sono le chiavi del successo.
Come risolvere la situazione?
Posto che la sessualità è una questione di coppia, il primo consiglio per affrontare qualunque tipo di problema fisico o psicologico è parlarne apertamente con il proprio compagno/a, con semplicità e serenità. Ciò aiuterà anche il partner a non sentirsi “causa” della riduzione di desiderio o del minor piacere provato e permetterà di aumentare il livello di intimità e coesione della coppia, nonché talvolta di individuare insieme, senza troppa difficoltà, una soluzione adeguata.
Se condividere il problema e affrontarlo insieme con strategie semplici (per esempio, creando situazioni più stimolanti, prolungando i preliminari, cambiando le posizioni, modulando i tempi di raggiungimento dell’orgasmo ecc.) non è sufficiente per migliorare la situazione, il passo successivo è rivolgersi al medico di fiducia per verificare lo stato di salute generale, valutare il disturbo specifico e individuare possibili interventi che possono contribuire ad attenuarlo (vedasi, per esempio, farmaci contro la disfunzione erettile o terapie ormonali).
Rivolgersi al medico prima di assumere qualunque tipo di farmaco o integratore è fondamentale, sia perché i farmaci disponibili per migliorare le prestazioni sessuali possono avere diverse controindicazioni e risultare pericolosi in determinati contesti clinici sia perché, a volte, la disfunzione sessuale può essere la spia di una malattia organica non ancora diagnosticata, che deve essere valutata e gestita (come, per esempio, malattie cardiovascolari, disturbi ormonali o problemi alla prostata).
Quando il disturbo della sessualità appare legato ad aspetti genitourinari, è bene richiedere un consulto ginecologico (per le donne) o andrologico/urologico (per gli uomini). Specie dopo i 50 anni, è soprattutto a questo livello che possono insorgere disturbi capaci di ridurre notevolmente la possibilità di avere rapporti soddisfacenti (o di averli tout-court) ed è importante che sia uno specialista esperto ad approfondirne le cause e a suggerire soluzioni appropriate, di tipo farmacologico o chirurgico.
Fonti:
- National Institute on Aging – NIH (https://order.nia.nih.gov/publication/sexuality-in-later-life)
- Mayo Clinic (https://www.mayoclinic.org/diseases-conditions/female-sexual-dysfunction/symptoms-causes/syc-20372549)
- Mayo Clinic (https://www.mayoclinic.org/diseases-conditions/erectile-dysfunction/symptoms-causes/syc-20355776)
- Mayo Clinic (https://www.mayoclinic.org/diseases-conditions/premature-ejaculation/symptoms-causes/syc-20354900)
- Mayo Clinic (https://www.mayoclinic.org/diseases-conditions/delayed-ejaculation/symptoms-causes/syc-20371358)
- von Hippel C et al. Sexual Function among Women in Midlife: Findings from the Nurses’ Health Study II. Women’s Health 2019;29-4:291–298
- Hatzichristou D et al. Clinical Evaluation and Management Strategy for Sexual Dysfunction in Men and Women. Journal of Sexual Medicine 2004;1(1):49-57
- Knoepp LR et al. Sexual Complaints, Pelvic Floor Symptoms, and Sexual Distress in Women over Forty. Sex Med 2010;7:3675-3682
- Avasthi A et al. Clinical Practice Guidelines for Management of Sexual Dysfunction. Clinical Practice Guidelines for Management of Sexual Dysfunction. Indian J Psychiatry 2017;59(Suppl 1):S91-S115
- Mernone L et al. Psychobiological Factors of Sexual Functioning in Aging Women – Findings From the Women 40+ Healthy Aging Study. Frontiers in Psychology 2019;10:546
Sovrappeso e obesità: se li conosci (forse) li eviti
In un mondo dove tutti vogliono essere magri, si è sempre più spesso in sovrappeso, fin dall’infanzia. Con tutto quel che comporta in termini di disagi fisici e psicologici e ripercussioni sulla salute, soprattutto dopo una certa età. Che fare? Ecco qualche consiglio.
Quando si tratta di alimentazione e peso corporeo si apre un universo di contraddizioni. Si vuole restare in forma o dimagrire, ma anche mangiare ciò che piace senza badare troppo alle quantità. Si spendono centinaia di euro per la palestra, ma poi non ci si va quasi mai. Si iniziano mille diete, ma non se ne mantiene nessuna. Si comprano tutine e sneakers, ma non si può fare a meno dell’ascensore e dell’automobile. Si rinnovano i più ferrei propositi di vita sana, ma il domani per attuarli non arriva mai.
Il risultato è sempre lo stesso: mese dopo mese, l’ago della bilancia va nel senso opposto a quello desiderato o, nella migliore delle ipotesi, resta inesorabilmente fisso su una cifra un po’ troppo tonda. Disperarsi non aiuta, perché spesso porta a affogare ancor più nel cibo le proprie frustrazioni. Rassegnarsi ancor meno, perché fa abituare a standard di peso e forma fisica che tendono a diventare via via peggiori, quasi senza rendersene conto. E allora? Come sempre la soluzione sta nel mezzo, vale a dire nell’individuazione di un sano equilibrio tra bisogni metabolici effettivi dell’organismo e piaceri per il palato e lo spirito.
L’origine dei chili di troppo
Inutile barare o cercare alibi nel metabolismo lento o nella costituzione sfavorevole: salvo una minima quota di casi nei quali effettivamente può esserci una componente genetica significativa o specifiche patologie che remano contro, se si ingrassa o non si dimagrisce, la ragione va cercata in errori di stile di vita, ossia essenzialmente nella combinazione di un’alimentazione ipercalorica rispetto al fabbisogno individuale e/o sbilanciata e di un movimento insufficiente. Questa regola vale a ogni età, ma nell’infanzia/adolescenza può avere un impatto metabolico particolarmente negativo, con ripercussioni sfavorevoli anche sul peso corporeo e sulla salute in età adulta.
Numerosi studi hanno ormai indicato che un bambino in forte sovrappeso od obeso resterà tale anche da adulto (o che dimagrirà con fatica), risultando esposto a un aumentato rischio di malattie cardiovascolari, diabete, disturbi ormonali e diversi tipi di neoplasie (per esempio, il tumore del seno nelle donne e il cancro del colon-retto in entrambi i sessi.
Per le donne, poi, l’obesità (così come il sovrappeso) può compromettere la fertilità oppure causare seri problemi durante la gravidanza e al momento del parto, non ultimo quello di predisporre anche il figlio a sviluppare sovrappeso/obesità e diabete. Senza contare i risvolti psicologici e relazionali dei molti chili di troppo nell’adolescenza e nella prima età adulta, quando l’aspetto fisico gioca un ruolo importante nella percezione di sé e nelle interazioni con gli altri.
Per le donne, anche quelle inizialmente magre o normopeso, un momento critico sul fronte del peso corporeo è rappresentato dalla gravidanza. Se si ingrassa troppo in questa fase (ossia più dei 10-12 kg fisiologici, che i ginecologi raccomandano di non superare), perdere peso dopo il parto può essere difficile, soprattutto se si sono superati i 35-40 anni, se si ha una famiglia impegnativa da accudire e/o un’attività lavorativa sedentaria, che lasciano poco tempo per l’attività fisica. I chili di troppo residui trascurati a lungo, infatti, tendono a “sedimentare” costituendo il punto di partenza per incrementi ulteriori negli anni successivi.
In entrambi i sessi, poi, l’arrivo dei 40-45 anni comporta un primo, inevitabile, rallentamento metabolico, che peggiorerà in seguito: soprattutto dopo i 50-55 anni per le donne, in corrispondenza dell’inizio della menopausa; e poco dopo per gli uomini, anche causa della riduzione degli ormoni maschili e della massa muscolare (che è quella che brucia più calorie). Se, durante e dopo questa transizione, non si rivedono le proprie abitudini alimentari (riducendo le calorie introdotte ogni giorno e aumentando il consumo di vitamine e sostanze antiossidanti che supportano il metabolismo), ingrassare di alcuni chili è praticamente inevitabile.
Come accennato, in una minoranza di casi, sovrappeso e obesità possono insorgere e permanere a causa di malattie, principalmente di tipo endrocrino-metabolico, oppure come effetto collaterale di farmaci necessari a curare disturbi di vario tipo. Tra le prime, si possono ricordare l’ipotiroidismo, le disfunzioni delle ghiandole surrenali e l’ovaio policistico, soltanto per fare alcuni esempi.
Tra i secondi, ci sono l’insulina usata per la cura delle forme più severe di diabete, il cortisone, alcuni antidepressivi, gli antiepilettici, gli stabilizzatori dell’umore, gli antipsicotici, alcune terapie ormonali usate per problematiche femminili e farmaci anti-androgenici contro disturbi e tumori della prostata nell’uomo. In tutti questi casi, la gestione del peso corporeo deve andare di pari passo con la cura della malattia di base ed essere definita e monitorata dal medico.
Dieta sana: meglio iniziare da bambini
Innanzitutto, ricordiamo che i concetti di normopeso, sovrappeso e obesità si basano sul calcolo dell’indice di massa corporea o BMI (Body Mass Index), valore che si ottiene dividendo il peso espresso in kg per il quadrato dell’altezza espressa in metri. Quindi, per esempio, una persona alta 1,70 m e del peso di 70 kg avrà un BMI = 70 kg / (1,70 x 1,70) m2 = 24,22 kg/ m2. Questa persona sarà “normopeso”, categoria che include tutti coloro con un BMI compreso tra 18,50 e 24,99 kg/m2. Sarà, invece, “sovrappeso” chi ha un BMI compreso tra 25,00 e 29,99 kg/m2 e “obeso lieve” (classe I) chi ha un BMI compreso tra 29,99 e 34,99 kg/m2; con BMI tra 35,00 e 39,99 kg/m2 si ricade nell’obesità media (classe II), mentre da 40 kg/m2 in su si parla di obesità grave (classe III).
Posto che sovrappeso e obesità nell’infanzia/adolescenza influenzano le caratteristiche del metabolismo e la salute in età adulta, è cruciale che l’abitudine a mantenersi forma attraverso una dieta sana e il movimento regolare sia promossa fin bambini. Ciò crea anche una sorta di “imprinting comportamentale” che rende più spontaneo e naturale seguire uno stile di vita sano e continuare a tenere sotto controllo il peso corporeo nei decenni successivi.
Se il bambino/adolescente è già in sovrappeso di diversi chili, il consiglio è di consultare il pediatra e concordare con lui un regime dietetico e di movimento adeguato all’età, dopo aver escluso eventuali disturbi organici non ancora diagnosticati. Se i chili da perdere sono molti, è pressoché d’obbligo rivolgersi anche a un dietologo/nutrizionista, mentre se l’approccio al cibo appare influenzato da aspetti psicologici è utile consultare anche uno psicologo/psichiatra esperto di disturbi dell’alimentazione.
La cosa più importante, però, è non banalizzare né drammatizzare il problema e non assillare il bambino per il suo peso, per quello che mangia o perché non si muove abbastanza. Risultati molto migliori si ottengono creando un ambiente familiare sereno e allegro (dove pasti diventano un momento di condivisione piacevole), riempiendo dispensa e frigorifero di cibi sani (frutta e verdura fresche in primis), cucinando in modo leggero e, soprattutto, dando il buon esempio, sia a tavola sia sul fronte dell’attività fisica.
Molti adolescenti e giovani adulti sono spesso è tentati dalle promesse di dimagrimento rapido attraverso diete tanto curiose quanto inefficaci, se non addirittura pericolose per la salute. Evitatele e raccomandate di evitarle, in ogni caso. Se i chili da perdere sono pochi (3-5 kg), nella maggioranza dei casi è sufficiente fare un’onesta analisi delle proprie abitudini alimentari (magari compilando un diario alimentare per alcuni giorni) e correggere errori banali (come assumere regolarmente bevande zuccherate e alcolici, spiluccare mentre si cucina o agli aperitivi, eccedere con pane e focacce a tavola, aggiungere troppo olio o formaggi alle insalate ecc.).
Qualche suggerimento per gli adulti
Oltre ai consigli classici di ridurre l’assunzione dei carboidrati in generale e al minimo quella degli zuccheri semplici (aggiunti o contenuti in alimenti dolci), privilegiare le proteine di legumi e pesce e aumentare il consumo fibre (ossia verdura e frutta poco zuccherina), un accorgimento utile per tagliare le calorie senza rivoluzionare troppo le proprie abitudini alimentari è ridurre gradualmente le porzioni. Può sembrare banale, ma di 10-20 g di pasta in meno nel piatto non ci si accorge quasi (soprattutto se si ha l’accortezza di iniziare a usare piatti più piccoli), ma settimana dopo settimana possono fare la differenza sulla bilancia.
Al contrario, è importante bere più acqua o altre bevande non zuccherate (tè, tisane, infusi, acque aromatizzate naturali ecc.): sia perché i liquidi hanno un effetto saziante immediato e aiutano a smorzare gli attacchi di fame; sia perché è stato osservato che molte persone non riescono a distinguere bene tra gli stimoli della fame e della sete e finiscono con il mangiare quando in realtà dovrebbero bere (ne gioveranno anche i reni).
Quando i chili da perdere sono oltre 5-10, è bene consultare prima il proprio medico di fiducia e poi un dietologo/nutrizionista per impostare un piano alimentare compatibile con le esigenze e le caratteristiche individuali (età, sesso, presenza di altre patologie ed eventuali terapie assunte, fabbisogni specifici ecc.) e stabilire un “calendario” della perdita di peso che ha il duplice scopo di stimolare ad aderire al programma dietetico e di attività fisica (che va sempre prevista in associazione) e di permettere di ricalibrare strategie e obiettivi, in funzione dei risultati via via raggiunti.
Come già segnalato per bambini/adolescenti, anche per gli adulti un supporto psicologico/psichiatrico può essere molto utile, se ci si accorge di attribuire al cibo valenze che poco hanno a che vedere con la fame (es. compensazione di frustrazioni e nervosismo). In caso di obesità grave o molto grave, il medico potrà prescrivere alcuni farmaci che riducono l’appetito o supportano la perdita di peso oppure potrà essere presa in considerazione la chirurgia bariatrica, valutandone bene pro e contro.
Assolutamente da evitare, invece, qualunque tipo di integratore o rimedio “miracoloso” propagandato online o da centri estetici, palestre, cliniche di dubbia fama: l’esperienza insegna che non servono a nulla e possono danneggiare la salute, a caro prezzo.
Dimagrire dopo gli “anta”
Posto che il metabolismo fisiologicamente rallenta a partire dai 40 anni e sempre più negli anni successivi, dimagrire richiederà più impegno e tempo dopo questa età. Ma non ci si deve scoraggiare, né desistere perché è proprio dopo gli “anta” che eliminare (o ridurre) i chili di troppo diventa più importante per prevenire malattie cardiovascolari e diabete di tipo 2 o contribuire a tenerle sotto controllo.
Numerosi studi hanno dimostrato che una perdita di peso pari ad almeno 10% di quello iniziale riduce significativamente il rischio cardiovascolare globale e può addirittura far regredire il diabete di tipo 2 in fase iniziale. In aggiunta, a ogni età, dimagrire aiuta a russare meno, ad attenuare (o risolvere) il reflusso gastroesofageo, a evitare molti mal di schiena, a non stressare troppo le articolazioni delle anche e delle ginocchia, e a mantenere una sessualità soddisfacente più a lungo.
Certo, per riuscirci e ottenere questi benefici, serve un po’ di buona volontà ed essere convinti che è cosa buona giusta. Il suggerimento è quello di iniziare a provarci con determinazione, senza aspettare di essere troppo in là con gli anni, ma ricordando che perdere il peso in eccesso è possibile e utile a qualunque età.
Fonti:
- National Heart, Lung and Blood Institute – NIH (https://www.nhlbi.nih.gov/health-topics/overweight-and-obesity)
- National Institute of Diabetes and Digestive and Kidney Diseases – NIDDK (https://www.niddk.nih.gov/health-information/weight-management/helping-your-child-who-is-overweight)
- World Health Organization – WHO (https://www.who.int/nutrition/topics/5keys_healthydiet/en/; https://www.who.int/en/news-room/fact-sheets/detail/healthy-diet)
- Arnold M et al. Duration of Adulthood Overweight, Obesity, and Cancer Risk in the Women’s Health Initiative: A Longitudinal Study from the United States. PLoS Med 2016;13(8):e1002081 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4987008)
- Johnson RJ et al. Perspective: A Historical and Scientific Perspective of Sugar and Its Relation with Obesity and Diabetes. Adv Nutr 2017;8:412-422
- Gardener H et al. Diet Soda and Sugar-Sweetened Soda Consumption in Relation to Incident Diabetes in the Northern Manhattan Study. Curr Dev Nutr 2018;2:nzy008
L’allergia agli acari peggiora in autunno: come difendersi
Nuova stagione influenzale al via: le raccomandazioni per prevenirla
I sintomi mestruali riducono la produttività delle donne in età fertile
Diagnosi precoce del tumore del seno con biopsia liquida: ora si può
Mangiare noci abbatte il rischio di malattie cardiovascolari e mortalità
Microplastiche nell’acqua: un pericolo in agguato
Cambio dell’ora: gli effetti sull’intestino
Il passaggio dall’ora solare a quella legale e viceversa, causa qualche fastidio transitorio a molte persone, soprattutto in termini di risincronizzazione dei ritmi sonno-veglia e dell’orario dei pasti, stanchezza o senso di lieve malessere/nervosismo durante il giorno. In genere, per chi non ha problemi di salute, tutto si risolve in meno di una settimana, periodo massimo necessario per riallineare il proprio bioritmo all’orario imposto per legge.
Per chi presenta fattori di rischio o soffre di malattie specifiche, tuttavia, il cambio dell’ora ogni sei mesi può comportare disagi ben più rilevanti. Numerosi studi epidemiologici hanno indicato da tempo che nelle settimane successive allo spostamento delle lancette dell’orologio aumenta l’incidenza di eventi cardiovascolari acuti severi (infarto cardiaco e ictus cerebrale), così come di episodi di depressione o ansia in persone predisposte.
Dati recenti hanno, inoltre, evidenziato una correlazione tra passaggio dall’ora solare all’ora legale e rischio di veder peggiorare malattie infiammatorie croniche intestinali (IBD), come colite ulcerosa e malattia di Crohn, con un significativo aumento del numero di riacutizzazioni nei 30 giorni successivi in pazienti che erano sotto controllo nel mese precedente. Un’osservazione del tutto in linea con le conoscenze relative al legame tra i ritmi circadiani e la regolazione dell’attività gastroenterica e della risposta immunitaria e infiammatoria.
In aggiunta, va considerato che il brusco cambiamento della quantità di luce diurna a cui si è esposti, conseguente al finto “fuso orario”, ha un impatto non trascurabile sul tono dell’umore e anche questo aspetto può incidere in modo significativo sui sintomi gastrointestinali delle IBD o della sindrome del colon irritabile (IBS), notoriamente caratterizzate anche da una componente psicosomatica.
Considerato il notevole malessere associato alle riacutizzazioni delle IBD (non di rado invalidanti per diversi giorni/settimane), così come agli eventi cardiovascolari acuti già citati, e il dispendio di risorse sanitarie necessario per trattarle, viene francamente da chiedersi se sia eticamente lecito ed economicamente conveniente continuare a mantenere il rituale cambio dell’ora due volte all’anno, anche in considerazione dell’ormai limitato risparmio energetico che permette di ottenere a fronte della modificazione drastica di abitudini di vita e di lavoro della popolazione.
In Europa, la situazione dovrebbe migliorare dal 2021, anno in cui una recente decisione della Commissione Europea ha previsto il definitivo passaggio all’orario unico, durante tutto il corso dell’anno. In altre aree del mondo, modifiche legislative in questo senso devono ancora essere valutate, a tutto svantaggio di chi ha problemi di salute che possono essere aggravati da un disallineamento transitorio tra orologio interno ed esterno.
Fonte
Föh B et al. Seasonal Clock Changes Are Underappreciated Health Risks-Also in IBD? Front Med (Lausanne) 2019;6:103. doi:10.3389/fmed.2019.00103
Malattia di Alzheimer: attenzione a quei farmaci
Nonostante intense ricerche, le cause della malattia di Alzheimer continuano a essere sostanzialmente sconosciute. Da tempo, si ritiene che soprattutto due fattori proteici, le placche di ß-amiloide e la proteina Tau, siano coinvolti nella sua insorgenza. Ma non tutti i neurologi ne sono convinti e, comunque, resta da capire che cosa determina la formazione di queste sostanze tossiche per le cellule cerebrali e qual è la loro esatta azione.
Indubbiamente, la predisposizione genetica individuale gioca un ruolo importante nel determinare entità e velocità del declino cognitivo, ma studio dopo studio diventa sempre più evidente il contributo negativo di diversi fattori ambientali che possono interferire con la funzionalità e l’integrità delle cellule cerebrali, in modo diretto o indiretto: dalle sostanze assunte con gli alimenti all’inquinamento, da fonti di stress ossidativo ai farmaci.
Proprio riguardo a questi ultimi, un nuovo invito all’attenzione viene da uno studio condotto da ricercatori dell’Università di Nottingham (Regno Unito) che ha indagato l’impatto sulle prestazioni intellettive e sul loro deterioramento associato all’età dei principi attivi anticolinergici: una classe di medicinali comprendente molecole utilizzate per trattare innumerevoli condizioni cliniche e il cui impiego è molto diffuso tra gli anziani.
Sono anticolinergici, per esempio, l’amitriptilina e la paroxetina (due antidepressivi d’uso comune), alcuni antipsicotici (quetiapina, olanzapina, clorpromazina), antistaminici di prima generazione come prometazina (usati contro allergie e disturbi del sonno), la furosemide (un diuretico indicato in caso di ipertensione, insufficienza cardiaca e altre malattie associate a ritenzione idrica), l’amantadina (per il controllo della malattia di Parkinson), la colchicina (prescritta in caso di attacchi acuti di gotta) e il baclofen (un miorilassante ad azione centrale).
Analizzando le cartelle cliniche di circa 58.800 pazienti con diagnosi di demenza e di 255.600 soggetti senza diagnosi di demenza (tutti di età superiore a 55 anni e inclusi nei registri dei medici di famiglia britannici), i ricercatori hanno evidenziato una correlazione tra assunzione di farmaci anticolinergici come quelli citati e aumento del rischio di sviluppare malattia di Alzheimer.
In particolare, le persone over 55 anni che avevano fatto un uso cronico di questi medicinali per più di tre anni, ai dosaggi maggiori o nelle versioni “più attive”, presentava un rischio di demenza nei 10 anni successivi del 50% superiore a quello di chi non li aveva mai assunti.
Responsabili del più consistente aumento del rischio di malattia di Alzheimer sono risultati essere gli antipsicotici (+70%), gli antimuscarinici usati contro l’incontinenza urinaria (+65%) e gli anti-parkinsoniani (+52%), mentre antidepressivi e antiepilettici sembrano avere un impatto più contenuto, ma comunque non trascurabile (rispettivamente, +30% e +40%), soprattutto alla luce del fatto che, al momento, contro la malattia di Alzheimer non si dispone di terapie efficaci.
Come comportarsi quindi? Naturalmente, se un farmaco anticolinergico è assolutamente necessario per trattare un problema di salute significativo deve essere usato. Ma questa necessità va valutata con cautela, optando per terapie alternative più sicure ogniqualvolta sia possibile e, soprattutto, evitando di somministrare questi medicinali in modo cronico, per diversi anni, se il beneficio che si ottiene è modesto e non tale da giustificare i potenziali rischi per la salute cerebrale.
Fonte
Coupland CAC et al. Anticholinergic Drug Exposure and the Risk of Dementia: A Nested Case-Control Study. JAMA Intern Med 2019; doi:10.1001/jamainternmed.2019.0677 (https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2736353?widget=personalizedcontent&previousarticle=2736349)
Quando il lavoro toglie il fiato
Quando si parla di sicurezza sui luoghi di lavoro si è portati a pensare soprattutto agli incidenti che possono verificarsi mentre si utilizzano macchinari e attrezzi, mentre si è alla guida di autoveicoli, per contatto accidentale con sostanze irritanti/corrosive o comunque in grado di determinare danni immediati ed evidenti all’organismo, oppure a traumi e cadute.
L’attenzione dedicata alla qualità dell’aria respirata in fabbriche, cantieri o aree caratterizzate da un elevato inquinamento atmosferico, chimico o da combustione di idrocarburi o altri materiali, tende invece a essere molto bassa, nonostante siano ben noti gli effetti lesivi sull’apparato respiratorio di molti gas, fumi e polveri più o meno fini.
A sottolineare l’importanza di aumentare le cautele e le misure di protezione da sostanze tossiche atmosferiche per le persone impiegate in realtà lavorative a rischio sono le due principali società scientifiche internazionali che si occupano di medicina respiratoria: l’European Respiratory Society (ERS) e l’American Thoracic Society (ATS).
Effettuando un’estesa revisione dei principali studi sull’argomento pubblicati in letteratura, gli esperti ERS/ATS hanno riscontrato che chi lavora (e respira) in luoghi a rischio ha una probabilità decisamente elevata di sviluppare numerose malattie respiratorie croniche, caratterizzate da un elevato impatto sulla salute, sulla produttività e sulla spesa sanitaria che i Paesi devono sostenere per offrire cure e assistenza appropriate.
Anche senza considerare le neoplasie dell’apparato respiratorio (che non erano oggetto della ricerca), le ripercussioni sociosanitarie appaiono enormi, anche in termini di invalidità e mortalità associate.
In particolare, le patologie respiratorie croniche più frequenti promosse dall’esposizione lavorativa sono la sarcoidosi e altre malattie granulomatose (30%); la proteinosi alveolare (29%), la fibrosi polmonare idiopatica (26%), la polmonite da ipersensibilità (19%), l’asma (16%), la broncopneumopatia cronica ostruttiva – BPCO (14%), la bronchite cronica (13%), la polmonite acquisita in comunità in età lavorativa (10%) e la tubercolosi (2,3% nei lavoratori esposti alla silice; 1% tra chi lavora in ambito sanitario).
In molti casi, si tratta di patologie che causano danni/disfunzioni non reversibili, a evoluzione progressiva e tendenzialmente invalidanti, nonché spesso prive di soluzioni terapeutiche adeguate e tali da ridurre non soltanto la qualità di vita in modo sostanziale, ma anche la sua durata.
A fronte di questi esiti, gli esperti ERS/ATS raccomandano una tempestiva adozione di misure adeguate per ridurre la produzione di composti volatili a rischio sui luoghi di lavoro e l’introduzione di misure protettive efficaci, in grado di tutelare il più possibile l’apparato respiratorio di tutti coloro che devono necessariamente svolgere la loro attività professionale in ambienti a rischio. Saranno ascoltati?
In attesa di una risposta legislativa da parte dei governi e di una reazione positiva da parte dei datori di lavoro, conviene essere consapevoli dei rischi per la salute che si possono correre in relazione al tipo e al luogo di lavoro che si svolge e non trascurare nessuna delle misure di sicurezza già previste, chiedendone fermamente il miglioramento laddove insufficienti. In aggiunta, è cruciale fare attenzione a ogni disturbo respiratorio che tenda a persistere oltre 7-14 giorni o a ripresentarsi spesso e sottoporlo alla valutazione medica, precisando il proprio contesto professionale.
Fonte
Blanc PD et al. The Occupational Burden of Nonmalignant Respiratory Diseases An Official American Thoracic Society and European Respiratory Society Statement. Am J Respir Crit Care Med 2019;199(11):1312-1334. doi:10.1164/rccm.201904-0717ST (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6543721/)
Calcolatori di rischio cardiovascolare su misura
Ormai da oltre un ventennio i cardiologi hanno messo a punto algoritmi per calcolare il rischio cardiovascolare, ossia la probabilità che una persona possa essere vittima di un infarto cardiaco o di un ictus cerebrale nei 5-10 anni successivi e pianificare, in base all’esito, strategie preventive e terapeutiche finalizzate a ridurla al minimo.
Di pari passo con il miglioramento delle conoscenze, gli algoritmi sono stati periodicamente rivisti e perfezionati per rendere la stima del rischio sempre più precisa, ma finora il sistema di calcolo utilizzato era sostanzialmente univoco e condiviso a livello internazionale. Al più, era previsto l’utilizzo di parametri un po’ diversi in Europa e negli Stati Uniti, in considerazione delle differenti caratteristiche medie della popolazione e dei diversi approcci preventivi.
Sulla scorta degli insegnamenti della medicina personalizzata, oggi si è compreso che per valutare correttamente il rischio cardiovascolare e ottimizzare le indicazioni di stile di vita e le terapie farmacologiche è cruciale impiegare calcolatori differenti nelle diverse categorie di pazienti, tenendo conto dell’età (in particolare, superiore o inferiore a 70 anni), della presenza di diabete di tipo 2 (malattia che moltiplica di 2-4 volte il rischio di malattie cardiovascolari rispetto a quello delle persone non affette), di malattie cardiovascolari concomitanti (per esempio, fibrillazione atriale o insufficienza cardiaca) o di una storia di eventi acuti (infarto miocardico o ictus cerebrale/TIA), nonché di ulteriori patologie (come l’artrite reumatoide) e delle terapie necessarie per trattarle, che possono aumentare il rischio cardiovascolare globale.
Per facilitare medici e pazienti nell’accesso e nell’uso corretto di questi algoritmi, un gruppo internazionale di esperti afferenti a diversi Centri clinici e universitari e società scientifiche dell’area cardiovascolare hanno sviluppato U-PREVENT : un sito web liberamente consultabile (in inglese e olandese) da tutte le persone interessate a calcolare il proprio rischio cardiovascolare, quello di un familiare o, nel caso dei medici, dei pazienti seguiti.
Per i pazienti, disporre di un sistema semplice per conoscere il proprio rischio cardiovascolare è importante per capire quando è il caso di rivolgersi al medico ed essere stimolati a seguire fedelmente i suoi consigli preventivi e di trattamento. Ma il sistema U-PREVENT è ancora più utile per i medici, poiché le indicazioni fornite dall’algoritmo sono basate sull’integrazione di tutte le migliori evidenze scientifiche ottenute negli studi clinici ed epidemiologici e permettono di definire per ciascun paziente, su base personalizzata, la strategia migliore per tutelarlo da eventi cardiovascolari.
Oltre che per calcolare il rischio cardiovascolare a 5 o a 10 anni, U-PREVENT può essere sfruttato per stimare l’effetto preventivo delle principali terapie farmacologiche (in particolare, farmaci antipertensivi, ipocolesterolemizzanti e antitrombotici, nel caso di persone non diabetiche), permettendo così ai medici di valutare quali trattamenti singoli o in combinazione possono proteggere meglio il paziente negli anni successivi e in che misura.
In aggiunta, il sito fornisce fonti della letteratura e materiale educazionale a supporto di una migliore comprensione dei calcolatori, del loro impiego e del loro significato, suddivisi secondo i profili dell’utilizzatore, ossia paziente, medico o ricercatore. Se a usare spontaneamente U-PREVENT è il paziente e il risultato evidenzia un rischio cardiovascolare non trascurabile, il consiglio è di rivolgersi sempre al medico di fiducia per un’interpretazione competente dell’esito e gli eventuali approfondimenti del caso.
Fonte
Rossello X et al. Risk prediction tools in cardiovascular disease prevention. Eur J Prev Cardiol 2019; doi:10.1177/2047487319846715 (https://www.escardio.org/The-ESC/Press-Office/Press-releases/Predicting-how-long-you-can-live-in-good-health)
Cranberry: un aiuto contro l’antibioticoresistenza?
Le resistenze agli antibiotici sono in continua crescita a livello globale e, in Italia, la situazione è tra le più gravi in Europa, con molti batteri temibili ormai inattaccabili da gran parte degli antibiotici disponibili. In base ai dati dell’European Center for Diseases prevention and Control (ECDC), nel nostro Paese si registra 1/3 di tutti i decessi (10.000 morti/anno) correlati all’antibioticoresistenza sul territorio europeo: nell’area UE/EAA, una situazione di gravità analoga riguarda soltanto Grecia, Croazia, Bulgaria e Ungheria.
Oltre a raccomandare di utilizzare di meno e meglio gli antibiotici in commercio per preservarne l’efficacia e a cercare di individuare nuovi farmaci più attivi contro i batteri (lavoro lungo, complesso e raramente coronato da successo), i ricercatori stanno testando la possibilità di potenziare l’azione degli antibiotici in uso o di restaurarne l’attività batteriostatica/battericida combinandoli con altri composti.
Tra le strategie di questo tipo che potrebbero aiutare a superare il problema, ce n’è una basata su una proteina contenuta nelle invitanti bacche rosse del cranberry: pianta nota anche come “mirtillo rosso americano” od “ossicocco americano” e già sfruttata da tempo per la sua azione favorevole contro le infiammazioni delle basse urinarie femminili (in aggiunta all’eventuale terapia specifica indicata dal medico).
In particolare, uno studio pubblicato su Advance Science indica che la proteina pro-antocianidina (c-PAC) contenuta nel cranberry è in grado di interferire con due importanti meccanismi di resistenza sviluppati dai microrganismi patogeni: la permeabilità selettiva di membrana, che permette ai batteri di non assorbire o assorbire in quantità minima l’antibiotico che dovrebbe ucciderli; il “pompaggio” attivo verso l’esterno della cellula batterica delle molecole di antibiotico già assorbite, prima che riescano a fare danni. Riducendo l’efficacia di questi due meccanismi difensivi, c-PAC avrebbe l’effetto di aumentare la risposta agli antibiotici da parte dei microrganismi patogeni.
L’effetto protettivo di c-PAC è stato evidenziato in test in vitro e in vivo su alcuni dei batteri più pericolosi per la salute umana in caso di infezione e più frequentemente resistenti ai farmaci disponibili, come Escherichia coli (responsabile soprattutto di infezioni gastrointestinali severe e potenzialmente letali, specie in bambini, anziani e persone con difese immunitarie ridotte), Pseudomonas aeruginosa (causa di infezioni delle vie aeree, urinarie e oculari difficili da contrastare, otiti severe, endocarditi e setticemie spesso letali) e Proteus mirabilis (all’origine soprattutto di gravi infezioni delle vie urinarie).
Nel caso di E. coli e P. aeruginosa, c-PAC si è dimostrata in grado, oltre che di prevenire lo sviluppo della resistenza alle tetracicline, anche di ridurre la tendenza di questi batteri a formare biofilm sulla superficie degli organi target. La formazione di biofilm, ossia di patine dense e compatte di batteri strettamente adesi alle mucose e interagenti tra loro, è un meccanismo di colonizzazione che i microrganismi utilizzano per aumentare la loro capacità di sopravvivenza, riducendo la possibilità dei farmaci di attaccarli e ucciderli. Ostacolare la formazione dei biofilm, quindi, equivale a rendere i batteri più isolati e fragili.
Se queste evidenze iniziali potranno essere convertite in un farmaco combinato contenente un antibiotico e la proteina del cranberry resta da valutare, ma la strada aperta è sicuramente interessante e autorizza a sperare.
Fonte
Maisuria VB et al. Proanthocyanidin Interferes with Intrinsic Antibiotic Resistance Mechanisms of Gram-Negative Bacteria. Advance Science 2019; doi:10.1002/advs.201802333 (https://onlinelibrary.wiley.com/doi/epdf/10.1002/advs.201802333)