Tutti gli antibiotici vanno usati con cautela, soltanto se prescritti dal medico per trattare un’infezione batterica di una certa importanza, che non potrebbe guarire da sola, e vanno assunti seguendo con attenzione le indicazioni relative a dosaggio, tempi e modalità di somministrazione. L’uso di alcuni antibiotici, tuttavia, richiede più cautela di altri perché gli effetti collaterali che potrebbero derivare dalla loro azione nell’organismo sono particolarmente severi.
Tra questi ci sono i fluorochinoloni: una classe di antibiotici ad ampio spettro (ossia efficaci contro un esteso numero di batteri Gram+ e Gram-), utilizzati da oltre 30 anni per la cura di infezioni batteriche gravi e pericolose per la vita, soprattutto a carico delle vie respiratorie e urinarie, dell’apparato gastrointestinale e delle ossa.
Oltre agli eventi avversi già noti di questi farmaci, due revisioni effettuate dall’agenzia europea dei medicinali (EMA, European Medicine Agency) e dall’analogo ente statunitense (FDA, Food and Drug Administration) nel corso del 2018 hanno evidenziato criticità rilevanti aggiuntive che impongono di limitare l’uso dei fluorochinoloni somministrati per via sistemica (ossia per bocca, attraverso iniezioni o per via inalatoria) esclusivamente alle situazioni in cui non siano disponibili alternative terapeutiche efficaci per eliminare dall’organismo infezioni così gravi da mettere il paziente in pericolo di vita.
Già nel mese di novembre, l’EMA aveva segnalato che l’assunzione di fluorochinoloni per via sistemica può associarsi a eventi avversi severi e invalidanti, di lunga durata e potenzialmente permanenti, a livello dei muscoli, delle ossa, delle articolazioni e del sistema nervoso, in aggiunta a quelli già noti a carico dell’apparato gastrointestinale (rischio diarrea grave, soprattutto da Clostridium difficile) e cardiaco (con controindicazione all’uso in persone affette da sindrome del QT lungo e/o bradicardia, ossia battito cardiaco lento).
Questi gravi effetti indesiderati degli antibiotici fluorochinolonici in commercio (ciprofloxacina, levofloxacina, lomefloxacina, moxifloxacina, norfloxacina, ofloxacina, pefloxacina, prulifloxacina e rufloxacina) includono infiammazione e rottura dei tendini (in particolare, il tendine d’Achille della caviglia), dolore o debolezza muscolare e dolore o gonfiore alle articolazioni, difficoltà a camminare, neuropatia e parestesie (sensazione di spilli e aghi, bruciore ecc.), stanchezza, depressione, problemi di memoria, disturbi del sonno, della vista e dell’udito, alterazione del gusto e dell’olfatto.
La comparsa di gonfiore e lesioni a livello dei tendini possono manifestarsi entro due giorni dall’inizio del trattamento con un antibiotico fluorochinolonico oppure dopo diversi mesi dalla sua interruzione, ed è proprio questo lungo intervallo tra assunzione della terapia e comparsa dell’effetto collaterale che per molti anni ha impedito ai medici di comprendere l’effettiva correlazione tra i due eventi e, quindi, la rilevanza del rischio associato all’impiego di questi farmaci.
La probabilità che si verifichino gli eventi avversi citati è maggiore nelle persone con più di 60 anni, in chi ha già problemi a livello muscoloscheletrico o renale o ha ricevuto un trapianto d’organo e in chi sta assumendo o ha assunto da poco anche un farmaco a base di corticosteroidi per via sistemica (per bocca, iniezioni, inalazione) o a livello articolare (infiltrazioni) per il trattamento di altre patologie.
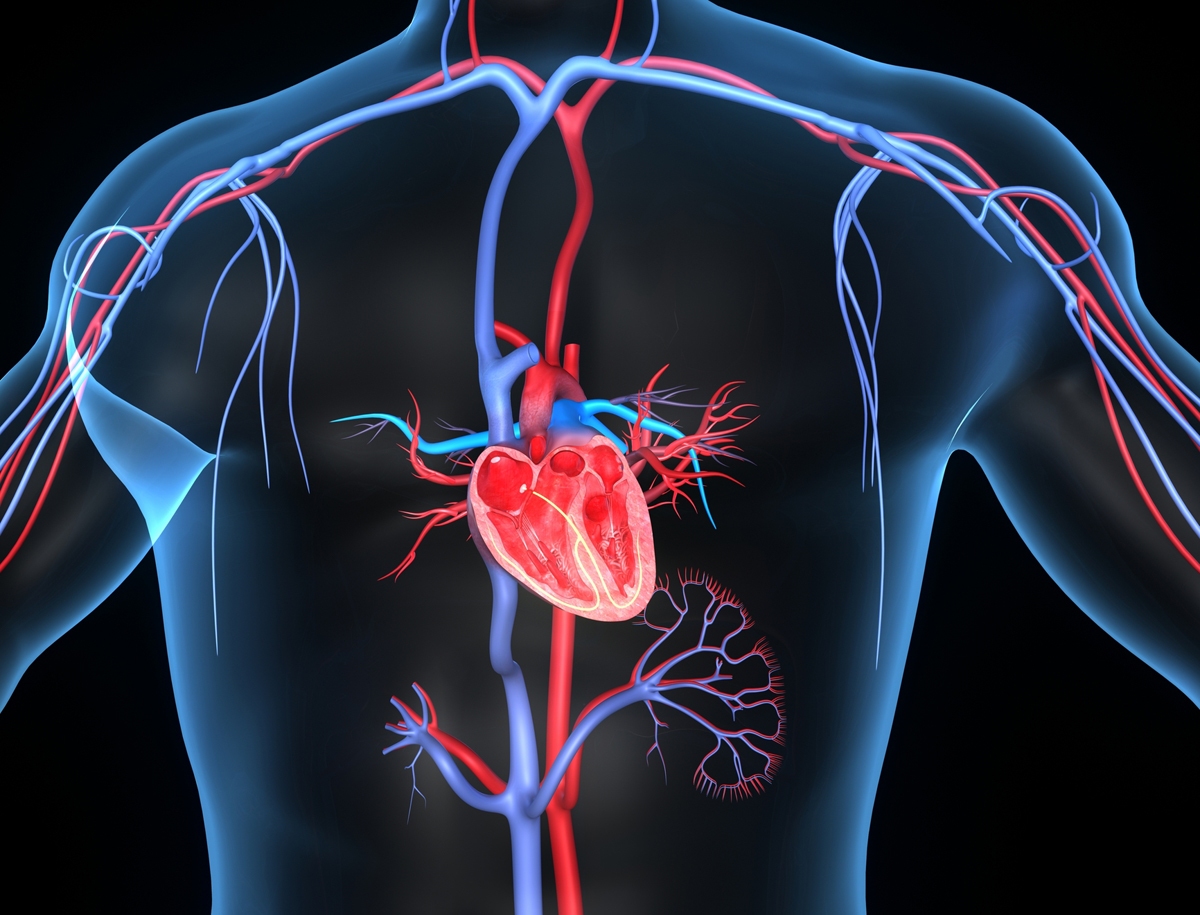
Ma non è finita. Poco prima di Natale, la FDA ha aggiunto un’ulteriore e più allarmante motivazione per limitare il più possibile l’uso dei fluorochinoloni. Secondo le verifiche effettuate dall’agenzia statunitense, infatti, il trattamento con questi antibiotici è associato anche a un aumento del rischio di disseccazione e rottura dell’aorta: la principale arteria del corpo che raccoglie il sangue ossigenato in uscita dal cuore e lo distribuisce a tutto l’organismo.
A rischiare maggiormente eventi di questo tipo (che pongono la persona interessata in immediato pericolo di vita e che rappresentano pertanto un’emergenza medica assoluta) sono soprattutto gli anziani e chi presenta o è a rischio di sviluppare aneurismi dell’aorta, come le persone che soffrono di aterosclerosi, ipertensione arteriosa e/o di alcune condizioni genetiche predisponenti come la sindrome di Mafran e la sindrome di Ehlers-Danlos.
In tutti i casi citati, i fluorochinoloni non devono essere usati, a meno che non rappresentino l’unica classe di farmaci disponibile per trattare un’infezione potenzialmente letale, e il loro eventuale impiego va comunque sempre strettamente monitorato dal medico.
Tutte le persone in terapia con antibiotici fluorochinolonici per via sistemica devono seguire le indicazioni del medico, senza interrompere spontaneamente il trattamento, e segnalare subito l’eventuale insorgenza di sintomi quali:
- dolore o infiammazione al tendine d’Achille (o altri tendini);
- dolore, bruciore, formicolio, intorpidimento o debolezza a braccia e gambe o altre parti del corpo;
- forte dolore dietro lo sterno o nella parte alta della schiena (simile a quello dell’infarto), che si irradia al collo, alle spalle e alla mandibola;
- forte dolore addominale o nella parte bassa della schiena, che si irradia alle gambe.
Fonte
- Fluoroquinolone Antibiotics: Safety Communication – Increased Risk of Ruptures or Tears in the Aorta Blood Vessel in Certain Patients (https://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm628960.htm)
- Nota Informativa Importante su medicinali contenenti fluorochinoloni (http://www.aifa.gov.it/content/nota-informativa-importante-su-medicinali-contenenti-fluorochinoloni-23102018)
- Effetti indesiderati invalidanti e potenzialmente permanenti hanno comportato la sospensione o restrizioni nell’uso di antibiotici chinolonici e fluorochinolonici. EMA/795349/2018 (https://www.ema.europa.eu/en/news/disabling-potentially-permanent-side-effects-lead-suspension-restrictions-quinolone-fluoroquinolone)