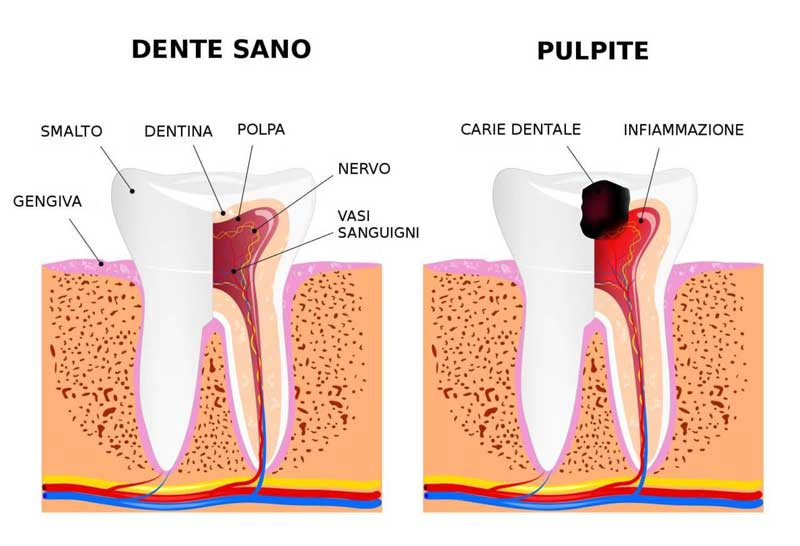
La carie dentale, ( dal latino caries, «corrosione, putrefazione») è una delle malattie degenerative più diffuse e comuni in ambito odontoiatrico. Si tratta di un processo degenerativo che danneggia i tessuti duri del dente (smalto e dentina) ed è causato da batteri presenti nel cavo orale e che si rifugiano nella placca e nel tartaro all’interno dell’arcata dentaria. I denti maggiormente colpiti dalla carie sono in genere i molari, i premolari e gli incisivi superiori.
 Redazione My Special Doctor
Redazione My Special Doctor
Strabismo: un problema oculare spesso ereditario
Lo strabismo una condizione patologica che provoca un allineamento scorretto degli occhi, i quali risultano quindi guardare in due differenti direzioni in maniera più o meno evidente. Ne esistono tipologie non gravi, come lo strabismo di Venere, e varietà che invece influiscono in modo deciso sulla visione.
Cos’è lo strabismo: cause e sintomi
Il sistema visivo è una macchina perfetta e basata sulla simmetria degli occhi: la visione funziona grazie alla precisione degli assi visivi, che trasmettono le due diverse immagini poi elaborate dal nervo ottico e unite in modo da essere interpretate sia nel soggetto sia nella loro presenza all’interno dello spazio. Quando gli assi visivi non sono perfettamente allineati e un occhio guarda in una direzione diversa rispetto all’altro si parla di strabismo, una condizione è provocata dal malfunzionamento dei muscoli oculari estrinseci, che rendono difficile o impossibile l’orientamento di ciascun occhio su un obiettivo specifico e per conseguenza inficiano la visione binoculare e la percezione della profondità.
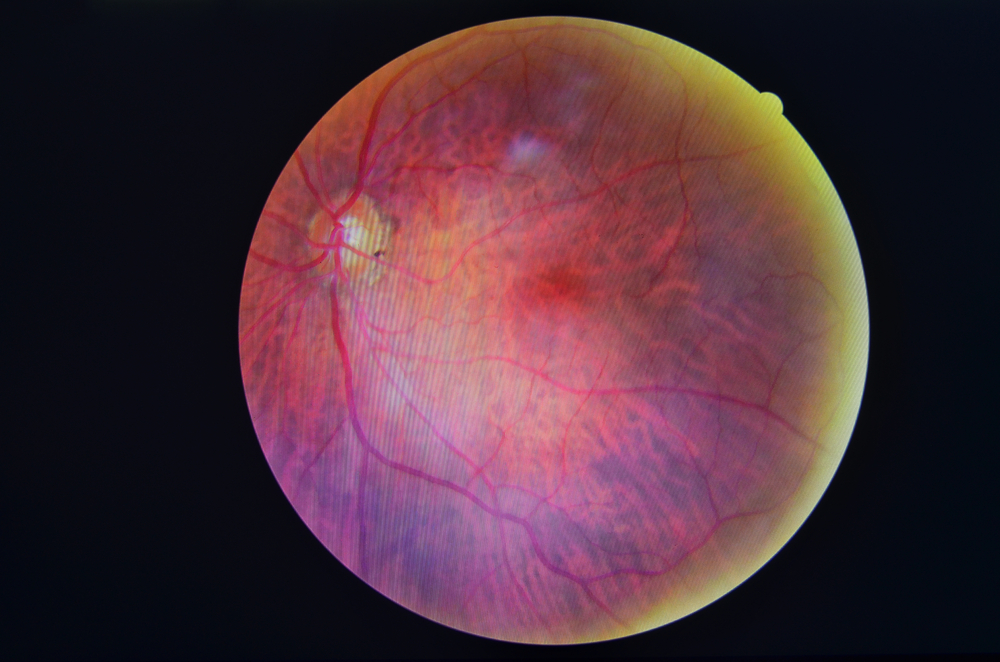
Retinopatia diabetica: cosa c’è da sapere
Nella fase iniziale della retinopatia diabetica possono non esserci sintomi. E’ molto importante non aspettare di vedere meno per farsi visitare. Rapidi cambiamenti dei valori glicemici, anche in assenza di una franca retinopatia, possono comportare transitori annebbiamenti della vista. Se la macula, la parte centrale e più nobile della retina, si riempie di liquido (edema) e sangue, a causa della malattia diabetica, la visione si offusca più seriamente, e il recupero visivo, anche dopo trattamento è più difficile. Se invece si vedono improvvisamente punti neri, corpi mobili o un completo annebbiamento nel campo visivo, potrebbe trattarsi di un sanguinamento interno dovuto alla crescita di nuovi vasi sanguigni anormali e fragili che perdono liquido e sangue, a livello retinico e del nervo ottico. Questa fase è nota come retinopatia diabetica proliferante. E’ importante farsi visitare con urgenza se si nota un peggioramento della vista perdurante più di qualche giorno, e non associato a uno sbalzo glicemico.
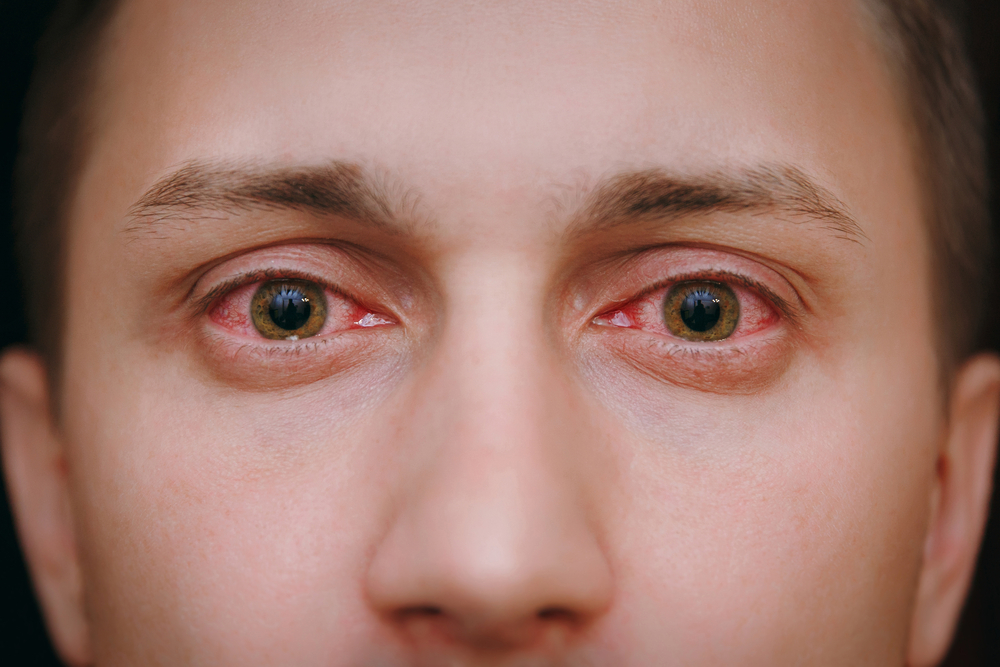
Congiuntivite virale e batterica: sintomi e rimedi
La congiuntivite può essere di varia natura, virale, batterica, allergica; è importante una corretta diagnosi per una corretta cura a cui associare rimedi naturali efficaci. Vediamo i sintomi e i rimedi naturali della congiuntivite virale e di quella batterica
I virus che possono provocare la congiuntivite sono vari come l’herpes simplex e zoster, l’adenovirus, il mollusco contagioso.
La congiuntivite virale è infettiva quindi deve essere debellata in tempi rapidi; la congiuntivite batterica è invece causata da alcune forme di Staphylococchi, dallo Streptococco pneumoniae, dall’Haemophilus influenzae, e dalla Moraxella Catarrhalis, batteri infettivi che possono trasmettersi da persona a persona per rapporti ravvicinati, a causa dell’uso di lenti a contatto, per malattie da raffreddamento, da sinusite e anche da malattie veneree.
Trattamento dell’ambliopia – occhio pigro
Il termine ambliopia o più comunemente “occhio pigro”, indica quella condizione in cui è presente una riduzione dell’acuità visiva (cioè la qualità della visione) maggiore in un occhio rispetto all’altro.
L’ambliopia è di solito monolaterale (colpisce un solo occhio), ma può presentarsi anche in forma bilaterale (cioè interessando entrambi gli occhi).
Il trattamento che si utilizza nel nostro Centro ha l’obiettivo di massimizzare la performance del soggetto ambliope, attraverso:
-
Utilizzo di occhiali – le lenti stimolano progressivamente gli occhi ad avere una qualità della visione sempre migliore.
-
Svolgimento di sedute di potenziamento delle abilità visive – il training ha lo scopo di stimolare l’occhio pigro a lavorare in maniera coordinata e simultanea con l’altro occhio, attraverso delle specifiche tecniche di allenamento visivo.
Malattie infettive: il tetano
Il tetano è una malattia infettiva acuta non contagiosa causata dal batterio Clostridium tetani.
Si tratta di un bacillo Gram-positivo che cresce solo in assenza di ossigeno (cioè è anaerobio), ed è presente in natura sia in forma vegetativa, sia sotto forma di spore. Il germe in forma vegetativa produce una tossina, detta tetanospasmina, che è neurotossica e causa i sintomi clinici della malattia. Si tratta di una di una tossina estremamente potente, tanto che la quantità letale per un uomo è di circa 7 milionesimi di milligrammo.
La rosolia
La rosolia è una malattia infettiva acuta esantematica, causata da un virus a Rna del genere Rubivirus, della famiglia dei Togaviridae. Si manifesta con un’eruzione cutanea simile a quelle del morbillo o della scarlattina, malattie da cui può essere clinicamente indistinguibile. Generalmente è una malattia lieve ma diventa pericolosa se contratta durante la gravidanza perché può portare ad aborto spontaneo, morte intrauterina del feto, o gravi anomalie congenite.
In Italia la rosolia è una malattia a notifica obbligatoria. Il medico che sospetta un caso di rosolia deve notificare il sospetto alla Asl di riferimento, via telefono, fax o email, entro 12 ore dal sospetto.
Le 5 cose da sapere sulla parotite
La parotite è una patologia infettiva altamente contagiosa, causata da un virus appartenente alla famiglia dei Paramyxovirus, che si localizza a livello delle ghiandole salivari e delle prime vie aeree (faringe, laringe e trachea).
Come si manifesta?
L’ingrossamento delle ghiandole parotidi, poste sotto i padiglioni auricolari, dietro l’angolo della mandibola, conferisce al viso il caratteristico aspetto da cui il nome popolare di “orecchioni“.
Il periodo di incubazione è molto variabile tra 12 e 25 giorni ed è generalmente privo di sintomi salvo talora accompagnato da malessere, perdita dell’appetito, brivido, febbricola, mal di testa, dolori muscolari. I sintomi iniziano con febbre, spesso elevata che persiste per 4-5 giorni, dolore regione auricolare, dolori muscolari, cefalea e tumefazione di una o entrambe le parotidi, con conseguente dolore durante la masticazione e la deglutizione.
L’interessamento è inizialmente di una sola ghiandola ma nella maggior parte dei casi (75%), in circa 2 giorni, viene coinvolta anche la parotide del lato opposto. Circa un terzo delle infezioni da virus parotitico non si manifesta in forma clinicamente evidente, ma soltanto con una sintomatologia non specifica delle vie respiratorie. La tumefazione delle parotidi dura all’incirca una settimana e la guarigione avviene in 10-12 giorni. Spesso è presente la tumefazione ed arrossamento dell’orifizio del dotto di Stenone.
Cos’è il morbillo?
Il morbillo è una malattia infettiva causata da un virus del genere morbillivirus (famiglia dei Paramixovidae). Molto contagiosa, è una malattia che viene detta “infantile” dal momento che – insieme a varicella, pertosse, rosolia e parotite – colpisce principalmente l’età infantile.
Questa patologia infettiva, che dura tra i 10 e i 20 giorni, non dà sintomi particolarmente gravi. La contagiosità si protrae fino a cinque giorni dopo la scomparsa delle eruzioni cutanee tipiche della malattia ed è massima tre giorni prima, quando l’organismo reagisce alla presenza del virus con la febbre. Una volta contratto, il morbillo fornisce un’immunizzazione che, teoricamente, durerà per tutta la vita.
La vitiligine
- Le zone di cute schiarita sono presenti su varie parti del corpo.
- In generale, i medici basano la diagnosi sull’aspetto della pelle.
- Le creme a base di corticosteroidi, altri farmaci o la fototerapia in aggiunta a farmaci di sensibilizzazione alla luce possono aiutare a ripigmentare la pelle, oppure, se necessario, si può ricorrere a innesti cutanei.
Fino al 2% della popolazione soffre di vitiligine.
La causa della vitiligine è sconosciuta, ma è un disturbo della pigmentazione cutanea che potrebbe comportare un attacco da parte del sistema immunitario alle cellule che producono il pigmento cutaneo melanina (melanociti). La vitiligine può avere carattere familiare o si può sviluppare spontaneamente. Potrebbe verificarsi in concomitanza con certe altre malattie, ed è associata alle malattie autoimmuni (quando il corpo attacca i propri tessuti), tra i quali le malattie della tiroide sono i più comuni. È associata più strettamente alle patologie che rendono la tiroide iperattiva e a quelle che rendono la tiroide ipoattiva . Anche le persone affette da diabete, morbo di Addison eanemia perniciosa sono maggiormente predisposte alla comparsa di vitiligine. Comunque, la relazione tra questi disturbi e la vitiligine non è chiara.
Angina pectoris: diagnosi e trattamenti
L’angina pectoris esprime un’ischemia miocardica e la sua diagnosi si basa principalmente sulla valutazione dei disturbi riferiti dal paziente. L’angina può essere legata ad un esercizio fisico. Le cause possono essere numerose e diverse: può essere aterosclerosi cronica, ma è possibile anche uno spasmo coronarico in assenza di lesioni aterosclerotiche. Il principale quesito diagnostico risiede nella corretta interpretazione del dolore anginoso. In mancanza di opportuni strumenti diagnostici è possibile confermare il sospetto iniziale con la regressione del dolore anginoso, dopo la somministrazione sublinguale di nitroglicerina.
Sintomatologia e diagnosi
Il sintomo cardine è il dolore, che può assumere connotazioni variabili da caso a caso. La reazione istintiva del paziente è quella di rimanere immobile. Altri sintomi sono pallore e sudorazione cutanea, galoppo atriale, pulsazioni anomale, sdoppiamento paradosso del secondo tono e incremento dei valori pressori.
Per quanto riguarda la diagnosi strumentale l’esame principale da fare è l’elettrocardiogramma, da effettuare sotto sforzo. Andrebbero anche fatte le indagini radioisotopiche e la coronarografia.
Principi di terapia
La terapia prevede l’assunzione di nitroglocerina per via sublinguale alla comparsa del dolore anginoso. Nel caso di inefficacia si può utilizzare l’isosorbide dinitrato. Per il trattamento cronico ci si può avvalere di: nitroderivati, calcioantagonisti, beta-bloccanti, antiaggreganti piastrinici.
Fonte: Handbook della Guardia Medica a cura di Piercarlo Salari (Mediserve)
Contusioni: cosa fare?
Le contusioni si formano quando un oggetto smusso colpisce alcune parti del corpo, rompendo i vasi ematici sottocutanei. Non c’è fuoriuscita di sangue e solitamente le contusioni si presentano tumefatte e dolenti, limitando la funzione della parte del corpo colpita.
Cosa fare?
- Applicare un impacco di ghiaccio per 20 minuti, evitando di metterlo direttamente sulla pelle. Proteggere la cute della vittima mettendo un indumento bagnato tra il ghiaccio e la cute.
- Se ad essere coinvolti sono braccia o gambe, applicare un bendaggio elastico con molti tamponi di garza.
- Controllare se è presente una frattura.
- Mantenere il braccio o la gamba lesi, al di sopra del livello del cuore, in modo da ridurre il dolore ed il gonfiore.
- Trasferire il paziente al pronto soccorso in caso di contusioni che appaiono senza un apparente ragione o se si sospetta una frattura o un’emorragia interna.
Fonte: Guida Tascabile di Pronto Soccorso di Mediserve
Abuso di droghe
L’abuso può interessare sostanze medicinali e non, che influenzano le funzioni organiche. Le droghe sono classificate a seconda del loro effetto: stimolanti, sedativi e allucinogeni.
Cosa fare?
- Controllare i segni vitali.
- Chiamare il pronto soccorso o un centro antiveleni.
- Cercare di identificare la sostanza assunta, la quantità e il momento di assunzione.
- Se il soggetto sta vomitando è necessario metterlo sul fianco sinistro ed evitare che si addormenti sulla schiena.
- Non lasciare la persona da sola e cercare di rassicurarla.
- Non cercare di discutere con una persona violenta.
Fonte: Guida Tascabile di Pronto Soccorso di Mediserve
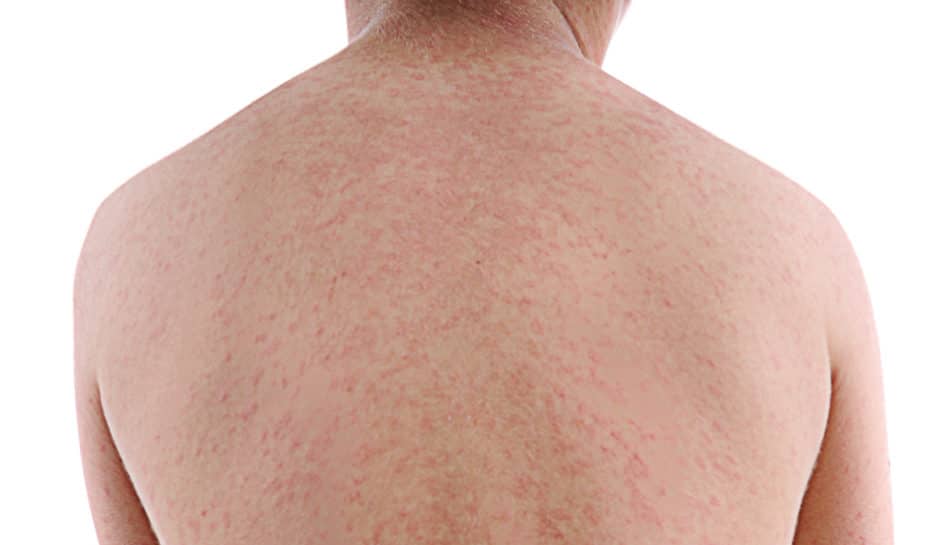
Fuoco di Sant’Antonio: scopriamone di più
Il Fuoco di Sant’Antonio, chiamato anche sfogo di Sant’Antonio o Herpes zoster secondo la nomenclatura scientifica, è una malattia virale che colpisce individui che in passato hanno contratto la varicella, in quanto rappresenta una riattivazione del virus che generalmente non viene eliminato completamente dall’organismo, ma rimane latente in alcune parti del sistema nervoso. Questo virus deve il suo particolare nome all’antica tradizione, nata nel Medioevo ma presente soprattutto in età moderna, di invocare il Santo Antonio Abate per chiedere la guarigione dalla malattia. Il fuoco di Sant’Antonio può colpire anche i giovani, ma si presenta più frequentemente dai 40 anni in su.
Sintomatologia e contagio
Non si è ancora a conoscenza della causa specifica che scatena il fuoco di Sant’Antonio: il sistema immunitario dovrebbe sopprimere la riattivazione del virus latente, tuttavia in molti casi questo non avviene, soprattutto in persone con un sistema immunitario debole, a causa di vecchiaia, stress psicologico e altri fattori di rischio. Il contagio del fuoco di Sant’Antonio può avvenire solo per contatto diretto e non per via aerea, ma quello che viene trasmesso è in realtà il virus varicella-zoster (VZV), che scatena per l’appunto la varicella in individui che non l’hanno mai avuta. I primi sintomi del virus, quali mal di testa e febbre, sono molto generici e per questo possono essere scambiati per una semplice influenza. Compaiono in seguito i sintomi specifici del fuoco di Sant’Antonio quali bruciore, formicolio, prurito e forti dolori, sopratutto per le persone in età avanzata, e dopo qualche giorno un arrossamento della pelle(rash cutaneo) seguito dalla comparsa di vescicole. A seconda della zona colpita dal virus possono esserci delle complicazioni aggiuntive: nel caso in cui riguarda la zona oculare si parla di herpes oftalmico mentre se colpisce la zona dell’orecchio si può contrarre la Sindrome di Ramsay Hunt tipo II.
Trattamenti e vaccinazione
Il vaccino contro la varicella, che in Italia è diventato obbligatorio, contribuisce ovviamente anche a scongiurare il rischio del fuoco di Sant’Antonio; tuttavia secondo alcuni studi, dato che un adulto a contatto con un bambino che ha contratto la varicella sviluppa una immunità per l’herpes zoster, la diffusione del vaccino aiuta in un certo senso la diffusione del virus latente. Esiste anche un vaccino specifico per il fuoco di Sant’Antonio (Zostavax), indirizzato ad adulti che hanno contratto in passato la varicella, che secondo alcuni studi americani riduce il rischio di essere colpiti dal virus del 50-70%. Per chi invece ha già contratto il virus, un trattamento a base di antivirali previa prescrizione medica può aiutare a ridurre la durata e l’intensità dei sintomi fino alla completa regressione dell’infezione, che avviene generalmente dopo 2-4 settimane.
Vaccini, è allarme in tutta Italia
È preoccupante la situazione in Italia per quanto riguarda i vaccini: quasi in tutte le regioni c’è una copertura inferiore al 95%, soglia che non garantisce l’immunità di gregge. Negli ultimi giorni si è registrato l’ennesima un’epidemia, questa volta di morbillo, presso l’ospedale pediatrico di Bari. “Dal 2006 in Italia la profilassi è in costante calo, la copertura non è da Paese sviluppato. Nel 2016 la percentuale di vaccinazioni contro il morbillo è stata inferiore al Ghana e della Sierra Leone. In Messico non si registrano casi autoctoni di morbillo, di recente si sono avute tre infezioni, tutti pazienti italiani” afferma il professore Roberto Burioni, un famoso immunologo che ha ricevuto l’attenzione della stampa per la sua lotta al movimento no vax.
Dati alla mano, in Italia solo nel Lazio si è superata la soglia di sicurezza con il 95,3% di profilassi contro la malattia esantematica, mentre nelle altre regioni la percentuale si attesta sul 90%, senza contare le zone che sostengono il movimento no vax: “La peggiore, incredibile, è la provincia di Bolzano, dove peraltro la sanità è ben organizzata. Poi ci sono aree in cui sono particolarmente vivaci i no vax, come Rimini e Pesaro, dove gli attivisti spaventano i genitori” afferma il dottor Burioni. È successo di veder volare un piccolo aereo con uno striscione “Tutti a scuola, libertà di scelta” sulle spiagge romagnole, a sostegno di una campagna anti vaccini.
“Quando si allenta l’attenzione su alcune malattie infettive e si ravviva solo in caso di decesso, non è un buon segno. Abbiamo ribadito nell’audizione in Commisione sanità che in questa fase alleggerire l’obbligo vaccinale è un errore. Quindi meglio lasciarlo e poi, come prevede la legge, rivalutare alla luce dei risultati, ma solo quando saremo in sicurezza. E ora non lo siamo“, sostiene Ricciardi.
A conferma di ciò, ci sono i numeri: ogni anno circa l’1% dei genitori non vaccina i propri figli, così da creare dagli 80 ai 100mila bambini che non eseguiranno la profilassi per scelta. Come già citato dal dottor Burioni, la situazione dei vaccini è tragica in alcune città, come Bolzano, dove c’è una copertura del solo 71% per quanto riguarda il morbillo, 85% per poliomielite e difterite, mentre per l’antimeningococco C è solo al 67%. Diversi genitori altoatesini volevano iscrivere i propri figli presso scuole austriache per sfuggire alla profilassi. “Bisogna renderla obbligatoria e far capire alla gente che non vaccinare mette in pericolo i propri figli e anche chi sta loro vicino”.
Medicine troppo costose, gli italiani rinunciano alle cure mediche
Nel 2018 circa 539mila italiani non si sono potuti permettere delle cure mediche e dei farmaci adeguati perché non avevano un reddito sufficiente. Il numero sale incredibilmente a 13 milioni se parliamo di persone che hanno diminuito le loro visite, e tutto questo è documentato sul Rapporto 2018 promosso dalla Fondazione Banco Farmaceutico onlus e BFResearch, “Donare per curare: Povertà Sanitaria e Donazione Farmaci”.
I numeri nel rapporto mostrano una inquietante verità: la povertà e le diseguaglianze in Italia aumentano sempre più, ed hanno un impatto anche sulla salute. L’esempio è che le famiglie povere usano il 2,5% della propria spesa totale per ricevere cure mediche, contro il 4,5% (quasi il doppio) di una famiglia normale.
Un altro dato preoccupante è che, dovendo tagliare le spese per le proprie cure mediche, sempre più famiglie utilizzano la propria spesa sanitaria quasi esclusivamente per l’uso di medicinali, perché le spese per le prevenzioni vengono ridotte drasticamente. Il caso dei servizi odontoiatrici è dimostrativo: le famiglie povere spendono circa 30€ l’anno contro gli oltre 300€ del resto degli italiani.
L’insistenza di voler risparmiare a tutti costi, perfino sulla salute, è un’usanza che sta prendendo piede nel nostro Paese ed è confermato dai dati provenienti dal triennio 2014-16: le famiglie benestanti hanno potuto aumentare la loro prevenzione con accertamenti e visite, mentre le famiglie povere sono sempre andate sul risparmio, riputando “non urgenti” o “non necessarie” varie cure.
Sono stati registrate anche varie anomalie per quanto riguarda il numero di decessi, come afferma Gian Carlo Blangiardo, demografo dell’Università di Milano Bicocca e prossimo presidente in pectore dell’Istat: “Dal più recente bilancio demografico diffuso dall’Istat, nel 2017 i morti, in Italia, sono stati 649mila, 34mila in più rispetto al 2016. Nel 2015, i morti sono stati 50mila in più rispetto al 2014. Nell’ultimo secolo, solo nel corso della seconda guerra mondiale (1941-44) e nel 1929 si registrano picchi analoghi”. Infine è intervenuto Sergio Daniotti, il presidente della Fondazione Banco Farmaceutico onlus, che ha detto la sua sulla spesa degli italiani per le cure mediche: “Sono davvero troppe le persone che non hanno un reddito sufficiente a permettersi il minimo indispensabile per sopravvivere. I dati pubblicati quest’anno nel rapporto sulla Povertà Sanitaria dimostrano che il fenomeno si è sostanzialmente consolidato nel tempo e che, prevedibilmente, non è destinato a diminuire sensibilmente nei prossimi anni”.
Depressione in Italia: più a rischio le donne e i disoccupati
Secondo uno studio dell’Istat, la depressione è il disturbo mentale più diffuso in Italia, dove colpisce 2,8 milioni di persone. La malattia è sempre più in aumento, in particolar modo fra gli anziani visto che tra gli over 65 questo dato impenna (11,6% contro l’8,8% di media europea). Nonostante ciò, l’Italia rimane comunque uno dei Paesi UE con meno depressi (5,5% la media italiana contro 7,1% di quella europea).
La depressione coinvolge maggiormente le donne e i disoccupati: se si osservano i dati per genere, la percentuale di depressione femminile è quasi il doppio rispetto a quella maschile (9,1% contro il 4,8%). Per quanto riguarda il lavoro, tra le persone fra i 35 e i 64 anni, quelli che dichiarano di soffrire di ansia e disturbi depressivi sono l’8,9% dei disoccupati, mentre il tasso aumenta tra gli inattivi (10,8%) e crolla con le persone occupate (3,5%). L’analisi è stata effettuata dall’Istat nel report “La saluta mentale nelle varie fasi della vita – anni 2015-2017”, dove però viene evidenziato un altro dato molto preoccupante: gli alunni con disabilità nelle scuole italiane sono in continuo aumento, in particolar modo quelli con disturbi di salute mentale che ormai hanno superato la quota di 170mila. Nel solo anno scolastico 2016-2017, nell’analisi viene affermato che “gli alunni con disabilità sono circa il 3% degli alunni delle scuole di ogni ordine e grado e quelli con disabilità intellettiva sono pari a 2 alunni con disabilità su 3”. Su 100 alunni a cui viene riconosciuto il sostegno, l’8,8% ha varie disabilità sensoriali, l’11,6% motorie e il 19,4% hanno disturbi del linguaggio, anche se la quota dominante sono le disabilità intellettive: il 23,9% ha un disturbo globale dello sviluppo psicologico, il 45,4% una disabilità intellettiva e il 17,3% soffre di disturbi di comportamento e dell’attenzione, infine il 16,5% disturbi affettivi relazionali.
Un altro fattore a cui ha posto attenzione l’Istat è la dipendenza da droga, che viene riportato come una “manifestazione importante di disturbo della sfera mentale”. Solo nel 2016 “i ricoveri per diagnosi droga-correlata sono 108 ogni milione di residenti, il 10% in più rispetto al 2015, ed è in aumento nell’ultimo triennio soprattutto tra i giovani di 15-34 anni”.
Obesità infantile, la colpa è delle madri?
Secondo uno studio italiano realizzato dai ricercatori dell’Università di Padova, guidata dal professore Dario Gregori che si occupa di biostatistica, epidemiologia e sanità pubblica, si ritiene che l’amore possa in qualche modo influire sulla visione che i genitori, in particolari le madri, abbiano del proprio figlio. L’analisi sull’obesità infantile è stata pubblicata sulla rivista internazionale “Obesity”, con il titolo “Does love really make mothers blind? A large trascontinental study on mothers’ awareness about their children’s weight”.
Lo studio effettuato dal prof. Gregori aveva come obiettivo principale quello di analizzare la percentuale di misperception materna (ovvero la percezione della madre sul proprio figlio in sovrappeso o sottopeso). Lo studio ha preso in considerazione 2720 bambini, che variano dai 3 agli 11 anni, di entrambi i sessi e provenienti da 10 nazioni (Argentina, Brasile, Cile, Francia, Messico, Germania, Italia, Regno Unito, India e Georgia).
Stando ai vari dati, ben 774 dei 2720 bambini sono risultati obesi o in sovrappeso, con la proporzione più grande in India (337 casi, il 49%). Negli altri Paesi la situazione è comunque da tenere sotto controllo, visto che in America Latina sono molti i casi, come in Brasile (124), Cile (54) e Argentina (45). L’Italia invece rimane in linea con le varie nazioni europee, dove la proporzione di bambini in sovrappeso o obesi è di 30 su 774, ovvero il 4%.
L’obesità infantile è un fenomeno da dover controllare, come spiega il professor Gregori: “La proporzione di bambini sovrappeso/obesi non correttamente percepiti come tali dalle proprie madri risulta essere molto elevata. La quasi totalità dei bambini sovrappeso (89%), e metà dei bambini obesi (52%) non sono stati percepiti come tali dalle proprie madri. L’analisi stratificata per nazione mostra una leggera variabilità tra i Paesi considerati nello studio. L’Italia rappresenta uno dei Paesi con la proporzione più elevata di misperception, ovvero l’80% dei bambini sovrappeso/obesi, pari a 24 bambini su 30, sono stati percepiti dalle proprie madri come normopeso”.
Questi dati hanno allarmato non poco il prof. Gregori che ha sottolineato come ci siano bisogno di politiche di salute pubblica percombattono il problema dell’obesità infantile, in particolar modo sul prendere coscienza da parte dei genitori della forma fisica del proprio figlio.
Sanità: più di 7 milioni di italiani si sono indebitati per pagarsi le cure
Quest’anno gli italiani registreranno il record per la spesa medica in sanità: 40 miliardi. Questo dato è il risultato di uno studio realizzato dal Censis in collaborazione con Rbm Assicurazione Salute. A quanto pare, le spese mediche degli italiani sono in continuo aumento: basti pensare che uno dei periodi esaminati, dal 2013 al 2017, il costo della sanità è aumentato del 9,6%, quasi il doppio dei consumi complessivi.
Lo studio sull’aumento dei costi delle cure mediche è stato presentato dal Censis e dall’assicurazione medica e i risultati sono stati mostrati durante il Welfare Day 2018, confermando che più di 44 milioni di italiani nell’ultimo anno sono stati costretti a pagare per le varie prestazioni sanitarie.
La spesa sanitaria privata sta incidendo molto in particolar modo sulle famiglie precarie: tra il 2014 e il 2016 i consumi delle famiglie operaie sono rimasti quasi identici, mentre i costi per la sanità sono aumentati del 6,4%, circa 86€ in più per famiglia. Per gli imprenditori invece, l’aumento delle spese sanitarie va quasi di pari passo con il forte incremento dei consumi generali, ed anche qui parliamo di 80€ a famiglia. Il problema è che per le famiglie deboli quasi tutta la tredicesima è indirizzata per le cure sanitarie familiari: ben 1100€ all’anno, che per 7 famiglie su 10 incide in maniera importante sulle risorse familiari, basti pensare che c’è chi si è indebitato per pagare le visite. Parlando di numeri, solo nell’ultimo anno oltre 7 milioni di italiani ha contratto debiti, di cui la metà ha dovuto utilizzare i propri risparmi o addirittura i ricavi dalla vendita di una casa.
Se da una parte c’è questo grande senso di difficoltà per pagarsi e ottenere delle prestazioni mediche di sanità, il rovescio della medaglia è alquanto allarmante: secondo lo studio effettuato dal Censis, oltre 12 milioni di italiani sono riusciti a saltare le lunghe liste d’attesa nella sanità pubblica tramite raccomandazioni e conoscenze. Le infinite attese sono uno dei motivi principali per cui le persone si lamentano del servizio sanitario e, insieme ai casi di malasanità, è aumentato il rancore verso la sanità, con la metà degli italiani (circa il 54%) che è convinta che le cure e le opportunità di diagnosi non siano uguali per tutti, trovando d’accordo in modo particolare i pazienti con redditi bassi e i residenti del Sud Italia.
Sport ed estate, pratici consigli per rimanere in forma
L’attività fisica è il miglior modo per mantenere una perfetta forma in attesa dell’arrivo dei periodi più freddi. Ovviamente se si vuole praticare sport durante certi orari si deve fare attenzione a diverse cose, in primis all’alimentazione che deve essere in grado di fornire tutte le sostanze utili per i propri muscoli, senza dimenticarsi di bere molta acqua.
Sport ed alimentazione, binomio vincente
Sedersi a tavola non è mai facile, soprattutto con le alte temperature, ed è per questo che per non affaticare troppo i meccanismi digestivi, si deve cercare di assimilare tutti i nutrimenti necessari, che vanno dalle vitamine ai carboidrati e dalle proteine ai grassi.
Per effettuare sport in estate bisogna sempre tener presente la glicemia, per evitare degli sbalzi ipoglicemici che possano destabilizzare il proprio corpo. Per un’alimentazione estiva, si consiglia una colazione con una tazza di latte o 125 grammi di yogurt magro, caffè (preferibilmente d’orzo), alcune gallette di cereali e qualche cucchiaino di miele, concludendo con un succo di frutta all’ananas o una spremuta di arancia. A pranzo si ha più scelta, ma per rimanere leggeri le insalatone ricche di verdure sono l’ideale, soprattutto con vari mix come formaggi o noci, il tutto da abbinare a carni bianche come il pollo o il tacchino, condito esclusivamente con olio extravergine d’oliva. Se desiderate fare degli spuntini, la macedonia di frutta fresca è il pasto perfetto, senza aggiunta di zucchero, mentre per la cena la scelta ricade spesso sul pesce azzurro, con contorno di verdure.
L’attività fisica comporta notevoli perdite di liquidi e nei mesi estivi la situazione peggiora, ed è consigliato oltre che di bere molta acqua, anche di assumere vari sali minerali per mantenere un perfetto funzionamento del proprio organismo. Quando gli idrosalini diminuiscono drasticamente, si rischiano i famosi colpi di calore, che possono mettere in serio pericolo la salute di chiunque. Per questo motivo gli sportivi durante l’estate devono continuamente integrare liquidi e sali minerali, bevendo quotidianamente almeno 2 litri d’acqua, facendo particolare attenzione durante gli allenamenti. Un modo salutare per assimilare tutti i liquidi necessari per mantenere una perfetta forma fisica nel periodo estivo è quello di mangiare molta frutta, che fornisce fruttosio e varie vitamine. In caso di necessità, è possibile acquistare degli integratori che permettono il riequilibrio di tutti i livelli idrosalini che vengono persi tramite la sudorazione e che proteggono da crampi e debolezza muscolare.
Se siete amanti del jogging, tennis, ciclismo o sport da effettuare all’aperto, cercate di evitare le ore calde della giornata, che potrebbero portare ad un colpo di calore o una insolazione: potreste avvertire un forte senso di nausea, febbre e sudorazione intensa, mal di testa e respiro affannoso. Infine, prestate molta attenzione a non cambiare troppo il vostro stile di vita, se per esempio iniziate ad allenarvi durante le ore serali, questo potrebbe compromettere la qualità del vostro sonno.